Las infecciones son uno de los motivos más frecuentes de consulta del paciente anciano en los Servicios de Urgencias y Emergencias (SUH-E). Con el objetivo de desarrollar recomendaciones y propuestas consensuadas de mejora sobre los aspectos relacionados con la atención del paciente anciano con sospecha de infección en estos servicios, un grupo de médicos liderados por el doctor Amadeo Almela publicaban en el año 2015 en la revista Emergencias un estudio que hoy es de máxima actualidad: Proyecto PIPA: consenso de recomendaciones y propuestas de mejora para el manejo del paciente anciano con sospecha de infección en los servicios de urgencias en la Comunidad Valenciana[i].
En el Proyecto Infección en el Paciente Anciano (PIPA), los investigadores explican que es necesario dar una respuesta estructurada e integral al manejo de la infección en el anciano, una patología de alta morbimortalidad en este grupo de pacientes. Esto es así porque el paciente anciano presenta una serie de modificaciones del sistema inmunitario y un mayor grado de co-morbilidad asociado al envejecimiento, que favorecen cierto estado de inmunosupresión y por tanto un mayor riesgo de infección.
Su presentación clínica se caracteriza por ser más frecuentemente atípica o escasamente sintomática. Sin embargo, la creación de protocolos de actuación y el consenso en algunos aspectos controvertidos del manejo de estos pacientes, han demostrado una reducción significativa de la mortalidad[ii] [iii].
Las recomendaciones del proyecto PIPA
Los autores del estudio consiguieron establecer 11 recomendaciones de amplio consenso entre todos los médicos de urgencias y emergencias que formaron parte de la muestra. Estas se centran en el manejo del paciente anciano con sospecha de infección en los SUH-E, y más específicamente, sobre la clasificación y ubicación inicial, el diagnóstico y el tratamiento.
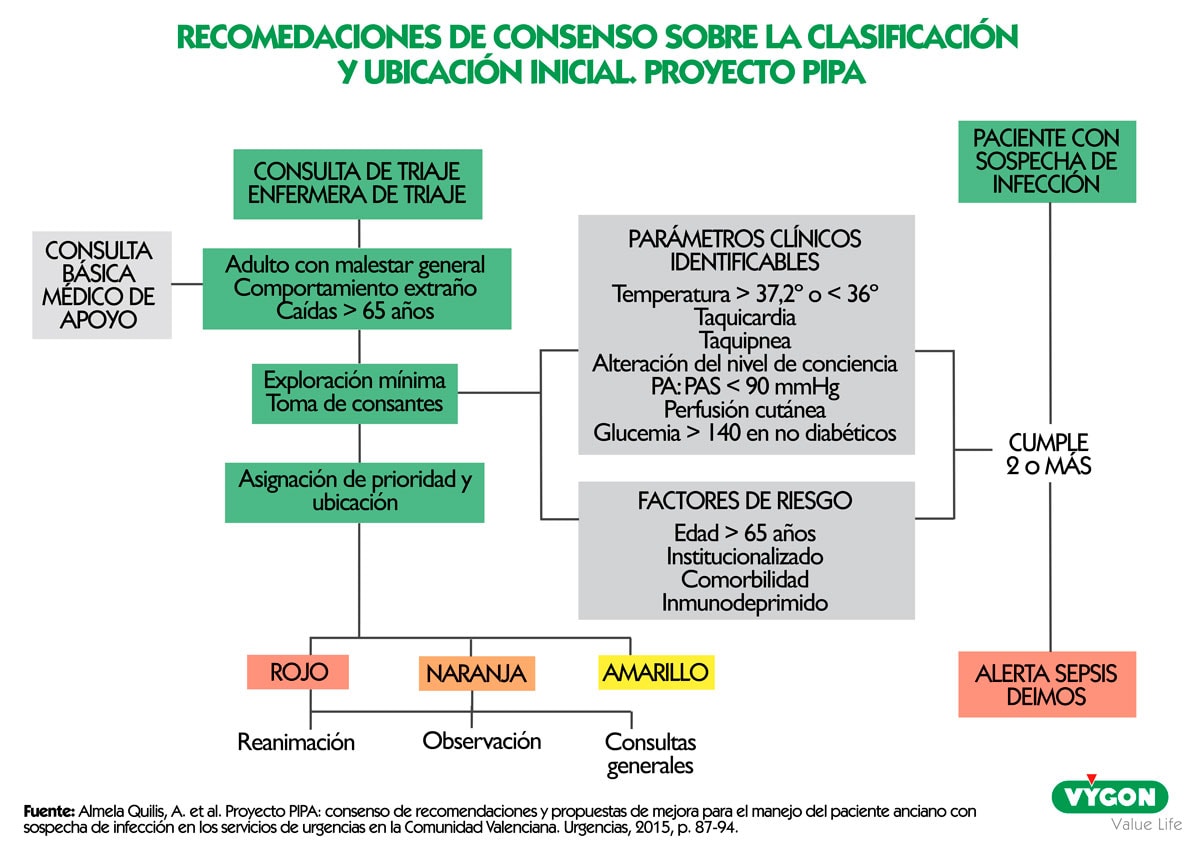
Recomendaciones de consenso sobre la clasificación y ubicación inicial
En lo que respecta a la clasificación y ubicación inicial de los pacientes, la mayoría de los profesionales encuestados consideró que los sistemas de triaje son poco o nada efectivos para detectar a los pacientes ancianos con un alto riesgo de infección, que pocas veces se acierta con la gravedad de la misma y que más del 50% de los ancianos con riesgo de infección grave está indebidamente ubicado tras su clasificación.
Las recomendaciones de consenso alcanzadas en este estudio sobre la clasificación y ubicación inicial de los pacientes ancianos con riesgo de infección se crearon para atender situaciones normales en los SUH-E, aunque podrían ser de utilidad para hacer frente a la situación actual de pandemia por COVID-19. Las recomendaciones son:
- Desarrollar algoritmos específicos dentro de los sistemas de triaje para los pacientes mayores de 65 años con la incorporación de una alerta que combine parámetros clínicos de sepsis fácilmente identificables con criterios como la edad ( 65 años), factores de riesgo y motivos de consulta que incluyan las presentaciones atípicas de infección en el anciano.
- Cursos de formación específica para el personal de enfermería.
- Desarrollo de protocolos y circuitos de actuación.
- Edición de carteles y fichas explicativas de apoyo al triaje.
Recomendaciones de consenso sobre el diagnóstico
En cuanto al diagnóstico, es habitual que en la población anciana la radiología convencional no revele el origen del foco infeccioso. Por ello, en este caso, las recomendaciones van encaminadas hacia:
- Desarrollo de protocolos para el manejo de la sepsis basados en nuevas tecnologías, de entre las cuales, la monitorización hemodinámica mínimamente invasiva y la ecografía guiada por objetivos fueron consideradas las más relevantes. De hecho, la ecografía fue valorada por el 53 % de los médicos de urgencias y emergencias como la prueba con más rentabilidad diagnóstica.
- Cursos y talleres específicos con las nuevas tecnologías.
Recomendaciones de consenso sobre el tratamiento de los pacientes ancianos con sospecha de infección en los servicios de urgencias
En relación a la prescripción antibiótica de forma adecuada y precoz:
- Desarrollo de guías para el manejo de la antibioterapia empírica específicas en los SUH-E.
- Conocimiento del mapa bacteriológico y de resistencias de cada hospital.
- Edición de perfiles de riesgo del paciente anciano para gérmenes multirresistentes.
En lo correspondiente al uso de la ventilación mecánica no invasiva (VMNI) y la oxigenoterapia de alto flujo, los MUyE encuestados consideraron que estas son las mejores opciones terapéuticas en los ancianos con neumonía e hipoxemia grave con limitación del esfuerzo terapéutico.
Ambas técnicas han demostrado ser útiles en el manejo de la insuficiencia respiratoria aguda asociada a la neumonía en pacientes con inmunosupresión, así como en situaciones de limitación de esfuerzo terapéutico como las patologías cardiorrespiratorias avanzadas y los pacientes en cuidados paliativos. En esta entrevista, el doctor José Miguel Alonso explica cómo aplicar estas terapias, el concepto de la alerta ventilatoria, el triaje y otros datos relevantes para el manejo del paciente anciano en el caso concreto del COVID-19.
Por ello, se recogió como propuesta de mejora la realización de cursos de VMNI y oxigenoterapia en el paciente anciano dado que dicho grupo de pacientes son más frecuentemente candidatos a este tipo de tecnologías poco invasivas, con un alto rendimiento terapéutico y que aportan un elevado índice de confort no solo a los pacientes sino también a los familiares.
[infobox title=’Más lecturas interesantes’]El doctor José Manuel Carratalá, médico de urgencias, nos explica en este artículo los criterios para el uso de la VMNI en los servicios de urgencias, mientras que aquí nos da las claves sobre los diferentes perfiles de pacientes y tratamiento con VMNI de los pacientes positivos en COVID-19 en urgencias.[/infobox]
En lo concerniente a la reposición guiada de fluidos, los ancianos, desarrollo de protocolos para el uso de la fluidoterapia y las drogas vasoactivas.
Diferentes trabajos cuestionan la monitorización de la PVC, ya que no detecta de forma significativa aquellos pacientes que son potencialmente respondedores al volumen. Cada vez está más extendido el uso de monitores de gasto cardíaco que se basan en la detección de la onda de pulso y son mínimamente invasivos o no invasivos para guiar la infusión de líquidos, determinar el estado hemodinámico y supervisar la administración de drogas vasoactivas. Esto podría ser especialmente útil en el paciente anciano dada su complejidad, comorbilidad asociada y respuesta imprevisible al volumen y uso de fármacos vasoactivos.
[infobox title=’Más lecturas interesantes’]El doctor Francisco Escribá presenta aquí su opinión sobre la monitorización hemodinámica. También puedes leer sobre la fluidoterapia y los retos en el paciente séptico.[/infobox]
Qué lecciones extraemos del proyecto PIPA para hacer frente a la pandemia del COVID-19
En estas difíciles semanas de pandemia, el coronavirus incide especialmente en el paciente anciano y en algunos hospitales tienen que aplicarse unos criterios de exclusión como si de una Guerra se tratara. Así, este grupo de edad se torna más vulnerable que nunca y frecuentemente se ve excluido del tratamiento por las barreras logísticas que esta pandemia ha generado, como la falta de respiradores, la falta de material de protección personal para los profesionales sanitarios o la falta de camas en UCI.
La VMNI es una opción terapéutica que se puede ofrecer en estos casos y en muchas ocasiones como terapia única y/o paliativa. El grupo multidisciplinario español de Expertos en Terapias Respiratorias No Invasivas (VMNI-CR Grupo), propone en sus Recomendaciones para el uso de ventilación mecánica no invasiva, sistemas de CPAP no mecánicos y terapia de alto flujo en pacientes con infección respiratoria por COVID-19, el uso de terapias no invasivas en pacientes ancianos con orden de no intubación y cuidados paliativos en sus consideraciones específicas:
“Las TNI pueden ser una alternativa a la VMI ante una IRA por COVID-19 en las siguientes situaciones:
- Como terapia de inicio en casos seleccionados tratados por expertos en TNI y en condiciones de seguridad.
- Como terapia puente hasta el inicio de la VMI.
- Como única terapia cuando no se prevea disponibilidad de un respirador de VMI.
- Para el transporte sanitario de pacientes.
- Para el soporte ventilatorio extrahospitalario en centros de atención primaria o puntos de atención continuada hasta la llegada o traslado a un centro hospitalario.
- Como terapia paliativa en casos seleccionados.
- En la fase de “weaning” de la VMI.
- En paciente con orden de no intubar y en pacientes muy ancianos (>85 años).”[iv]
[accordion title=’Bibliografía’]
[i] Almela Quilis, A. et al. Proyecto PIPA: consenso de recomendaciones y propuestas de mejora para el manejo del paciente anciano con sospecha de infección en los servicios de urgencias en la Comunidad Valenciana. Urgencias, 2015, p. 87-94.
[ii] Rivers E, Nguyen B, Havstad S, Ressler J, Muzzin A, Knoblich B, et al. Early goal-directed therapy in the treatment of severe sepsis and septic shock. N Engl J Med. 2001;345:1368-77.
[iii] Gu WJ, Wang F, Bakker J, Tang L, Liu JC. The effect of goal-directed therapy on mortality in patients with sepsis-earlier is better: a metaanalysis of randomized controlled trials. Crit Care. 2014;18:570.
[iv] Alonso Íñigo, JM. et al. Recomendaciones para el uso de ventilación mecánica no invasiva, sistemas de CPAP no mecánicos y terapia de alto flujo en pacientes con infección respiratoria por covid-19. Marzo 2020.[/accordion]
[authors users=»Aibanez,Pimartin»]




0 comentarios
Trackbacks/Pingbacks