La monitorización hemodinámica en la unidad de cuidados intensivos (UCI) se considera fundamental para el manejo de pacientes críticamente enfermos.3 Sin embargo, su uso no está exento de riesgos, especialmente cuando se considera la naturaleza invasiva de estos procedimientos y sus complicaciones asociadas. 1
Complicaciones más habituales de la monitorización hemodinámica
Las complicaciones potenciales de la monitorización hemodinámica mediante el catéter de arteria pulmonar incluyen:
- Arritmias. 4
- Rotura del balón. 4
- Acodamiento del catéter. 4
- Infarto pulmonar. 4
- Rotura de la arteria pulmonar. 4
- Infección o trombosis venosa profunda. 4

Lógicamente, a menor invasividad, los riesgos relacionados con la monitorización hemodinámica se verán reducidos. Los dispositivos de monitorización salvan vidas, pero es importante analizar los posibles riesgos de cada sistema para proporcionar una atención de calidad y con el menor número de complicaciones asociadas a la técnica.
Equipos de monitorización hemodinámica no invasiva
Técnicas como la biorreactancia, la pletismografía o la eocardiografía son técnicas desarrolladas en los últimos años para la valoración del gasto cardiaco (GC) y han llegado a tener gran aceptación en la práctica clínica, aunque con ciertas limitaciones. 6
La biorreactancia es un método que a partir del análisis de los cambios de amplitud y frecuencia de los impulsos eléctricos a medida que pasan por el tórax, analiza parámetros como el gasto cardiaco (GC), el volumen sistólico (VS) o la contractilidad cardíaca. 6
Por su parte la pletismografía se basa en el análisis, de forma no invasiva, de la presión de pulso utilizando la pletismografía fotoeléctrica en combinación con un manguito inflable en el dedo. Los parámetros que ofrece incluyen el gasto cardiaco continuo (GC), el volumen sistólico (VS), las resistencias vasculares sistémicas RVS o el índice de contractilidad del VI. 6,9
El principal inconveniente de la biorreactancia y la pletismografía es la falta de precisión en el primer caso y la falta de evidencia en el segundo cuando nos encontramos ante los siguientes pacientes 6:
- Pacientes críticos. 6
- Grandes cirugías. 6
- Alteraciones caja torácica. 6
Por su parte la ecocardiografía, además de ser un método no invasivo, aporta una alta precisión; no obstante, como cualquier método, tiene sus limitaciones. Los problemas más habituales son:
- Falta de disponibilidad. 5
- Variabilidad de los parámetros. 5
- Mala reproducibilidad de las determinaciones cuando el observador no está bien cualificado. 5
- Falta de correlación precisa entre las diversas técnicas. 5
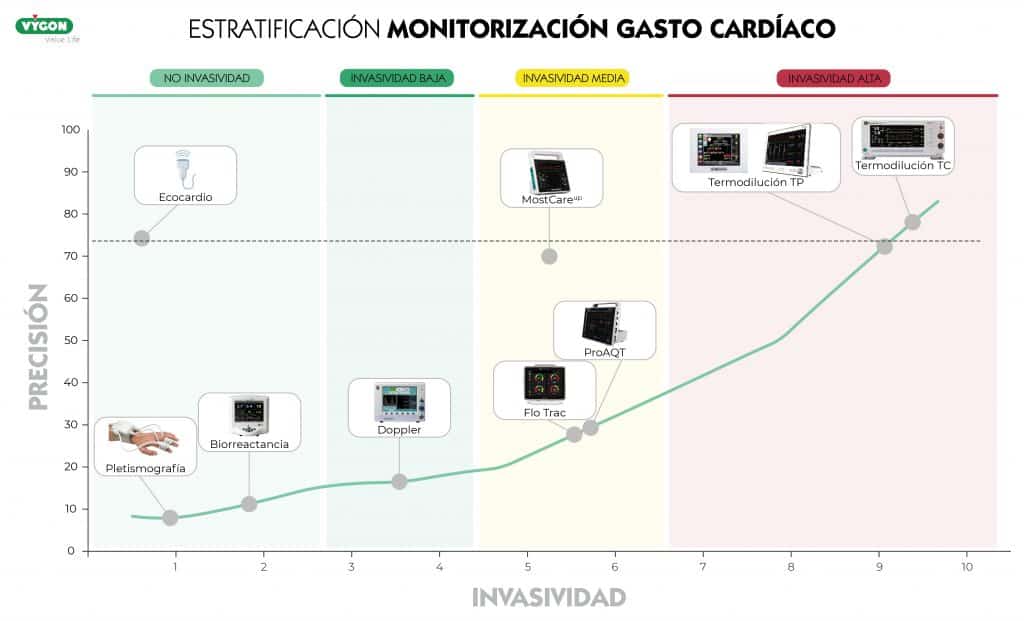
Equipos de monitorización hemodinámica de invasividad baja
En el siguiente escalón encontramos el Doppler esofágico, este sistema se basa en una sonda Doppler en forma de «D» que emite de forma continua ondas de ultrasonidos Doppler a una frecuencia fijada, normalmente a 4-5 MHz, la cual se coloca en el esófago con una inclinación de 45° del vaso sanguíneo explorado. 6
Los parámetros ofrecidos por este Sistema son el volumen sistólico (VS), el gasto cardíaco (GC) y el estado cardiovascular (precarga, contractilidad y poscarga) extraído del análisis de las curvas velocidad-tiempo. 6
Entre las ventajas de este método encontramos su baja invasividad, una colocación rápida, una monitorización continua y una curva de aprendizaje rápida. No obstante, tiene los mismos inconvenientes que las anteriores técnicas6:
- No se dispone de evidencia suficiente sobre pacientes críticos no quirúrgicos. 6
- Dependiente del operador. 6
- Su uso habitual asocia a pacientes con ventilación mecánica. 6
Equipos de monitorización hemodinámica de invasividad media
Con el paso de los años se ha buscado la forma de conseguir una alta precisión, similar a la de los métodos invasivos, pero a su vez, apostar por una monitorización lo menos cruenta posible.
Aquí aparecen los métodos mínimamente invasivos, la principal característica común que encontramos en los sistemas pertenecientes a este grupo son la necesidad de canalizar una arteria periférica, normalmente la radial.7
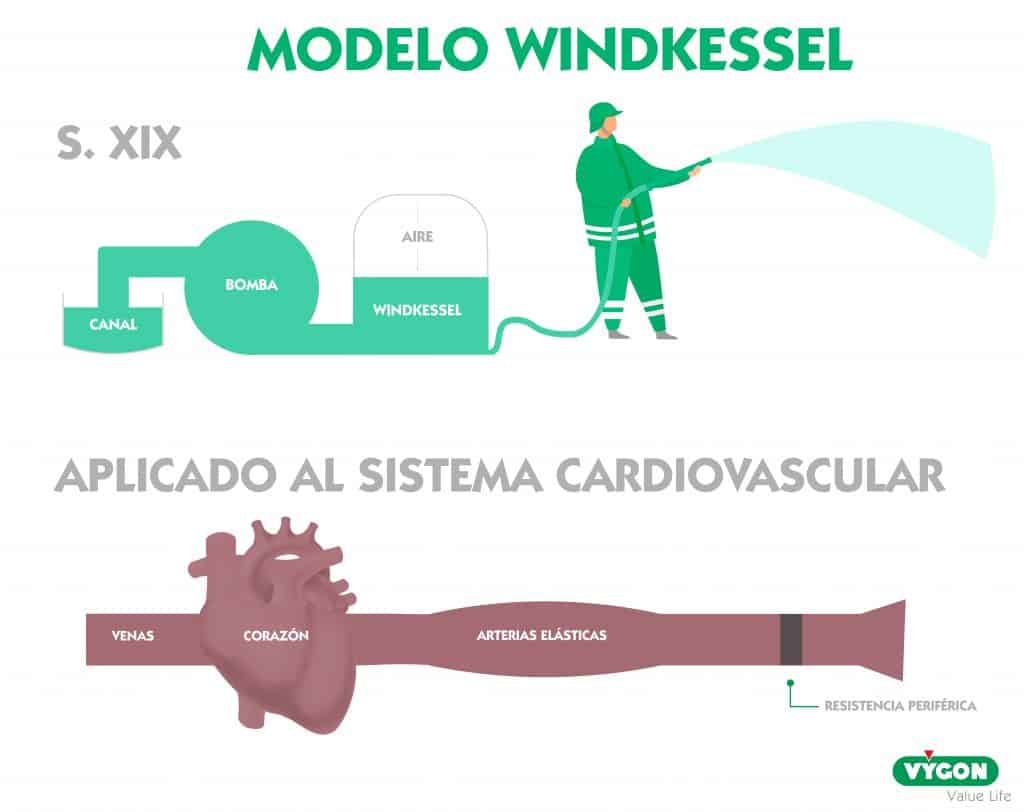
Además, la mayoría de estos sistemas se han basado en el análisis del contorno de la onda de pulso arterial según el modelo de Windkessel descrito por Otto Frank en 1899. 6,7 Se trata de un modelo clásico utilizado por los bomberos alemanes en el s. XVIII para apagar los incendios, el cual sirvió como base para explicar el modelo físico que rige el movimiento de la sangre a través del sistema cardiovascular y poder evaluar el volumen sistólico a partir de una onda de presión arterial.
Te puede interesar:
MONITORIZACIÓN HEMODINÁMICA, MÉTODOS FÍSICO MATEMÁTICOS VS MÉTODOS ESTADÍSTICOS
Estos sistemas difieren en distintos aspectos:
- Forma de transformar la información proporcionada por la morfología de la presión arterial en el volumen sistólico y en el GC. 6
- Algoritmos empleados. 6
- Calibración. 6
- Lugar de canulación arterial. 6
- Parámetros analizados. 6
- Exactitud con la que determinan el GC. 6
Uno de los aspectos más importantes es el tipo de cálculo empleado para obtener el volumen sistólico (VS). Por una parte, existen monitores que utilizan las leyes de la física clásica (ley de Otto Frank y ley de Stewart Hamilton) frente a los que utilizan métodos estadísticos (Langewouters, curtosis, corrección estadística con datos de pacientes sanos).
Métodos Físicos
Entre los sistemas basados en métodos físicos encontramos aquellos que emplean la termo dilución, dilución de indicador, los cuales son altamente invasivos, por lo que los veremos en el próximo apartado.
Los métodos físicos son precisos y fiables ya que están validados para gran número de situaciones clínicas.
No obstante, en este grupo también encontramos el método P.R.A.M., un método físico que se basa en la teoría de las perturbaciones para estimar la impedancia del sistema cardiovascular y, de esta forma, determinar el volumen sistólico.
El método P.R.A.M., a diferencia de los de termo dilución o dilución de indicador, es mínimamente invasivo, por lo que se evitan muchas de las posibles complicaciones que pueden surgir debido a la monitorización.
Este sistema estima los valores de la Z latido a latido, ofreciendo parámetros clásicos, pero también otros más avanzados como el Ciclo de Eficiencia Cardiaca (CCE) o el dp/dt máx.
Además, se ha demostrado una correlación significativa entre los datos obtenidos con el método PRAM y los logrados con la termodilución en pacientes hemodinámicamente inestables y sépticos, sin verse afectada la TDTP por los cambios en el tono vascular producidos por fármacos vasoactivos. 6
El inconveniente de este método es:
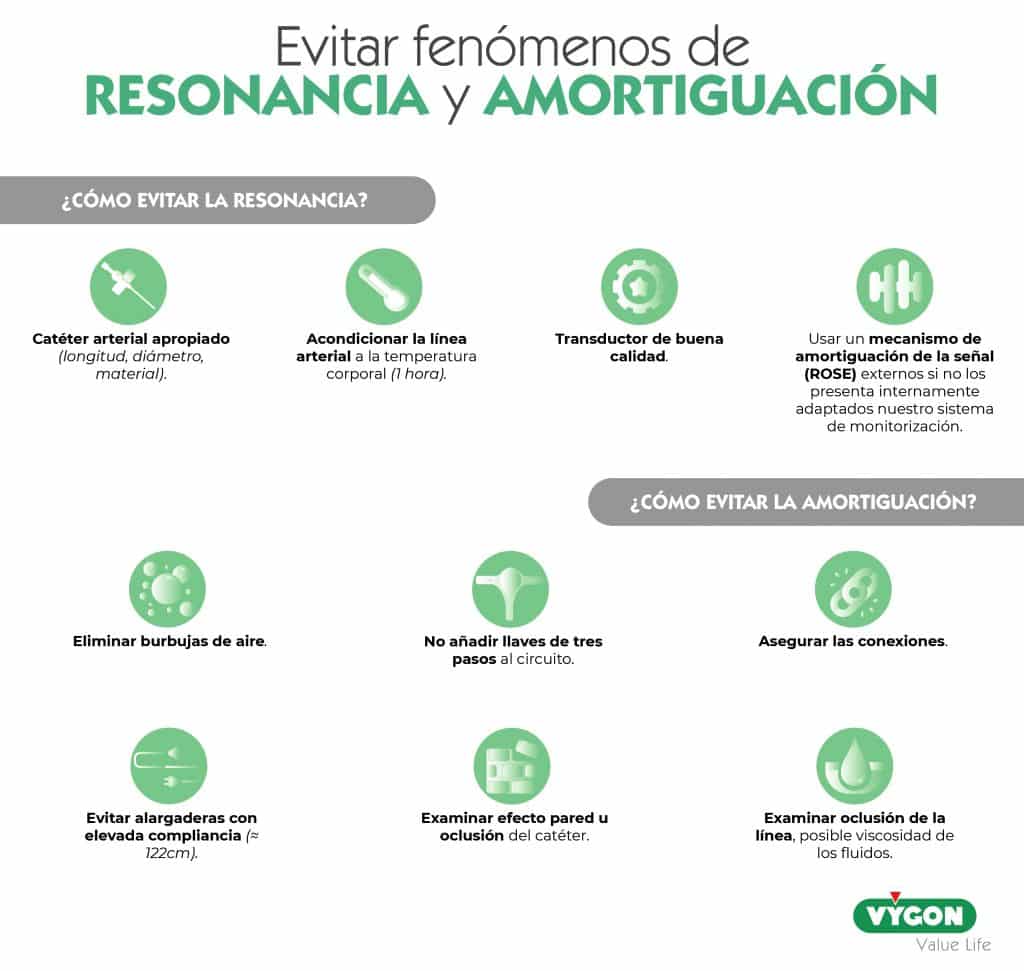
- Necesidad de una buena calidad de la onda de presión arterial para disponer de datos exactos. Este problema se puede solucionar llevando a cabo una serie de maniobras sencillas que nos permitan evitar que nuestra onda presente fenómenos de resonancia o amortiguación.

Métodos Estadísticos
Los métodos estadísticos se basan en el cálculo estadístico en base al muestreo de la presión arterial y sus desviaciones estándar. Utilizan datos de pacientes sanos para corregir los valores obtenidos. No utilizan la impedancia del sistema cardiovascular para el cálculo del volumen sistólico.
Son mínimamente invasivos o no invasivos. Su inconveniente es:
- Precisión inferior a los basados en métodos físicos debido a que las estimaciones no se realizan sobre datos del propio paciente, si no a partir de datos preestablecidos.
Equipos de monitorización hemodinámica de invasividad alta
Cuando hablamos de monitorización hemodinámica invasiva en uno de los primeros métodos que pensamos es en la cateterización de la arteria pulmonar (CAP). 1
La cateterización de la arteria pulmonar (CAP) es método invasivo para la monitorización hemodinámica durante la cirugía y la estancia en UCI que se ha utilizado durante más de cuatro décadas. 1
Se trata de un gold standard capaz de ofrecer la información hemodinámica del paciente con una alta precisión. A pesar de ello, su invasividad es muy alta, no siendo posible su utilización en todos los pacientes.
El uso de CAP implica la inserción invasiva de un catéter de múltiples lúmenes de gran calibre en la arteria pulmonar, lo cual puede provocar complicaciones como1:
- Rotura de la arteria pulmonar. 1
- Bloqueo de rama derecha. 1
- Bloqueo cardíaco completo. 1
- Sepsis relacionada con el catéter. 1
Además, su alta invasividad hace que no sea una técnica apta para todos los pacientes, quedándose limitada para pacientes adultos.5
Por otra parte, como comentábamos anteriormente, en este grupo también encontramos los métodos físicos basados en la termo dilución o dilución de indicador, estos sistemas son altamente precisos, pero al igual que con la cateterización de la arteria pulmonar, presentan una gran invasividad y por tanto un mayor número de complicaciones.
Además, requieren de accesos vasculares más gruesos y de una recalibración en situaciones de inestabilidad. 6
¿Qué sistema de monitorización hemodinámica elegir?
Para elegir un sistema de monitorización hemodinámica hay que tener en cuenta diferentes factores relacionados con el paciente, ya que, a mayor gravedad, la necesidad de precisión es superior. Como hemos visto, de forma general, a mayor invasidad, la precisión aumenta, pero también los riesgos de sufrir complicaciones.6
No obstante, existen dispositivos como la ecocardiografía que, además de ser un método no invasivo, aporta una alta precisión, o el método P.R.A.M. que aporta una invasividad media, una alta precisión y, además, ofrece gran variedad de parámetros con los que guiar la terapia.
Independientemente del sistema empleado, el objetivo debe ser mejorar la hemodinámica del paciente, para ello, disponer de la máxima información precisa nos ayudará a guiar nuestra actuación, además, siempre que sea posible, se debe buscar evitar complicaciones relacionadas con las técnicas empleadas.
Para conocer más sobre monitorización hemodinámica con el método P.R.A.M., matricúlate en el curso impartido por el Dr. José Miguel Alonso Iñigo, médico especialista en Anestesiología-Reanimación y Tratamiento del dolor. Para ello, solo tienes que hacer clic aquí o en el siguiente banner.
El método P.R.A.M. presenta una alta precisión y una invasividad media, lo que permite disponer de información exacta del estado hemodinámico del paciente disminuyendo riesgos relacionados con sistemas más cruentos.
BIBLIOGRAFÍA
1. Pour-Ghaz, I., Manolukas, T., Foray, N., Raja, J., Rawal, A., Ibebuogu, U. N., & Khouzam, R. N. (2019). Accuracy of non-invasive and minimally invasive hemodynamic monitoring: where do we stand?. Annals of translational medicine, 7(17), 421. https://doi.org/10.21037/atm.2019.07.06
2. Rodríguez Sola, David. Fortes Díaz, Daniel. González Bernal, Melanie. Godoy García, José Eulogio (2021). Manejo de Enfermería de la monitorización hemodinámica continua invasiva en paciente crítico. Ocronos – Editorial Científico-Técnica. https://revistamedica.com/manejo-enfermeria-monitorizacion-hemodinamica-invasiva/#Complicaciones-inmediatas
3. Belda, F., Aguilar, G., Teboul, J., Pestaña, D., Redondo, F., Malbrain, M., Luis, J., Ramasco, F., Umgelter, A., Wendon, J., Kirov, M., & Fernández-Mondéjar, E. (2011). Complications related to less-invasive haemodynamic monitoring ‡. British Journal of Anaesthesia, 106(4), 482–486. https://doi.org/10.1093/bja/aeq377
4. Russell RO Jr, Mantle JA, Rogers WJ, Rackley CE. Current status of hemodynamic monitoring: indication, diagnoses, complications. Cardiovasc Clin. 1981;11(3):1-13. PMID: 6783304.
6. Mateu Campos, M., Ferrándiz Sellés, A., Gruartmoner De Vera, G., Mesquida Febrer, J., Sabatier Cloarec, C., Poveda Hernández, Y., & García Nogales, X. (2012). Técnicas disponibles de monitorización hemodinámica. Ventajas y limitaciones. Medicina Intensiva, 36(6), 434–444. https://doi.org/10.1016/j.medin.2012.05.003




0 comentarios
Trackbacks/Pingbacks