Cada año nacen aproximadamente 94 millones de niños en el mundo. Todos estos niños son vulnerables a sufrir estrés por frío y, por tanto, padecer una hipotermia, independientemente de su edad gestacional o peso. Es importante proporcionales un entorno adecuado y estable debido a su escasa y deficiente capacidad para regular su temperatura corporal (1).
A principios del siglo XX, en 1907, Pierre Budin, en el Hospital de Maternidad de París, fue el primer neonatólogo en destacar la importancia del ambiente térmico neonatal. Budin reportó una disminución de la mortalidad del 66 al 38% en RN con un peso inferior a los ≤ 2,000 gr. tras la introducción de medidas de control térmico. (4,5).
Desde entonces, la relevancia de la toma de estrategias de prevención de la pérdida de calor en la estabilización inicial de los RN ha sido apoyadas por diversas instituciones y recogidas en guías oficiales. Sin embargo, algunos estudios apuntan a que la monitorización de la temperatura durante la reanimación en la sala de partos ha sido llevada a cabo, hasta ahora, «nunca o de forma ocasional» en el 81% de los casos.
¿Por qué un recién nacido pierde calor tras el nacimiento?
La hipotermia neonatal es un problema recurrente entre los recién nacidos, la Organización Mundial de la Salud (OMS) asegura que se trata de una complicación común que contribuye a una elevada tasa de la mortalidad perinatal y a resultados deficientes en el desarrollo normal del paciente (2,3). Es esencial que los profesionales sanitarios involucrados en la atención neonatal entiendan la importancia de la transición y adaptación fisiológica que estos niños deben de hacer tras su nacimiento (4).
Los datos en países y entornos con recursos bajos sugieren que la hipotermia ocurre en hasta un 85% de los recién nacidos admitidos en centros médicos y hasta un 92% de los nacimientos en el hogar (2)
A pesar de que el sistema de regulación térmica hipotalámica es funcional desde el nacimiento, este puede verse alterado por el desarrollo de una enfermedad, la asfixia perinatal o la administración de ciertos fármacos a la madre, que hacen al recién nacido sea particularmente sensible a las variaciones de temperatura exterior (1,6,7). Cuando el niño se encuentra expuesto a condiciones de estrés por frío pierde la capacidad para mantener su temperatura corporal normal y cae en hipotermia (6).
La hipotermia neonatal se define como una temperatura inferior a 36,5°C. Los recién nacidos son vulnerables a sufrir hipotermia especialmente entre las 12 y 72 horas después del nacimiento (2). No obstante, la mayor bajada de temperatura en los bebés ocurre en los primeros minutos de vida. Sin protección térmica adecuada, en los primeros 20 minutos, el niño puede llegar a bajar su temperatura entre 2º C y 4 º C (3); y por cada caída en 1°C en la temperatura, aumenta el riesgo de mortalidad en un 28% (1)
Dado que el RN no puede reducir su pérdida de calor ni regular su temperatura temblando o aumentando la actividad de sus músculos voluntarias, las respuestas neonatales primarias al estrés por frío son la vasoconstricción periférica y la termogénesis química. Por este mecanismo, se produce una oxidación de los ácidos, sobre todo de la grasa parda. La liberación de reservas citoplasmáticas de triglicéridos y ácidos grasos aumenta el metabolismo lo que provoca el consumo de glucosa y oxígeno y la producción del calor.
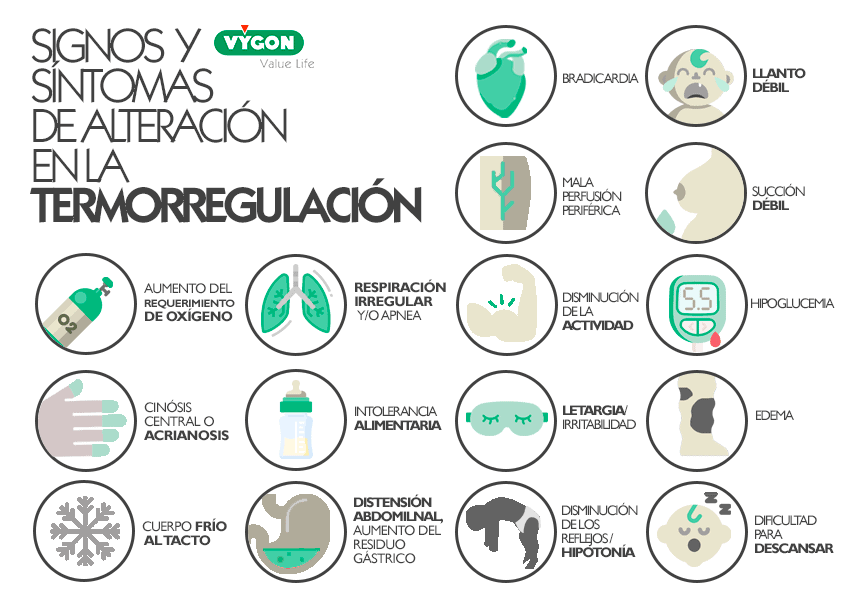
Este aumento del consumo del oxígeno y el gasto metabólico contribuye al aumento de la morbilidad y la mortalidad, especialmente en recién nacidos de peso extremadamente bajo al nacer. La exposición prolongada de estrés por frío deja al recién nacido en una situación de riesgo ya que se ha relacionado con el desarrollo de hipoxia, hipoglucemia, acidosis metabólica o enterocolitis necrosante (1,7)
¿Por qué se incrementa el riesgo de hipotermia en un prematuro comparado con un recién nacido a término?
 Las complicaciones anteriormente mencionadas se suman a muchas otras muchas como la hipotensión, sepsis de aparición tardía, hemorragia intraventricular e incluso la muerte, cuya probabilidad se multiplica por tres en los dos primeros meses de vida si se desarrolla la hipotermia (2,5).
Las complicaciones anteriormente mencionadas se suman a muchas otras muchas como la hipotensión, sepsis de aparición tardía, hemorragia intraventricular e incluso la muerte, cuya probabilidad se multiplica por tres en los dos primeros meses de vida si se desarrolla la hipotermia (2,5).
Estas se agravan en los recién nacidos con muy bajo peso al nacer o prematuros, debido a que la edad gestacional, junto con la hipertensión materna, anomalías congénitas que implican la apertura de la piel, daño en sistema nervioso central o la sedación son factores de riesgo que contribuyen a la aparición de hipotermia (8,9)
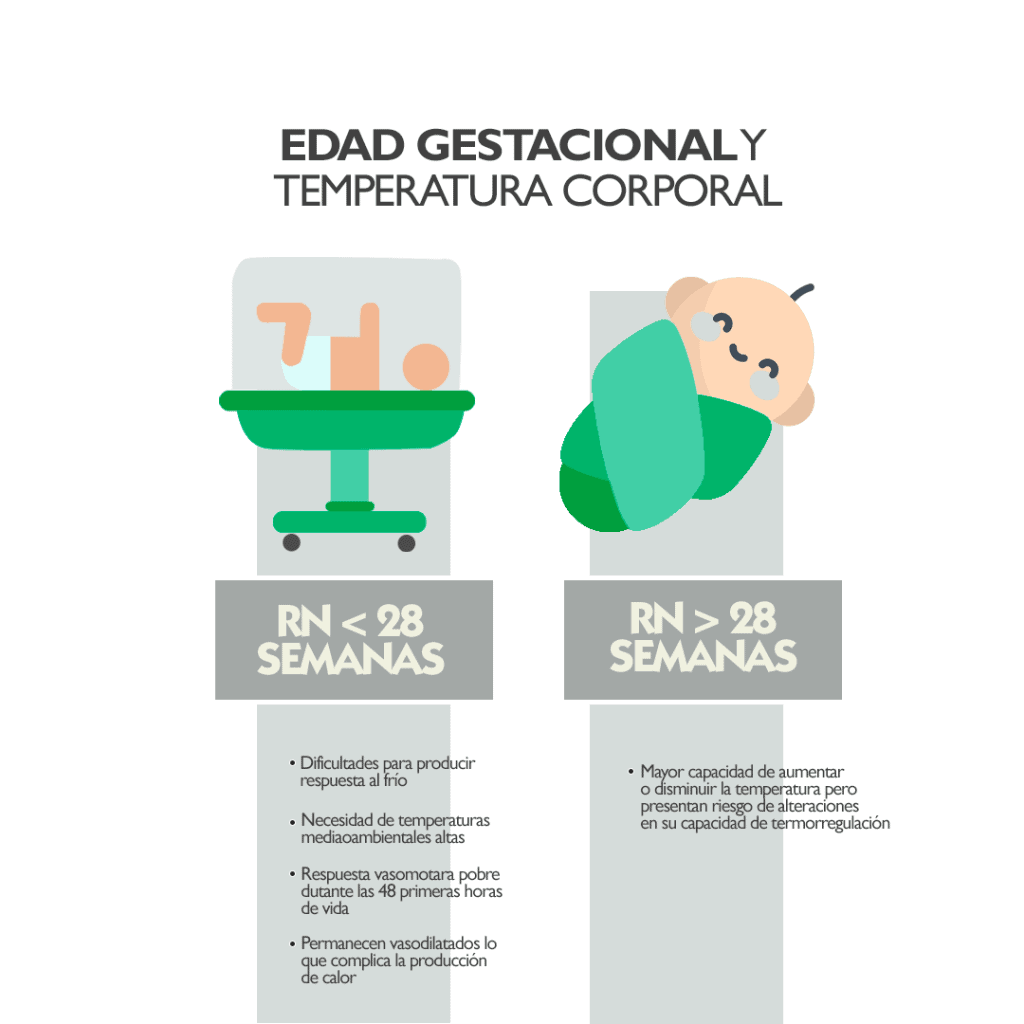
El neonato nacido antes de las 28 semanas de gestación presenta un reto importante en la prevención de la pérdida de calor y es especialmente difícil de prevenir en los de menos de 25 semanas de gestación (1). Los niños prematuros y los de bajo peso al nacer comparten, además, una serie de características que hacen necesario el apoyo adicional para la termorregulación (2,4):
- Producción de calor inadecuada. La habilidad para aumentar la tasa metabólica en respuesta al estrés por frío empieza alrededor de las 28-30 semanas de gestación. Los prematuros de mayor maduración pueden aumentar la producción de calor, pero su respuesta es débil debido a un suministro deficiente de grasa parda, su incapacidad de poner en marcha mecanismos como el temblor, un sistema cardiovascular y pulmonar todavía por desarrollar y la inmadurez de su piel que incrementa la evaporación
- Aislamiento limitado. Pobre desarrollo muscular y escasas capas de grasa
- Respuesta vasomotora insuficiente, debido a la incompleta respuesta muscular involuntaria i (calosfrío)
- Respuesta sudomotora insuficiente. Existe producción de sudor a partir de las 29 SDG, pero la respuesta es más lenta y menos eficiente, en comparación con los recién nacidos a término.
- Tono motor y actividad disminuida para adoptar la posición con flexión de extremidades y reducir el área de superficie corporal evitando la pérdida de calor
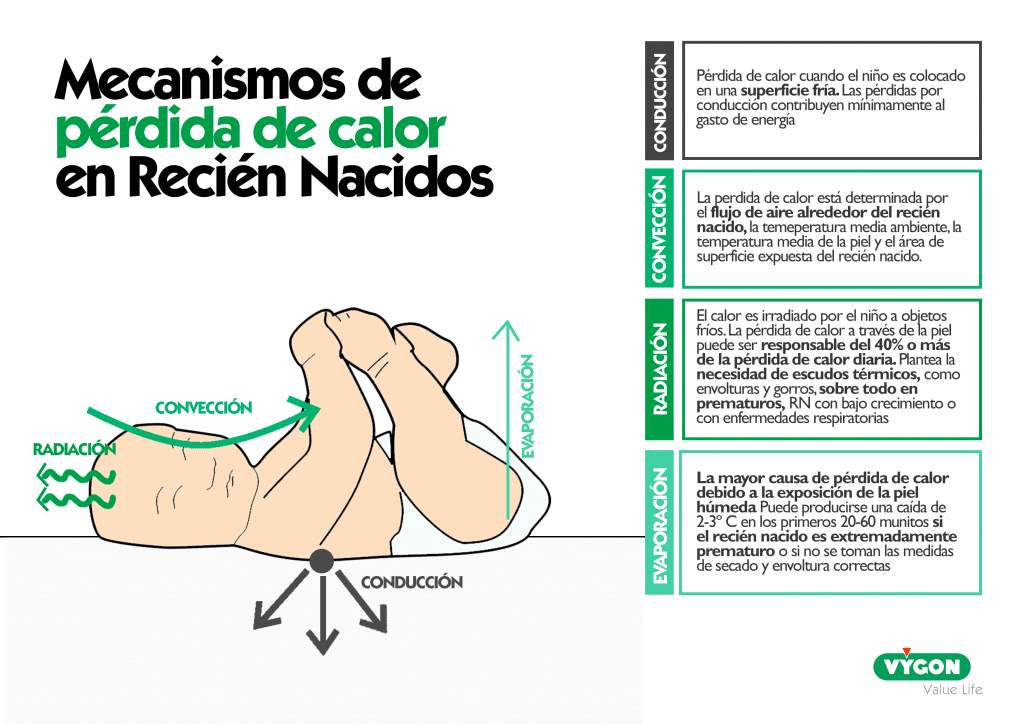
La cantidad de calor que se puede perder por el mecanismo de evaporación es particularmente importante. Esto ocurre en forma de pérdidas insensibles de agua y se conoce como PTEA. Las PTEA han sido consideradas como el principal factor que contribuye a la pérdida de peso e hipotermia del RN prematuro. La relación inversa entre incremento de las PTEA a menor edad gestacional ha sido demostrada desde 1979 con mediciones de las PTEA en RN pretérmino y de término Se ha reportado una pérdida de peso máxima entre 10 y 15% en recién nacidos prematuros, en los primeros días de vida en relación con las PTEA.
Prevención de la hipotermia tras el nacimiento
Con el objetivo de minimizar el riesgo de hipotermia y evitar el desarrollo de complicaciones que pueden marcar el crecimiento del recién nacido, sobre todo los de una edad gestacional menor y peso más bajo, se han llevado a cabo diversos estudios clínicos con el objetivo de conocer qué estrategias terapéuticas pueden disminuir las pérdidas de calor e hipotermia en la sala de partos y quirófanos (4).
Algunas estrategias, que ya se venían utilizando tradicionalmente, como el contacto la utilización de calor radiante, el secado amplio y rápido, el mantenimiento de la temperatura ambiente entre 24 ºC y 28ºC o el contacto piel con piel inmediato son válidas y permite la regulación de la temperatura de los recién nacidos (1,4,6). Sin embargo, las características especiales de los prematuros han obligado a completar estas acciones para una protección adicional (6).
Estudios recientes han demostrado los beneficios del uso de bolsas de polietileno, y la utilización de gorritos del mismo material, que recubren el cuerpo del paciente en neonatos prematuros. La cobertura plástica, transparente y flexible obtiene mejores resultados que el secado tradicional en la reducción de la caída de la temperatura corporal, al menos en 1º C, de los recién nacidos con bajo peso (1,4,5).
De hecho, hace más de 40 años Besch et al. mostraron la superioridad de la utilización combinada de bolsas de plástico junto con los espacios de calor radiante para la prevención de la hipotermia debido a la reducción de la pérdida de calor a través del proceso de evaporación (4,6).
Cabe destacar que el uso de cubiertas plásticas es compatible con las necesidades de reanimación de los prematuros. Diversas instituciones, entre las que destaca la OMS, destacan la importancia de mantener caliente cuando se realiza la reanimación, ya que un recién nacido asfixiado no puede producir calor de manera eficiente y corre un mayor riesgo de enfriarse. Por ello, es recomendable, acostar al neonato en una superficie caliente y envolver al bebé en una bolsa de plástico donde solo queden expuesta la cara (3,4,6).
 Esta práctica, de fácil aplicación y bajo coste puede ser una gran herramienta para el cuidado de todos los recién nacidos, sobre todo, en aquellos países con menores recursos. Para mejor su eficacia debe ir acompañada de un conjunto de estrategias como el contacto piel con piel, el inicio temprano de la lactancia materna y monitoreo frecuente de la temperatura del bebé (3,5).
Esta práctica, de fácil aplicación y bajo coste puede ser una gran herramienta para el cuidado de todos los recién nacidos, sobre todo, en aquellos países con menores recursos. Para mejor su eficacia debe ir acompañada de un conjunto de estrategias como el contacto piel con piel, el inicio temprano de la lactancia materna y monitoreo frecuente de la temperatura del bebé (3,5).
- Gleason, C. and Juul, S., 2020. Enfermedades Del Recién Nacido. 10th ed. Barceloma: ELSEVIER, pp.361-367. Disponible en: https://books.google.es/books?id=Ew-DDwAAQBAJ&pg=PA365&lpg=PA365&dq=por+cada+ca%C3%ADda+en+1%C2%B0C+en+la+temperatura,+aumenta+el+riesgo+de+mortalidad+en+un+28%25.&source=bl&ots=vTPTBRGEu3&sig=ACfU3U0bsOP0sZQTcHF3YajhoZ_24TWUfw&hl=es&sa=X&ved=2ahUKEwijxc21p6HpAhWlA2MBHbA1AwgQ6AEwAHoECAsQAQ#v=onepage&q&f=true
- d. Protección Térmica Segura Y Eficaz Para La Atención De Recién Nacidos Hospitalizados. Documento Técnico Do No Harm, pp.1-3. Disponible en: <https://www.everypreemie.org/wp- content/uploads/2019/09/ThermalProtection_spanish_10.22.18Revised.pdf> .
- World Health Organization. Maternal and Newborn Health/Safe Motherhood. (1997). La Protection thermique du nouveau-né : guide pratique. Genève : Organisation mondiale de la Santé. https://apps.who.int/iris/handle/10665/63987
- Zamorano-Jiménez, Clara Aurora, Cordero-González, Guadalupe, Flores-Ortega, Juan, Baptista-González, Héctor Alfredo, & Fernández-Carrocera, Luis Alberto. (2012). Control térmico en el recién nacido pretérmino. Perinatología y reproducción humana, 26(1), 43-50. Recuperado en 11 de mayo de 2020, de http://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S0187-53372012000100007&lng=es&tlng=es
- Julca, H., Perez Franco, B. and Jesus, S., 2016. Efectividad Del Uso De Bolsa De Polietileno Para La Prevención De La Hipotermia En Los Recién Nacidos Prematuros Y De Bajo Peso Al Nacer. Lima, pp.11-17. Disponible en: http://repositorio.uwiener.edu.pe/bitstream/handle/123456789/472/T061_10032432_S.pdf?sequence=1&isAllowed=y>
- Rodrigo, F., Rivero Rodríguez, S. and Quesada, C., 2014. Factores De Riesgo De Hipotermia Al Ingreso En El Recién Nacido De Muy Bajo Peso Y Morbimortalidad Asociada. Las Palmas de Gran Canaria: Vol. 80 Núm.3, pp.144-150. Disponible en: <https://www.analesdepediatria.org/es-factores-riesgo-hipotermia-al-ingreso-articulo-S1695403313003482> .
- Quiroga, A., Chattas, G., Gil, A., Ramírez, M., Montes, M., Iglesias, A., Plasencia, J., López, I. and Carrera, B., 2010. Guía De Práctica Clínica De Termorregulación En El Recién Nacido. pp.1-6.Disponible en: <http://www.sld.cu/galerias/pdf/sitios/williamsoler/consenso_termoreg.pdf> .
- Réanimation Du Nouveau-Né En Salle De Naissance. p.13. Disponible en: <http://campus.cerimes.fr/maieutique/UE-puericulture/reanimation_nne/site/html/cours.pdf>
- Stavis, R., 2017. Recién Nacido Pequeño Para La Edad Gestacional. Manuales Merck. Disponible en: <https://www.merckmanuals.com/es-pr/professional/pediatría/problemas-perinatales/recién-nacido-pequeño-para-la-edad-gestacional-peg> .
Si quieres más información, rellena el formulario con tus datos y dudas e intentaremos ayudarte a resolverlas, recuerda que también puedes encontrar otros post relacionados en el blog
Tranquil@, esto NO es una lista de SPAM. SOLO utilizaremos tus datos para responder a las preguntas que nos hagas.
Más informaciónAUTORES
[authors users=»kfric,mreguera»]







Muy interesante, con información actualizada, buena bibliografia.
Felicitaciones
Muy interesante e informativo. Gracias campus Vygon por mantener siempre informados y capacitados a la vanguardia de la atención neonatal
El otro día leí en una Web una pregunta muy interesante pero la respuesta no me convenció, no sé si podrá usted extender. ¿Se puede tener hipotermia sin temblar? Le dejo la pregunta y la respuesta y a ver si pudiera explicarnos. Gracias!
https://toprespuestas.com/salud/es-posible-tener-hipotermia-sin-temblar-6309/
Muy interesante