Según las recomendaciones, la línea media al tener una punta ubicada a un nivel intermedio – ni periférico ni en VCS – permite la administración de tratamientos compatibles con la vía periférica. Por lo tanto, esto no incluye fármacos hiperosmolares, irritantes ni vesicantes.
¿Y si eso fuera a cambiar?
¿Para qué tipo de tratamientos se suele usar el midline?
Si miramos a las prácticas a nivel global respecto a este tipo de catéter, podemos constatar que en muchos casos, se procura usar el midline dejando su extremidad al principio de la vena axilar.
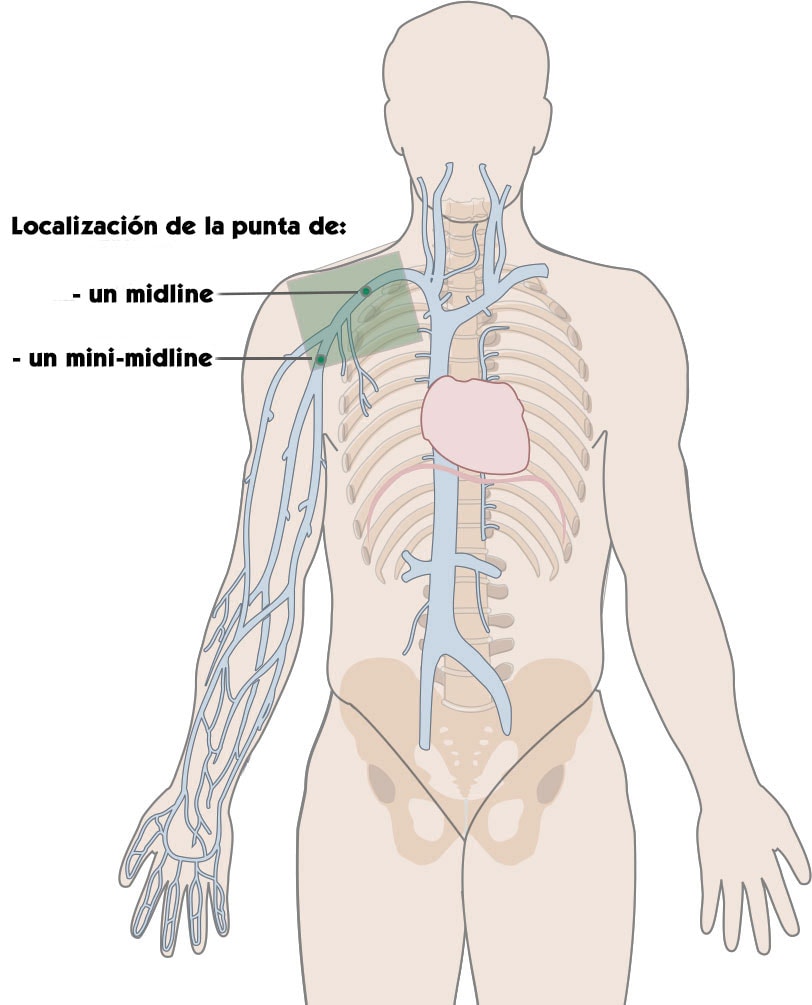
Sin embargo, al ser catéteres cuya longitud va de 8 hasta 25cm y según dónde esté el sitio de inserción en el brazo, la posición de la punta puede variar y estar en distintos puntos del tramo axilo-subclavio. Por esta razón en Europa, la nomenclatura GAVeCeLT distingue dos tipos de midlines:
- El mini-midline: catéter de 8-10cm que se puede insertar en el antebrazo o el brazo cuya punta tiene una localización que no va más allá de la cavidad axilar;
- El midline, llamado también clavicular, de 20-25cm siempre insertado en venas profundas del brazo cuya punta se sitúa en el tramo torácico de la vena axilar o hasta la vena subclavia.
También tenemos que considerar que si un catéter midline de 20cm o 25cm se inserta en una parte más distal del brazo (cerca de la flexura) o incluso en el antebrazo, su punta puede ubicarse en el tramo inicial de la vena axilar.
El objetivo del midline es poder ser una primera opción en la terapia intravascular periférica de media/larga duración:
-Por encima de 6 días, sustituyen a los catéteres cortos periféricos que no pueden dar las prestaciones requeridas: obligan a los profesionales a la canalización de varios dispositivos para poder cubrir la duración del tratamiento, provocando el agotamiento del capital venoso del paciente;
-Por otra parte, permite racionalizar el uso del PICC que consiste en:
- Pasar fármacos de media/larga duración para tratamientos compatibles con la perfusión periférica.
En este caso, la línea media axilar es más adecuada que el PICC para los tratamientos de hasta 30 días (media duración), en su versión PUR clase IIa - Pasar fármacos hiperosmolares y/o de pH<5 o >9, o vesicantes para un tratamiento de media/larga duración.
Hasta hace bien poco, esta regla era estricta, sin embargo en España y en EEUU hay experiencia del uso del midline axilar o clavicular para ciertos fármacos que pertenecen a la categoría “administración por vía central”.
¿Qué dicen las recomendaciones?
En el programa español Flebitis 0, se advierte de los riesgos de la perfusión de fármacos agresivos para el sistema vascular periférico:
El pH de la sangre varía del 7,35-7,45. Osmolaridad de la sangre 340 mOsm/l. La flebitis química se produce por la irritación de la vena por soluciones ácidas, alcalinas e hipertónicas. Cuanto más ácida (con valores inferiores a 7,0 y especialmente inferiores a 4,1) o alcalina (con valores de pH por encima de 7,0, especialmente por encima de 9,0) sea una solución, más irritante será (Kokotis, 1998). La osmolaridad también influirá en la irritación de la vena.
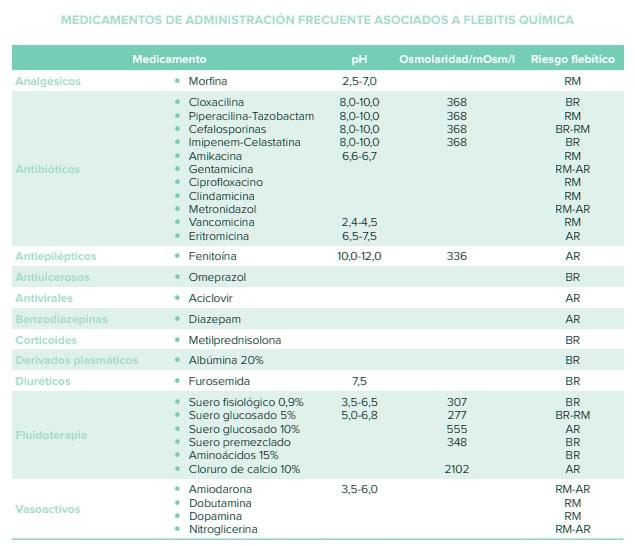 Alto riesgo (AR) > 500 mOsm/l, Riesgo moderado (RM) entre 350 y 500 mOsm/l y Bajo riesgo (BR) < 350 mOsm/l. NPT: no administrar > 600 mOsm/l. (Carballo et al. 2004)
Alto riesgo (AR) > 500 mOsm/l, Riesgo moderado (RM) entre 350 y 500 mOsm/l y Bajo riesgo (BR) < 350 mOsm/l. NPT: no administrar > 600 mOsm/l. (Carballo et al. 2004)
Además según otras fuentes también deberían incluirse en la lista:
- Ampicilina sódica pH 8,0-10,0.
- Ciprofloxacino pH 3,3-3,9.
- Ganciclovir pH 9,0-11,0.
- Gentamicina 3,0-5,5.
- Levofloxacino pH 4-3- 5-3 285-325 mOsm/l.
- Ofloxacino.
- Penicilina pH 7,5.
- Rifampicina pH 7,8-8,8.
- Trimetropin-sulfametoxazol pH 9,5-11,0.
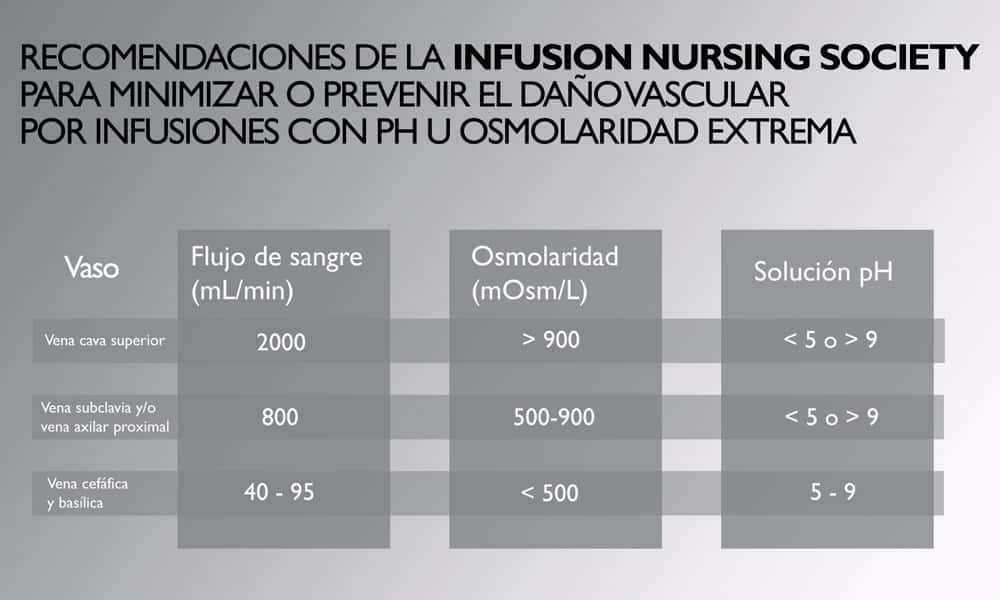
Las guías americanas Infusion Therapy Standards of Practice de la INS (Infusion Nurses Society) de 2016, en el apartado sobre midlines, recomiendan lo siguiente:
-
Considere las características de la infusión (figura 1) en conjunto con la duración prevista del tratamiento (por ejemplo, 1-4 semanas).
-
Considere un catéter de línea media para los medicamentos y soluciones como antimicrobianos, reemplazo de fluidos, y analgésicos con características que son bien tolerado por las venas periféricas.
-
No use catéteres de línea media para terapia vesicante continua, nutrición parenteral o infusiones con una osmolaridad superior a 900 mOsm/L.
-
Tenga cuidado con la administración intermitente de vesicantes debido al riesgo de extravasación no detectada. La administración de vancomicina por menos de 6 días a través de un catéter de línea media se encontró que estar seguro en un estudio.
El manual GAVeCeLT sobre PICC y Midline indica que la infusión periférica debe hacerse únicamente con fármacos o soluciones cuyo pH esté entre 5 y 9, cuya osmolaridad esté por debajo de 750mOsm/L y que no sea vesicante incluyendo como excepción, las nutriciones parenterales de corta duración <800mOsm/L. También señala que la línea media que sea axilar o subclavia es considerado acceso venoso periférico.
¿Existen otras aplicaciones farmacológicas con la línea media?
Ante todo, hay que tener en cuenta un dato de importancia: la diferencia de flujo que existe en un recorrido venoso estándar entre la vena basílica, la vena axilar y la vena subclavia.

Efectivamente existen otras aplicaciones farmacológicas; aunque el recorrido científico y clínico es todavía corto, existen datos que nos enseñan que es posible.
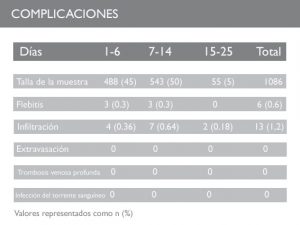
El estudio observacional Caparas (2017) sobre 1086 pacientes, demuestra excelentes resultados con el uso de un midline axilar para la administración de Vancomicina:
En su estudio Uso de catéteres venosos de línea media en pacientes hospitalizados, el ETI del hospital Virgen de la Victoria de Málaga publicó resultados muy interesantes sobre el midline axilar:
Sobre un total de 1016 pacientes, el 40 % de los catéteres se canalizó por mal acceso venoso del paciente (406), el 42% por tratamiento intravenoso largo (427) y el 18% por tratamiento irritante (183).
Los tratamientos irritantes administrados en mayor porcentaje fueron: Isoplasmal 30.6% (56), Cloruro potásico 19.1% (35), Vancomicina 12% (22), Cloxacilina 9.3% (17).
Los pacientes que precisaron cambiar el CM (Catéter Midline) por un catéter venoso central representaban el 2.2% en el grupo de mal acceso venoso (9), el 4.2 % en el de tratamiento largo (18) y el 7.1% en el de tratamiento irritante (13).
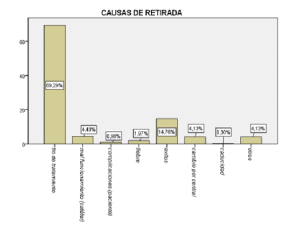
No se encontró diferencia en cuanto a las complicaciones entre pacientes a los que se les administró tratamiento antibiótico con bajo riesgo de flebitis y aquellos en los que el tratamiento era irritante.
Durante su ponencia en el congreso Grumav del 2017, el ETI del hospital OSI Araba de Vitoria, usuario de la línea media clavicular, enseño los resultados de 4 años de experiencia a través de un estudio observacional sobre 1841 pacientes.
Respecto a los tratamientos infundidos, 45,6% fueron sustancias irritantes: 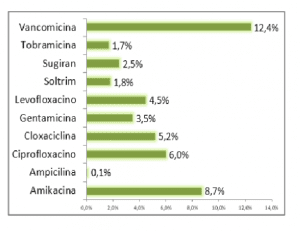
Sobre el total de pacientes, el 3,5% tuvo un cambio a vía central y el 85,6% terminó su tratamiento (10,9% de exitus). No hubo casos de flebitis, ni de infiltración; la trombosis fue de 0,4/1000 días de catéteres y la bacteriemia de 0,14/1000 días de catéter.
Está claro que más investigación se necesita para aportar más datos sobre el midline y su validez en cuanto a la perfusión de fármacos irritantes. Sin embargo, estos distintos estudios abren un camino en el cual se pueden ver beneficiados muchos pacientes, siempre evaluando los riesgos previamente a la toma de decisión.

[accordion title=’Bibliografía’]Vancomycin Administration Through a Novel Midline Catheter: Summary of a 5-Year, 1086-Patient Experience in an Urban Community Hospital Jona V. Caparas, MSN, RN, CRNI, VA-BC Hwei-San Hung, RNC, VA-BC New York Presbyterian Queens, Flushing, NY Journal of the Association of Vascular Access 2017 vol.22 nº1
Safe administration of vancomycin through a novel midline catheter: a randomized, prospective clinical trial. Caparas JV, Hu JP. J Vasc Access. 2014;15(4):251-256.
Cohen E, Dadashev A, Drucker M, Samra Z, Rubinstein E, et al. Once-daily versus twice daily intravenous administration of vancomycin for infections in hospitalized patients. J Antimicrob Chemother. 2002;49:155-160.
Lanbeck P, Odenholt I, Paulsen O. Antibiotics differ in their tendency to cause infusion phlebitis: a prospective observational study. Scand J Infect Dis. 2002;34:512-519.
Mowry JL, Hartman LS. Intravascular thrombophlebitis related to the peripheral infusion of amiodarone and vancomycin. West J Nurs. 2011;33(3):457-471.
Roszell S, Jones C. Intravenous administration issues. J Infus Nurs. 2010;33(2):112-118.
Outpatient Parenteral Antimicrobial Therapy Today Joseph A. Paladino1,2 and Donald Poretz3 1 Clinical Outcomes Research, CPL Associates, Amherst, and 2 Pharmacy, State University of New York at Buffalo, Buffalo, New York;
3 Infectious Diseases Physicians, Annandale, Virginia Clinical Infectious Disease 2010:51 (Suppl 2)
Uso de catéteres venosos de línea media en pacientes hospitalizados N. Fortes, JM Fernández, C. Cruzado, S. García – Hospital Virgen de la Victoria, Málaga Enfermería global nº56 octubre 2019
Línea media clavicular, opción de acceso venoso seguro: cuatro años de experiencia Armenteros Hospital OSI Araba de Vitoria Ponencia Congreso GruMAV 2017
Programa Flebitis 0 Manual GAVeCeLT sobre PICC y Midline 2017
Infusion Therapy Standards of Practice – INS 2016 [/accordion]
[authors users=»fcarrillo,Ravila,mpineau«]




Estupenda entrada, muy bien informada y práctica
Muy buena aportación. Gracias
Excelente dispositivo para la calidad en la terapia de infision. Es nuestro Hospital Metropolitano SSNL. Nuevo Leon, Mexico empezamos a utilizarlo en 2020 por la pandemia. Colocamos 600 LM de 25cm en este año.
0 flebitis
0 extravasacion
0 bacteremia
10 salidas accidentales
Nuestros pxs. ademas compañeros pxs. encantados.
Excelente información, muy útil para implementar y así garantizar los cuidados seguros de la terapia y confort para el paciente-
Muchas gracias por tu comentario Delia.
Si no lo has visto ya, te recomendamos ver el webinar sobre el mismo tema dado por una experta, Vicky Armenteros:
https://campusvygon.com/cl/el-midline-medioclavicular-la-experiencia-de-un-equipo-de-terapia-intravenosa/
Esperamos que sea de ayuda.