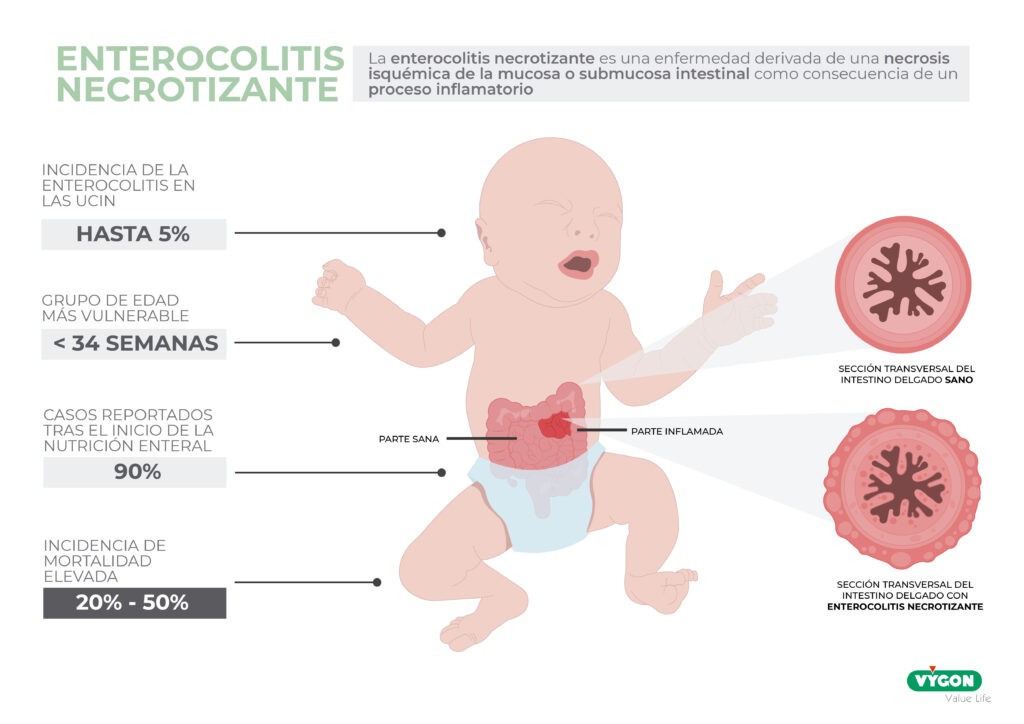
La enterocolitis necrotizante es una de las principales causas de morbi-mortalidad en los pacientes ingresados en las Unidades de Cuidados Intensivos neonatales (1,2,3). Afecta, especialmente, a los recién nacidos prematuros o de muy bajo peso al nacer, debido a la falta de madurez de su sistema digestivo.

Reconocer de forma precoz la patología es una de las estrategias para mejorar los resultados clínicos dado que, la enterocolitis necrotizante, tiene una incidencia de mortalidad elevada (entre el 20-50%) y, los recién nacidos que sobreviven, presentan dificultades en el neurodesarrollo y crecimiento, así como, otras complicaciones y enfermedades relacionadas (3,4).
FACTORES DE LA ENTERoCOLITIS NECROSANTE
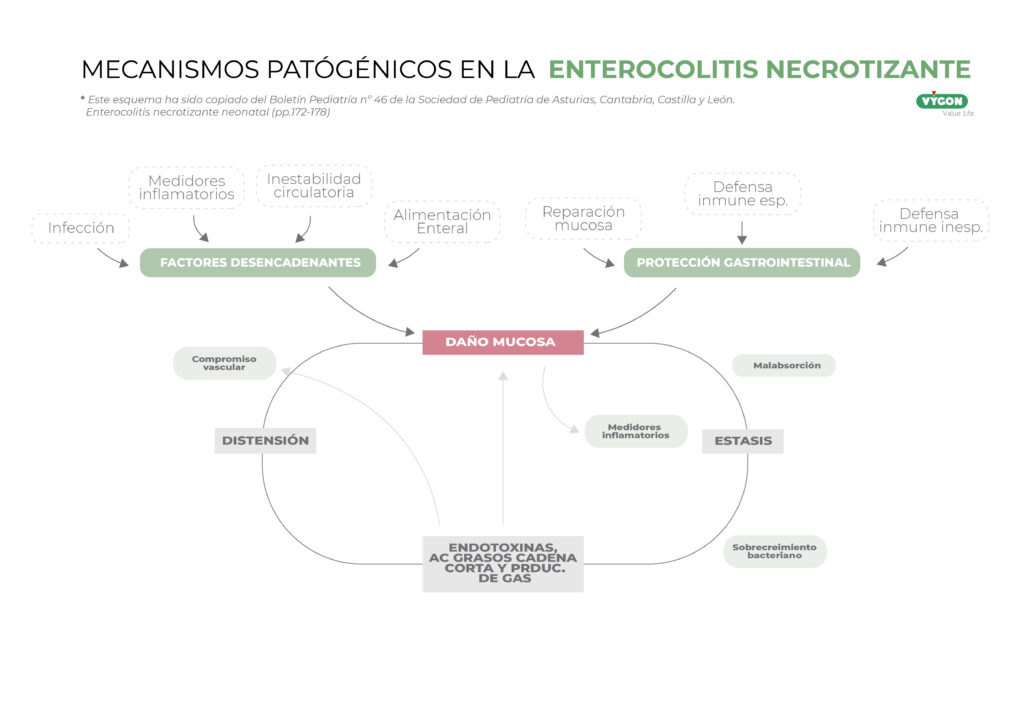
La enterocolitis necrotizante es una enfermedad derivada de una necrosis isquémica de la mucosa o submucosa intestinal como consecuencia de un proceso inflamatorio (1,5,6).
A pesar de ser una emergencia conocida y habitual en las unidades neonatales -incidencia de entre el 0.5 y 5% de los recién nacidos – el motivo (etiología) que desencadena su aparición es desconocido. No obstante, se han observado, una serie de factores que podrían estar relacionados con el origen de esta en pacientes susceptibles a desarrollarla (4,5,7).
PREMATURIDAD Y ALIMENTACIÓN ENTERAL DE FÓRMULA
La prematuridad y la alimentación enteral de fórmula son dos factores asociados de forma directa a la Enterocolitis necrosante (5). La mayor incidencia de casos de enterocolitis se da en neonatos con una edad gestacional < 34 semanas que son alimentados mediante fórmula enteral; más de un 90% de los casos reportados ocurren después de haber iniciado la nutrición con fórmula(3,5,6).
La propensión de estos pacientes pretérmino puede deberse a la inmadurez de su tracto gastrointestinal que presenta una función limitada que predispone al daño intestinal y supone (3,6):
- Inmadurez de la barrera mucosa intestinal (proteínas mucinas), merma de sistema inmunitario intestinal e incremento de la adherencia bacteriana
- Dificultad en la digestión alimentos y absorción de carbohidratos y grasas
- Aumento de la permeabilidad intestinal
- Hipomotilidad y gastroparesia
Adicionalmente, ha quedado comprobado que la alimentación de fórmula, también, altera el microbiota del tracto intestinal del neonato nacido pretérmino. El uso de este tipo de nutriciones, cuando el intestino se encuentra colonizado, provoca una respuesta inflamatoria aguda de las células del epitelio desencadenado la patogenia de la enterocolitis (3).
Cabe destacar que la relación entre la nutrición enteral y la enterocolitis necrosante es compleja, ya que vendrá determinada por elementos como el tipo de leche a administrar, el volumen o el progreso/incremento hasta alcanzar una nutrición enteral completa. Mientras que las fórmulas enterales producen modificaciones del flujo intestinal; la leche materna o leche materna donada ha revelado un claro efecto protector ante esta enfermedad.


ARTÍCULOS RELACIONADOS
La leche materna: guardiana del sistema inmune Neonatal (campusvygon.com/es)
Día Mundial de la Donación de Leche Materna: Bancos de Leche (campusvygon.com/es)
Leche materna: un superalimento (campusvygon.com/es)
Lactancia materna, un recurso sostenible para el planeta (campusvygon.com/es)
Protocolo de lactancia materna: protección y apoyo hospitalario – Campus Vygon
10 errores comunes en el uso de la sonda enteral en neonatos (campusvygon.com/es)
ISQUEMIA
Los recién nacidos con problemas durante el parto o con bajos niveles de oxígeno al nacimiento tienen mayor número de probabilidades de presentar enterocolitis temprana. El desarrollo de esta se asocia con la restricción de sangre y oxígeno que llega al tracto intestinal (isquemia) como consecuencia de asfixia o hipoxia perinatal, cardiopatías congénitas, persistencia de conducto arterioso, hipotensión arterial o administración de indometacina (3,5,7).
INFECCIÓN
La infección se considera un factor desencadenante de la enterocolitis necrosante ya que es habitual que esta se desarrolle tras una larga colonización del tracto gastrointestinal (3,4,5,7). Aproximadamente, un 30% de los casos en los que se desarrolla la enfermedad están relacionados con bacteriemias y se ha demostrado que la contaminación de la sonda de alimentación, también, es una pieza clave en el estallido de la enterocolitis (3,6).
Los gérmenes más comúnmente aislados son Escherichia coli, Klebsiella pneumoniae, Enterobacter o Serratia, entre otros (3,4,6).

FÁRMACOS QUE CAUSAN DAÑO EN LA MUCOSA O SOBRECRECIMIENTO BACTERIANO
Los factores anteriormente descritos pueden verse agravados por el empleo de medicamentos que produzcan lesiones en la barrera mucosa intestinal o cuyo uso prolongado (antibióticos empíricos y los inhibidores de la acidez) altere el microbiota y favorezca la aparición de bacterias (4,6).
FACTORES GENÉTICOS
Algunos factores genéticos se han demostrado implicados en la propensión a la enterocolitis. Algunas mutaciones genéticas pueden entorpecer la función de la barrera intestinal favoreciendo su aparición (3,59.
A la lista mencionada se pueden agregar otros factores que también han sido relacionados con episodios de enterocolitis como: policitemia, cateterización de vasos umbilicales, hipotermia, hipovolemia o retraso en el crecimiento intrauterino (1,3,4)
SIGNOS Y SÍNTOMAS DE ENTEROCOLITIS
Las manifestaciones clínicas de la enterocolitis son variables y suelen manifestarse durante el primer mes de vida en recién nacidos alimentados con nutrición de fórmula (3,4,5). Pueden darse síntomas inespecíficos que evolucionan lentamente de forma capciosa o, bien, se puede producir un estallido repentino en pocas horas con signos multiorgánicos (3).
El cambio en la tolerancia alimentaria suele ser un síntoma precoz de que se está desarrollando la enfermedad (4,6). Sin embargo, las manifestaciones iniciales suelen de carácter sistémico, inespecíficas y con una amplia variabilidad en agudeza de su presentación. Pueden confundirse con la clínica de otras afecciones (3,4,5,6).
En los estadios preliminares es común que el RN presente episodios de apnea, inestabilidad térmica, letargo, bradicardia y, signos gastrointestinales o abdominales, tales como, residuos gástricos, restos biliosos, vómitos y sangrado en las heces.
La progresión de la enfermedad motiva el empeoramiento de la sintomatología. En estadios más avanzados se produce una distensión abdominal con dolor a la palpación, persistencia de la obstrucción intestinal y cambios en la coloración de la pared abdominal (3,5)
En los casos más graves de la enfermedad se produce una respuesta inflamatoria con hipotensión, como consecuencia de shock séptico, fallo respiratorio agudo que necesitará de ventilación, cambios en la coagulación, sangrado y fallo renal (3,4,5).
¿CÓMO DIAGNOSTICAR LA ENTEROCOLITIS?
La presentación de síntomas abstractos y poco precisos en las etapas iniciales de la enfermedad obligan a someter al monitoreo clínico y radiológico al recién nacido para determinar la manifestación de enterocolitis.
DETERMINADA POR SIGNOS CLÍNICOS
Con el objetivo de facilitar la clasificación de la enterocolitis necrotizante según la clínica presentada por el paciente neonatal, se emplean recursos de diagnósticos basados en los signos y síntomas manifiestos.
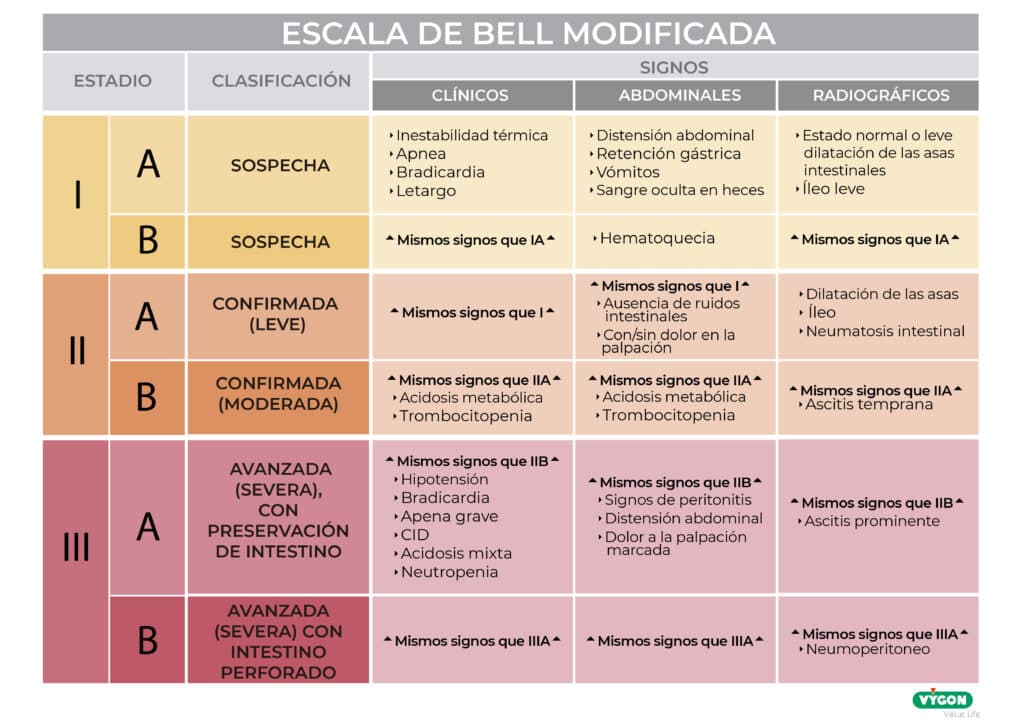
Una de las herramientas empeladas para ello, es la escala desarrollada por el Dr. Bell y colaboradores en la que se divide en tres etapas o estadios la enterocolitis según la severidad, evolución en el tiempo y estrategias (3,4,5,6):
- Etapa I: sospecha, pero no confirmación.
- Etapa II: enfermedad definida
- Etapa III: enfermedad avanzada
Debido a las limitaciones iniciales de esta clasificación en cuanto al valor terapéutico, las unidades han ido incorporando, en sus protocolos de detección, una modificación posterior de la herramienta creada por los Drs. Walsh y Kliegman, que incluye una serie de subdivisiones en las que se consideran, además de la sintomatología clínica, signos radiológicos y estrategias terapéuticas (4,6)
DETERMINADA POR SIGNOS RADIOLÓGICOS
Para la confirmación y seguimiento del diagnóstico es esencial realizar una ecografía del abdomen.
En los estadios iniciales de la enfermedad los signos radiográficos son inespecíficos -dilatación de las asas o distensión abdominal– por lo que las decisiones de tratamiento se basarán en las sospechas clínicas observadas (4,3).
En etapas más avanzadas, el diagnóstico radiológico confirmará la enterocolitis si se presenta (3,4,6):
- Neumatosis intestinal: aparece en el 95% de los casos. Se observa presencia de burbujas de gas, como como consecuencia del metabolismo bacteriano, acumuladas en las en las paredes del intestino delgado.
- Gas en el sistema portal: El gas acumulado se extiende hasta la vena porta. Este signo es una evidencia de la extensión de la enfermedad con pronóstico negativo.
- Neumoperitoneo: se observa en los estadios más avanzados de la enfermedad en los pacientes que han sufrido una perforación intestinal. Este síntoma no es específico de la enterocolitis ya que también puede deberse a una perforación espontánea.
- Asa centinela: puede ser signo de necrosis intestinal o perforación.
Este control puede complementarse con el uso de la ecografía como método útil de diagnóstico cuando existe sospecha clínica pero no confirmación radiológica. Las últimas investigaciones apuntan a que el ultrasonido puede ofrecer un diagnóstico prematuro de la enterocolitis al observarse puntos ecogénicos y ecogenicidad densa granular en la imagen.
La incorporación del ultrasonido permite la detección temprana gas en el territorio portal cuando todavía no es visible en los estudios radiológicos, alteraciones en la perfusión intestinal o identificación de necrosis en etapas avanzadas (3,4,6).
No obstante, la falta de signos en el ultrasonido no descarta la existencia de la enfermedad. Diferentes autores coinciden en que la utilidad del ultrasonido para el diagnóstico de la enterocolitis necrosante dependerá de la formación del profesional al cargo de la exploración (4,6).
DETERMINADA POR SIGNOS EN LABORATORIO
Ningún parámetro de laboratorio es un indicador específico de enterocolitis, pero ofrecen información sobre la gravedad , evolución y pronóstico de la enfermedad. Los parámetros que deben analizarse en una evaluación inicial son:
- Hemograma: se tendrá en cuenta el descenso de leucocitos en sangre como indicador de pronóstico negativo de la enfermedad; y el recuento de plaquetas ya que la trombocitopenia puede producir hemorragias graves y es un indicador de empeoramiento clínico (4,6). El hemograma puede ser completado con un estudio de coagulación si se detecta sangrado ya que la confirmación del descenso de plaquetas será indicador de que el paciente se encuentra en un estadio grave de la enterocolitis (4)
- Bioquímica y gasometría: la concentración baja de sodio en sangre, hipoglucemia y acidosis metabólica son indicadores de necrosis o sepsis (4,6)
- Hemocultivo: este indicador se tendrá en cuenta en caso de sospecha de sepsis (3,4). Siempre que sea posible se priorizará la extracción de muestras a través de venopunción (4).
- Análisis de heces: es recomendable el estudio de las heces en busca de sangre oculta ya que su presencia nos confirmaría la sospecha de enterocolitis. El análisis podría ampliarse con la búsqueda de signos de malabsorción de carbohidratos, patología asociada a la enfermedad(6)
- Valores seriados de Proteína C reactiva: puede ser útil en la monitorización de la evolución terapéutica (4,5)

En aquellos pacientes que requieran de la ampliación del diagnóstico en laboratorio pueden llevarse a cabo pruebas bioquímicas, de cultivo, de coprocultivo y de tinción Gram de LCR para la confirmación (4,6)
¿Quieres conocer más sobre la enterocolitis? Comparte esta publicación y desarrollaremos un nuevo post sobre sus complicaciones, herramientas de prevención y manejo.
BIBLIOGRAFÍA
(1) Nascimento, R., & Pantoja, M. J. (2006). En aquellos pacientes que requieran de la ampliación del diagnóstico en laboratorio pueden llevarse a cabo pruebas bioquímicas, de cultivo, de coprocultivo y de tinción Gram de LCR para la confirmación (4,6) ¿Quieres conocer más sobre la enterocolitis? Comparte esta publicación y desarrollaremos un nuevo post sobre sus complicaciones, herramientas de prevención y manejo. (3.a ed.). Editorial Médica Panamericana.
(2) Zozaya, C. (2020). Prevención, diagnóstico y tratamiento de la enterocolitis necrosante en recién nacidos menores de 32 semanas al nacimiento en España. Anales de pediatría, 93(3), 161–169. https://doi.org/10.1016/j.anpedi.2019.12.023
(3) Gasque-Góngora, J. J. (2015). Revisión y actualización de enterocolitis necrosante. Revista Mexicana de Pediatría, 82, 175–185. https://www.medigraphic.com/pdfs/pediat/sp-2015/sp155f.pdf
(4) Vall d´Hebron Barcelona Campus Hospitalari. (2019). ENTEROCOLITIS NECROTIZANTE. https://www.upiip.com/. https://www.upiip.com/sites/upiip.com/files/Enterocolitis%20necrotitzant.%202019_0.pdf
(5) Demestre Guasch, X. (2008). Enterocolitis necrosante. https://www.aeped.es/. https://www.aeped.es/sites/default/files/documentos/42.pdf
(6) FERNÁNDEZ, I. (2006). Protocolos de Neonatología. https://www.sccalp.org/. https://www.sccalp.org/boletin/46_supl1/BolPediatr2006_46_supl1_172-178.pdf
(7) Stanford Children’s Health. (s. f.). www.stanfordchildrens.org. https://www.stanfordchildrens.org/es/topic/default?id=necrotizing-enterocolitis-in-the-newborn-90-P05497#:%7E:text=La%20enterocolitis%20necrotizante%20(ECN)%20es,reci%C3%A9n%20nacido%20puede%20contraer%20ECN.
(8) Sánchez-Tamayo, T. et all (2016). Reducción de la enterocolitis necrosante tras la introducción de un protocolo de alimentación enteral basado en la evidencia en recién nacidos de muy bajo peso. Anales de pediatría, 291–299. https://www.sciencedirect.com/science/article/abs/pii/S1695403316302168?via%3Dihub





Buenas noches, quiero mas informacion sobre la enterocolitis en neonatos, soy estudiante de enfemeria y me toco un trabajo sobre ese tema