El juramento hipocrático de “Primero, no hacer daño” guía la práctica médica, sin embargo, el propio sistema de salud contamina y afecta la salud pública.
Sherman et al. JAMA 2019
Con esta diapositiva abre el Dr. Fréderic Michard la ponencia de VYHEMDAYS 2025 « Monitorización hemodinámica : sostenibilidad y accesibilidad » y la reflexión de cómo, el cuidado de la salud de los individuos contribuye, paradójicamente, al deterioro de la salud del planeta.
En este artículo resumen de la ponencia nos enfrentamos a una cuestión que ya no forma parte de nuestro futuro, sino de nuestro presente: ¿Cómo conseguir una monitorización hemodinámica precisa, sostenible y accesible?
El sector sanitario como el quinto país más contaminante del mundo
Los estudios sobre sostenibilidad y, en concreto, sobre el impacto de la huella de carbono en el sector sanitario, han ganado mucho peso estos últimos años en la literatura científica. No debe extrañarnos ya que, tal y como indican Pichler et al., si el sector sanitario fuera un país, sería el quinto mayor emisor de CO₂ del planeta.
En lo que al impacto medioambiental de lo que anestesia y cuidados intensivos se refiere, éste no es pequeño: la energía destinada a climatización en quirófanos y UCIs, el uso de plásticos desechables y gases anestésicos volátiles son responsables de una huella de carbono significativa.
Ya en el estudio de 2018 “The carbon footprint of treating patients with septic shock in the intensive care unit” hacían referencia a que el mayor impacto de las UCIs se debía al consumo de energía para la calefacción, ventilación y aire acondicionado.
“The carbon footprints of the ICUs were dominated by the energy use for heating, ventilation and air conditioning; consumables were relatively less important, with limited effect of intensity of patient care.”
McGain et al. (2018)
Cuando señalamos la problemática de este impacto medioambiental, no solo hacemos referencia a cómo daña al planeta, sino que también tiene un peso económico que condiciona el acceso a tecnologías más avanzadas. Por ello, es crucial hacernos la siguiente pregunta:
¿Es posible reducir residuos y costes sin renunciar a la precisión clínica?
La respuesta es sí. Y la clave está en adoptar técnicas de monitorización «green«.
¿Cuánto plástico tengo en mi cuerpo?
Buena parte del material descartable usado en quirófano y UCI es plástico. Cada gramo de plástico no reciclado genera hasta 3.3 gramos de CO₂, pero el problema no acaba ahí: estudios recientes han demostrado la presencia de microplásticos en órganos humanos —arterias, hígado, riñones e incluso el cerebro—, con una acumulación preocupante en pacientes con demencia. La pregunta ya no es si contenemos plástico, sino cuánto.
En un estudio reciente en pacientes sometidos a cirugía carotídea, se detectaron microplásticos y nanoplásticos en placas de ateroma en el 60 % de los casos, lo que además se asoció con un aumento significativo de eventos cardiovasculares adversos
(Marfella et al., 2024)
En este contexto, las sociedades científicas han empezado a reaccionar: desde la declaración de Glasgow en anestesiología (2023) hasta el «green paper» de la ESICM (2024) «Environmental sustainability in intensive care: the path forward. An ESICM Green Paper«; todas apuntan hacia una transición urgente hacia prácticas más sostenibles.
¿Qué podemos hacer?
Paso 1: Rechazar, repensar y reducir… también en monitorización hemodinámica
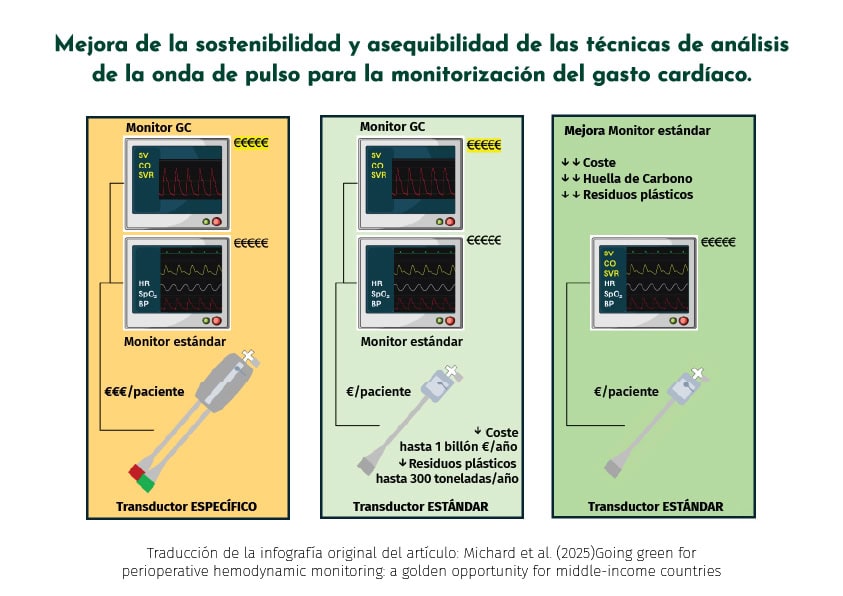
Inspirados en la economía circular, se plantea aplicar los principios de rechazar, repensar y reducir en nuestra práctica clínica. Un área de impacto directo: la elección del sistema de monitorización del gasto cardíaco.
Actualmente, existen dos grandes categorías de técnicas de análisis del contorno de pulso:
- Técnicas que requieren un transductor de presión específico (de un solo uso, dedicado).
- Técnicas “green”, compatibles con los transductores ya utilizados habitualmente para presión arterial o PVC.
Un estudio comparativo entre ambas mostró que un transductor específico puede pesar hasta 86 g, frente a 31 g de uno convencional. Esta diferencia de 55 g puede parecer menor, pero multiplicada por los miles de pacientes monitorizados cada año, se traduce en:
- 25 toneladas adicionales de plástico en Francia.
- 75 toneladas extra de CO₂.
- Y esto sin contar los envases: el embalaje rígido de los transductores dedicados multiplica aún más su impacto.
El estudio europeo más reciente estima que el uso generalizado de técnicas “green” en Europa podría evitar hasta 300 toneladas de residuos plásticos y entre 700 y 1.000 toneladas de CO₂ por año, si se incluye también el impacto de los envases
(Michard et al., 2025)
Paso 2: Validar la precisión clínica de las soluciones sostenibles
La prioridad sigue siendo la seguridad del paciente. Por eso es fundamental que cualquier técnica “green” ofrezca la misma fiabilidad y precisión que las técnicas convencionales.
Los estudios comparativos muestran que los sistemas “green” no solo igualan en precisión a sus equivalentes con transductor dedicado, sino que en algunos casos la superan. La clave está en algoritmos de análisis robustos que aprovechan los datos de presión ya disponibles, sin necesidad de hardware adicional.
Tal y como se recoge en el estudio «Going green for perioperative hemodynamic monitoring: a golden opportunity for
middle-income countries», el sistema MostCareUp presentó un error porcentual de dos a tres veces menor que FloTrac, y el sistema Argos mostró un sesgo de solo 0.20 L/min frente a 0.94 L/min de FloTracMichard et al. (2025)
Paso 3: Aumentar la accesibilidad con soluciones más económicas
La sostenibilidad también debe ser económica. El coste elevado de los sistemas con transductores dedicados limita su adopción, especialmente en hospitales con recursos limitados o en países de renta media.
En una encuesta reciente en países de altos ingresos, los anestesiólogos indicaron que no usaban monitorización del gasto cardíaco en pacientes de alto riesgo porque “el equipo no está disponible o es demasiado costoso” (Flick et al., 2023)
Al comparar el coste medio por procedimiento entre técnicas con transductor dedicado y técnicas “green”, los ahorros alcanzan cifras significativas:
- En Francia, el ahorro anual estimado sería de 67 millones de euros, suficiente para pagar más de 2.000 enfermeras o adquirir más de 10.000 ecógrafos portátiles.
- A nivel europeo, el ahorro oscila entre 300 millones y más de 1.000 millones de euros al año, dependiendo del país y del producto.
Esta variabilidad de costes también tiene implicaciones en países de renta media como Brasil, donde los productos importados desechables pueden llegar a ser más caros que en Europa, lo que refuerza el valor de adoptar tecnologías “green”
(Michard et al., 2025)
ir hacia una monitorización hemodinámica SOSTENIBLE (GREEN) es ganar en todos los frentes
La transición hacia una monitorización hemodinámica sostenible no es una concesión al medio ambiente a costa de la precisión clínica. Es una decisión inteligente, informada y alineada con los valores de seguridad, eficiencia y responsabilidad que deben guiar la medicina del siglo XXI.
Reducir residuos, disminuir costes y mejorar el acceso a herramientas críticas como la monitorización del gasto cardíaco no solo es posible: es urgente.
Si quieres seguir aprendiendo sobre monitorización hemodinámica sostenible, no te pierdas el artículo del Dr. Michard «Going green for perioperative hemodynamic monitoring: a golden opportunity for middle-income countries» donde analiza este tema en mayor profundidad.
Bibliografía
De Waele, J. J., et al. (2024). Environmental sustainability in intensive care: the path forward. An ESICM Green Paper. Intensive care medicine, 50(11), 1729–1739. https://doi.org/10.1007/s00134-024-07662-7
Forbes McGain, et al. (2018). The carbon footprint of treating patients with septic shock in the intensive care unit, Critical Care and Resuscitation, 20(4), 304-312, The carbon footprint of treating patients with septic shock in the intensive care unit – ScienceDirect
Flick M, et al. (2023). Haemodynamic monitoring and management in patients having noncardiac surgery: a survey among members of the European Society of Anaesthesia and Intensive Care. Eur J Anaesthesiol Intensive Care.;2(1):e0017.
MacNeill, A. J., et al. (2017). The impact of surgery on global climate: a carbon footprinting study of operating theatres in three health systems. The Lancet. Planetary health, 1(9), e381–e388. https://doi.org/10.1016/S2542-5196(17)30162-6
Marfella, R., et al. (2024). Microplastics and Nanoplastics in Atheromas and Cardiovascular Events. The New England journal of medicine, 390(10), 900–910. https://doi.org/10.1056/NEJMoa2309822
McGain, F., et al. (2020). Environmental sustainability in anaesthesia and critical care. British journal of anaesthesia, 125(5), 680–692. https://doi.org/10.1016/j.bja.2020.06.055
Michard, F., et al. (2025). Going green for perioperative hemodynamic monitoring: a golden opportunity for middle-income countries., e20250379.
Michard, F., Romagnoli, S., & Saugel, B. (2024). Make my haemodynamic monitor GREEN: sustainable monitoring solutions. British journal of anaesthesia, 133(6), 1367–1370. https://doi.org/10.1016/j.bja.2024.03.008
Romagnoli S, et al. (2013). FloTrac/Vigileo(TM) (third generation) and MostCare(®)/PRAM versus echocardiography for cardiac output estimation in vascular surgery. J Cardiothorac Vasc Anesth. 27(6):1114-21
Sherman, J. D., et al. (2019). Reducing Pollution From the Health Care Industry. JAMA, 322(11), 1043–1044. https://doi.org/10.1001/jama.2019.10823
White, S. M., et al. & representing the World Federation of Societies of Anaesthesiologists Global Working Group on Environmental Sustainability in Anaesthesia (2022). Principles of environmentally-sustainable anaesthesia: a global consensus statement from the World Federation of Societies of Anaesthesiologists. Anaesthesia, 77(2), 201–212. https://doi.org/10.1111/anae.15598





0 comentarios