En los últimos años, los profesionales sanitarios se han planteado diferentes dudas sobre cómo realizar los cuidados a un recién nacido que ha sufrido una extravasación venosa. Esta complicación, puede plantear grandes retos en el manejo de estos pacientes por las complicaciones derivadas de la misma, así como, por los cuidados a aplicar una vez se ha producido1,2.
La extravasación ocurre cuando se da una administración inadvertida de fármacos vesicantes entrando en contacto con los tejidos blandos que rodean el vaso. Es decir, este término puede definirse como una salida del líquido administrado (fórmulas o fármacos) hacia el tejido circundante (espacio perivascular) como consecuencia de factores relacionados con la vía venosa escogida o de accidentes relacionados con el dispositivo elegido para la perfusión2,3,4,5.
Es importante no confundir el término extravasación, con el de infiltración. Esta última, también corresponde a una salida accidental de la sustancia administrada, pero de líquidos NO vesicante. La infiltración no produce un daño químico adicional sobre el tejido, quemaduras o necrosis, consecuencias que, por otra parte, si observamos en la extravasación4,5.
Extravasación y el paciente neonatal
Los pacientes neonatales son una de las poblaciones más vulnerables ante la extravasación1. Algunos estudios, advierten, de que esta complicación ocurre hasta en un 70% de los pacientes ingresados en las Unidades de Cuidados Intensivos neonatales (UCINs), con mayor incidencia en los recién nacidos de menos de 26 semanas de gestación5.
Los neonatos ingresados en UCIN se encuentran expuestos a este tipo de complicaciones debido a factores relacionados con sus propias características: la inmadurez de la piel, la fragilidad de su capital venoso, la necesidad de administración de antibióticos y suplementos nutricionales o hidrolectrolíticos… Este hecho se suma, además, a la incapacidad de los recién nacidos de expresar y comunicar el dolor1,6.
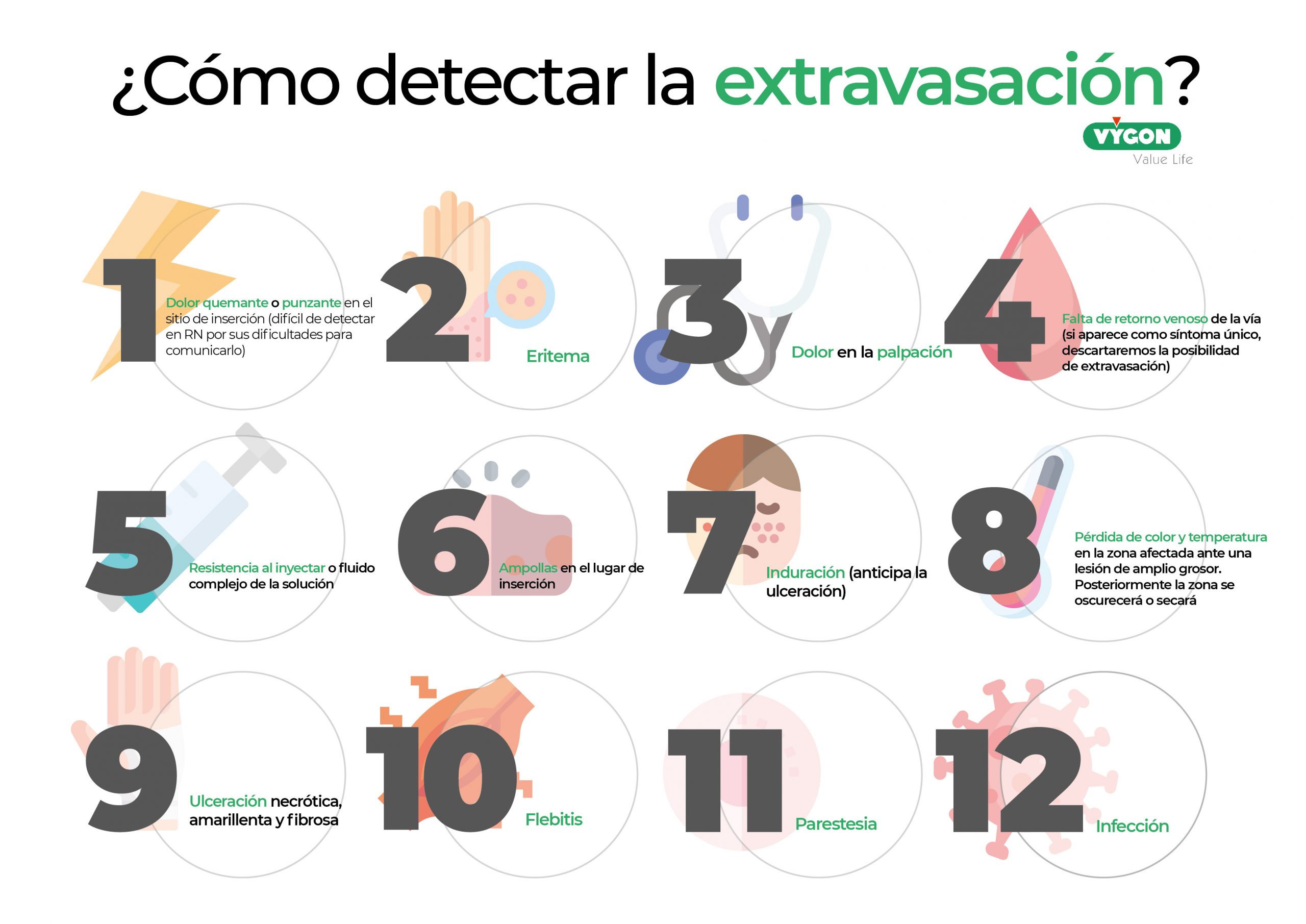
Por ese motivo, el trabajo de rastreo de signos y síntomas relacionados, por parte del equipo de enfermería, se convierte en una acción fundamental para evitar problemas, todavía, mayores. Conocer el origen de esta complicación permitirá una detección y actuación temprana.
Factores que asociados a la extravasación neonatal
Las causas de la aparición de esta complicación están relacionadas con la erosión de la pared del vaso sanguíneo o por la pérdida de la integridad estructural de la zona que rodea la vena5,6. El deterioro por el cual se producen ambas circunstancias puede presentar orígenes diversos; desde factores asociados con las características del paciente, cómo hemos mencionado anteriormente, a factores relacionados con la técnica de administración del catéter.
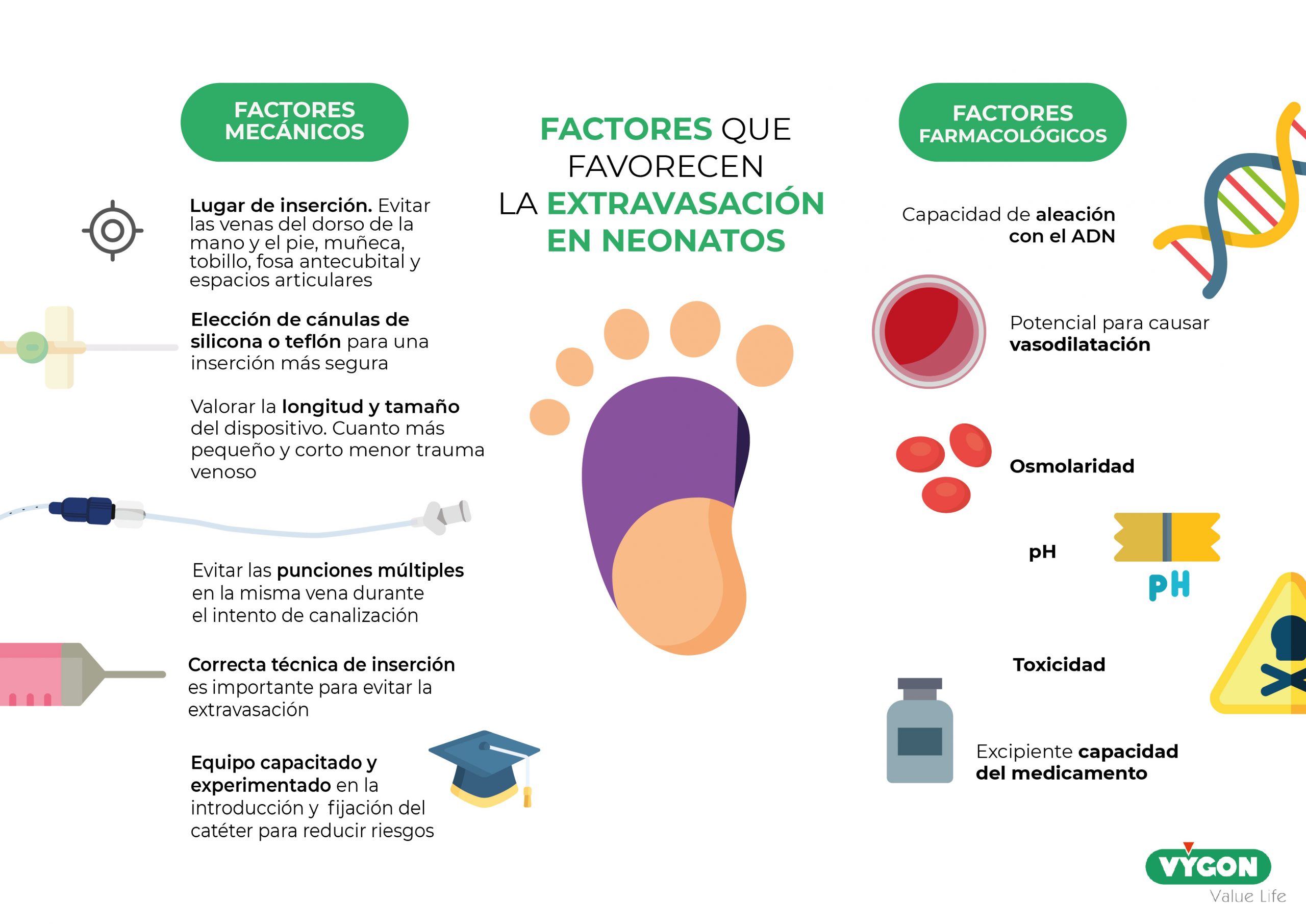
FACTORES MECÁNICOS
El lugar de inserción es uno de los factores a tener en cuenta a la hora de prevenir la extravasación. Debe elegirse el lugar que menos riesgos conlleve para el paciente: zona accesible, visible, que permita una correcta fijación y sometida al menor movimiento posible del paciente. Normalmente el lugar de elección para la colocación del catéter es el antebrazo. Es imprescindible evitar las venas del dorso de la mano y el pie, muñeca, tobillo, fosa antecubital y espacios articulares donde hay poco tejido blando que proteja las estructuras suyacentes1,7.
Otra causa probable de extravasación en recién nacidos, a pesar de que algunos autores señalan que el tipo de catéter no están relacionados directamente con este fenómeno, es la selección correcta de la cánula. Ha quedado demostrado que las cánulas metálicas presentan mayores inconvenientes que las compuestas por teflón o silicona, permitiendo, estas últimas, una inserción más segura1,7.
También, a la hora de elección del dispositivo, hay que valorar la longitud y el tamaño. Cuanto más corto y pequeño el catéter, menor trauma venoso. Sin embargo, si el diámetro es muy pequeño aumenta la resistencia y disminuye el flujo, por lo que, a veces, es necesario mayor presión en la inyección. El aumento de la presión, igualmente, acrecienta las posibilidades de la rotura del catéter5,7.
El peligro de extravasación crecerá, además, si la línea está colocada más de 24h. r y si se han producido punciones múltiples en la misma vena durante el intento de canalización. 1,5
Para terminar de numerar los factores mecánicos, cabe resaltar la importancia del conocimiento y formación sobre la técnica de infusión con el objetivo de evitar la extravasación. La administración de tratamientos vesicantes a través de catéteres centrales periféricos requiere de un equipo capacitado que conozca y realice, de forma rutinaria, el procedimiento 1,7. Este conocimiento se debe aplicar también en la introducción y fijación del catéter para evitar salidas accidentales o una mala colocación que pueda dañar el lado contrario de la vena y, también, aumentar el riesgo de la extravasación3.
FACTORES FARMACOLÓGICOS
El perjuicio en los tejidos circundantes a la extravasación estará condicionado por las características fisio-químicas del fármaco o fluido infundido5,7:
- Capacidad de aleación con el ADN
- Potencial para causar vasodilatación
- La osmolaridad, pH, toxicidad y excipiente capacidad del medicamento
OSMORALIDAD
La osmolalidad es el factor más importante relacionado con la toxicidad de la extravasación en la piel y el tejido celular subcutáneo. Se relaciona con la ruptura de la membrana celular y es mayor cuanto mayor es la osmolalidad del contraste. La osmótica puede producir la muerte celular y necrosis de los tejidos debido a la implosión que se genera en contacto con soluciones hipertónicas1,,5,7.
pH
Las fórmulas con pH diferente al rango fisiológico (7,35-7,45) pueden lesionar los tejidos blandos si se produce una extravasación. Las sustancias altamente alcalinas, por ejemplo, pueden causar lesiones graves que impliquen la amputación de miembros1,7.
CITOTOXICIDAD
Algunos fármacos y líquidos infundidos tienen un efecto tóxico sobre los tejidos circundantes. Algunas de estas fórmulas vesicantes, además de causar heridas derivadas de la extravasación, interactúan directamente con el ADN de los tejidos “matando” a células sanas y, provocando, a largo plazo úlceras. Las lesiones derivadas de estas sustancias, generalmente, no se cierran y necesitan de una cirugía plástica para reparar el daño 1,5,7.
Otros factores fisiológicos que considerar a la hora de entender el porqué de la extravasación son: las formaciones de coágulos en la parte superior del punto de punción, la existencia de trombos o la creación de una capa de fibrina en la punta del catéter y la presencia de linfedemas5.

¿Cómo tratar la extravasación en RN?
La complejidad y diversidad de las lesiones causadas por la extravasación complica la existencia de protocolos consensuados para su tratamiento. Sin embargo, existe suficiente evidencia científica sobre una serie de recomendaciones generales a emplear en el servicio de neonatología para enfrentarse a una extravasación. A continuación, recogemos las medidas más extendidas para su control:
- Interrumpir la infusión de los fluidos a administrar sin retirar el catéter 1,2,3,7,8,9
- Aspirar la mayor cantidad posible del fármaco extravasado 1,2,3,7,8,9
- Siempre que sea posible, inyectar suero salino a través de la vía para facilitar la disolución del medicamento7
- Inyectar el antídoto, en los casos que sea posible y retirar el catéter1,2,3,7,8,9
- Levantar la extremidad dañada por encima del nivel del corazón1,7
- Aplicar frío (vasoconstricción) o calor (vasodilatación) en la zona afectada dependiendo del tipo de fluido vesicante extravasado. En recién nacidos prematuros son riesgo de hipotermia se debe evitar la aplicación de compresas/bolsas frías.
- Evitar ejercer presión sobre la zona y macarla o fotografiarla para observar la evolución2,3,7
- Registrar los datos relacionados con la extravasación: fecha y hora de profusión, momento en el que se observa la complicación, tipología del catéter, fluidos administrados, cantidad extravasada, técnica de administración, signos…2,3
- Evaluar la lesión. Para este proceso diferentes profesionales recomiendan a la clasificación de estadios de Millán.
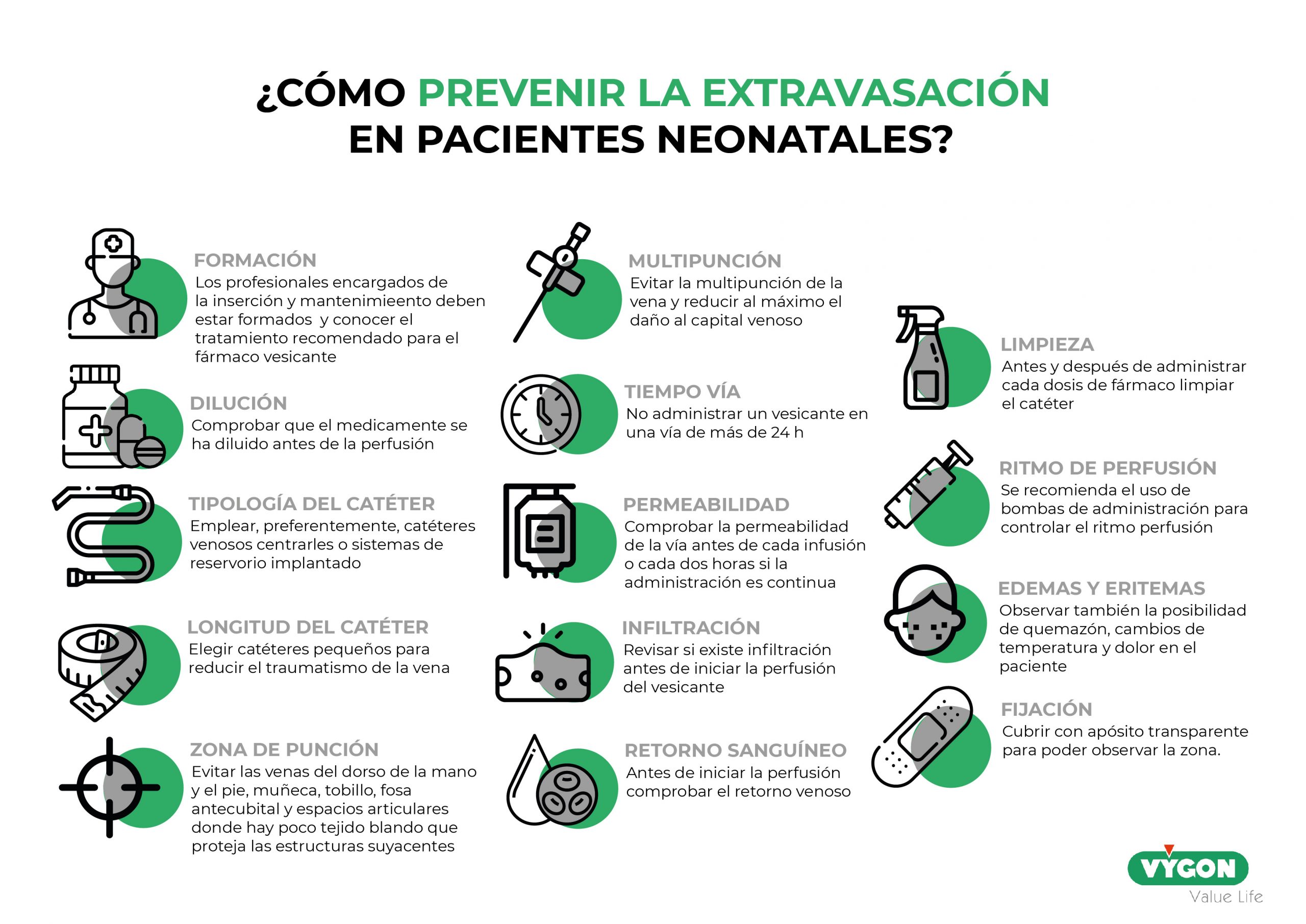
¿Cómo prevenir la extravasación?
Para evitar las complicaciones asociadas a la extravasación y eludir el costoso manejo de esta, es recomendable prevenir la aparición de este problema en pacientes neonatales. Además, la mayoría de las extravasaciones pueden prevenirse mediante la aplicación de técnicas de administración de terapia intravenosa cuidadosas 2,3.
- Las competencias del equipo encargado de la infusión son imprescindibles. El profesional debe estar formado y conocer el antídoto/otros tratamientos recomendados para el fármaco vesicante a administrar
- Comprobar que el medicamente se ha diluido antes de la perfusión. Esto ayudará a reducir la cantidad de solución vesicante que contaminaría el tejido adyacente en el caso de extravasación
- Emplear, preferentemente, catéteres venosos centrarles o sistemas de reservorio implantado
- Elegir catéteres pequeños para reducir el traumatismo de la vena y permitir un flujo adecuado.
- Seleccionar adecuadamente la zona de punción (evitando las zonas mencionadas anteriormente)
- Evitar la multipunción de la vena y reducir al máximo el daño al capital venoso vulnerable del recién nacido
- No administrar un vesicante en una vía de más de 24 h, ya la vena puede estar irritada.
- Comprobar la permeabilidad de la vía antes de cada infusión o cada dos horas si la administración es continua
- Revisar si existe infiltración antes de iniciar la perfusión del vesicante.
- Antes de iniciar la perfusión comprobar el retorno venoso. Retener el vesicante y valorar el reemplazo del catéter si no observa retorno de sangre.
- Antes y después de administrar cada dosis de fármaco el catéter debe limpiarse con una solución salina al 0,9% con jeringas de más de 5 ml.
- Se recomienda el uso de bombas de administración para controlar el ritmo perfusión
- Durante la administración controlar si existe edemas o eritemas. Observar también la posibilidad de quemazón, cambios de temperatura y dolor en el paciente.
- Fijar el catéter adecuadamente. Cubrir con apósito transparente para poder observar la zona.
Lee el protocolo para el manejo de la extravasación y cuéntanos si en tu servicio existe una guía específica para el tratamiento de estas complicaciones en recién nacidos.
BIBLIOGRAFÍA
- Pacheco Compaña, F., Gago Vidal, B., & Méndez Díaz, C. (2014). Extravasación de medios de contraste intravenosos en el sitio de la punción: Protocolo de actuación. Radiología, 56(4), 295-302. doi: 10.1016/j.rx.2014.02.003
- Hadaway, L. (2005). Prevención y tratamiento de la extravasación periférica. Nursing (Ed. Española), 23(6), 46-47. doi: 10.1016/s0212-5382(05)71448-5
- Extravasación Manejo y Cuidados de Enfermería. (2020). [Blog]. Retrieved from https://yoamoenfermeriablog.com/2019/04/30/extravasacion-cuidado-enfermero/#:~:text=%20Extravasaci%C3%B3n%20Manejo%20y%20Cuidados%20de%20Enfermer%C3%ADa.%20,retirar%20el%20cat%C3%A9ter.%20Aspirar%20todo%20el…%20More%20
- Mason Wyckoff, M., & Li Sharpe, E. (2015). Peripherally Inserted Central Catheters: Guidlne for Practice.[Ebook] (3rd ed., p. 50). Chicago: National Association of Neonatal Nurses. Revisado en: http://hummingbirdmed.com/wp-content/uploads/sites/7/NANN15_PICC_Guidelines_FINAL.pdf
- García Fernández, M. (2013). Manejo de la extravasación en neonatología. Presentation, Hospital Universitario La Paz.
- Ardura, D., García, A., & Nieto, E. (2019). El catéter venoso periférico desde la perspectiva enfermera. Ocronos. ISSN: 2603-8358 Ocronos.
- Vítolo, F. (2010). Lesiones de extravasación[Ebook] (pp. 2-8). Aseguradora de Responsabilidad Profesional Noble. Retrieved from http://www.nobleseguros.com/ARTICULOS_NOBLE/56.pdf
- Delgado, E. (2019). Extravasación: Causas, Síntomas, Tratamiento, Diagnóstico [Blog]. Retrieved from https://dolor-drdelgadocidranes.com/extravasacion/
- García, P. (2016). Extravasaciones de líquidos intravenosos en neonatología [Blog]. Retrieved from http://www.upppediatria.org/extravasaciones-de-liquidos-intravenosos-en-neonatologia/
- Andrés, A. (2006). Protocolo de tratamiento de heridas por extravasación. Cirugía Pediátrica, 19(3), 138. Retrieved from https://www.secipe.org/coldata/upload/revista/CirPed19.136-139.pdf








Evitar complicaciones para el rn
seguro
Se debe tomar en cuenta todo lo recomendado
Agradesco que compartan los protocolos, son claros, y han sido de gran utilidad
Es importante tener el cuidado adecuado para evitar las extravaciones de vías
Me gustó las explicación
Hay que tener mucho cuidado cuando se trabaja con los prematuros
Muy buena explicación
Muy buena explicación gracias