Cada año, en España, nacen 30.000 niños prematuros. Este número, supone que 1 de cada diez partos en nuestro país concluye antes de las 37 semanas de gestación. La prematuridad es uno de los retos más exigentes de la medicina perinatal. Este hecho guarda relación con el incremento de las posibilidades, que tiene estos niños, de morir o desarrollar trastornos neurológicos y discapacidades a largo plazo.
Las investigaciones en el campo de la medicina perinatal, en la última década, continúa avanzando. Sin embargo, todavía queda mucho camino por recorrer. Es, por este motivo, que cada 17 de noviembre se celebra el Día Mundial del Prematuro. Una celebración con un objetivo claro: visibiliza las complicaciones del parte prematuro y mejorar la situación de los bebés pretérmino y sus familias.
Este año, en el contexto mundial que estamos viviendo, asolados por la pandemia causada por la COVID-19, hemos querido participar en la jornada e investigar cómo se ha vivido esta situación en las Unidades de Cuidados Intensivos Neonatales: ¿a qué retos se han enfrentados las profesiones? ¿Qué cambios se han tenido que adaptar? ¿La neonatología y cuidados a prematuros han sido una prioridad durante la pandemia? ¿Qué preocupaciones plante la COVID-19 en la atención a recién nacidos prematuros?
Para contestar a todas estas preguntas y reflexionar sobre el gran trabajo y esfuerzo que los profesionales sanitarios han realizado pudimos hablar, en el día del Prematuro, con Silvia Évora, supervisora de enfermería en el área Materno-Infantil, Neonatología y Urgencias pediátricas en el Hospital del Sureste. Évora, nos contó cuál ha sido la experiencia en su hospital en esta entrevista.
[infobox title=’Artículos relacionados’]
1. Covid-19 y la reducción de los partos prematuros
2. Paritorios en tiempos de Covid-19
[/infobox]
TRANSFORMACIÓN DE LAS INSTALACIONES EN EL PICO DE LA PANDEMIA
Sin duda la experiencia de la COVID-19, en plena crisis asistencial, ha cambiado la forma de entender y de estructurar los hospitales. En el caso del Hospital del Sureste, las necesidades de atención a pacientes afectados por el virus fueron tales, que algunas unidades, como la de neonatología, desaparecieron en el momento más crítico de la pandemia.
La actividad quirúrgica, exceptuando las cirugías urgentes y oncológicas fueron suspendidas. El paritorio se convirtió en una UCI. En este espacio, en el que ya había disponibles 6 camas, se le añadieron un total de 19 más, para albergar hasta 25 pacientes. La unidad Neonatal se convirtió en una UCI de cuidados intermedios con 7 puestos de críticos. Todas las hospitalizaciones internas, cirugía y materno infantil duplicaron sus habitaciones para albergar pacientes y la hospitalización psiquiátrica cesó su actividad de salud mental para destinarla a ingresos por patología no COVID que hubiese en el Hospital.
En la zona de urgencias se habilitaron dos circuitos, “limpio” y “sucio”, para separar ambos tipos de pacientes y evitar el contagio entre los sospechosos y las patologías libres de sospecha del virus. La actividad obstétrica de urgencia y la pediátrica se derivó al Hospital Gregorio Marañón y al Niño Jesús respectivamente. Aunque, para casos urgentes, siempre había personal especializado que pudiera atender este tipo de urgencias.
Ante la demanda de espacio por pacientes con COVID -19, la forma de hospitalización se vio completamente modificada. En los ingresos de pacientes adultos, que en condiciones normales se realizan ingresos individualizados, se procedió a duplicar las habitaciones con alta demanda de pacientes con COVID-19 y se instalaban a dos pacientes por habitación.
NUEVOS RETOS ASISTENCIALES: DE PACIENTES PREMATUROS A ADULTOS CRÍTICOS
Pero, no solo las estructuras del hospital se han visto afectadas por la saturación hospitalaria que ha arrastrado consigo la COVID-19. El trabajo del equipo de neonatología ha tenido que transformase, pasando de tratar pacientes prematuros y recién nacidos; a trabajar con adultos afectados por la COVID o con secuelas tras haberla padecido.
El personal tuvo que adaptarse a los equipos de protección individual (EPIS) e incorporar procedimientos nuevos determinados por medicina preventiva, basados en la evidencia de actuación frente a la enfermedad. El personal sanitario dejó su actividad asistencial rutinaria y se adaptó a las nuevas estructuras de la pandemia, reubicándose en nuevos equipos de trabajo para atender a pacientes COVID.
La unidad neonatal se convirtió en una UCI de intermedios con personal de ambas unidades fusionado, de forma que cambiaron sus turnos de 12 horas de trabajo a 7 horas atendiendo a pacientes COVID post críticos en UCI.
Los neonatólogos pasaron a ser miembros de equipo de UCI de adultos, y los pediatras pasaron a formar parte del equipo de médicos de urgencias generales, atendiendo a adultos y a pacientes pediátricos que acudían a urgencias del Hospital. El personal del Hospital se unió en grupos de trabajo contra el enemigo común.
El personal del Hospital se unió en grupos de trabajo contra el enemigo común
VUELTA A LA “NORMALIDAD” EN LA UCIN
Una vez la carga hospitalaria vuelve a descender al mejorar la situación de los pacientes COVID, el Hospital del Sureste, reanuda la actividad obstétrica y neonatal, siguiendo los pasos de otros hospitales que habían mantenido estos servicios durante la crisis pandémica.
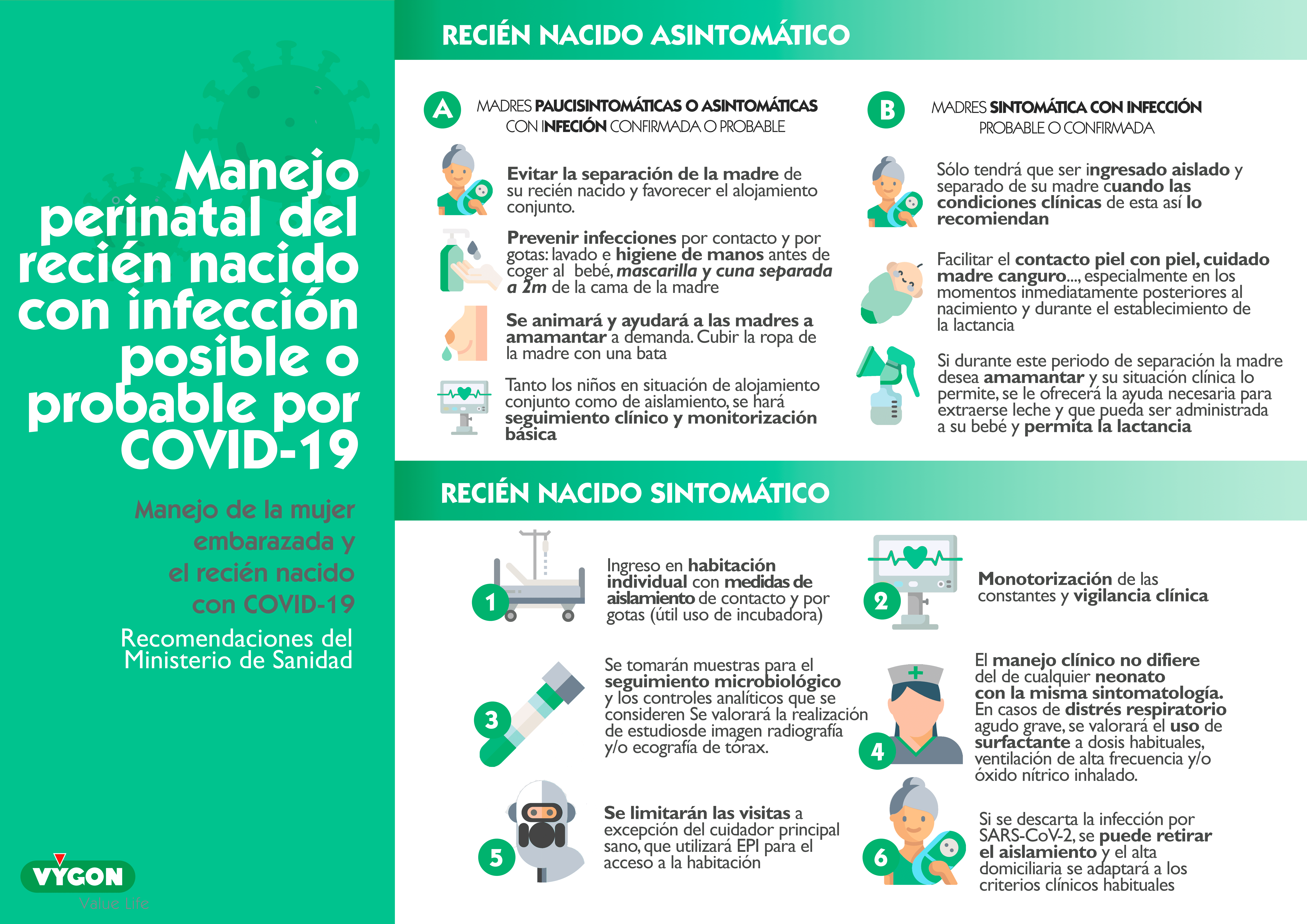
Siguiendo las recomendaciones establecidas por el Ministerio de Sanidad y las sociedades científicas, se apuesta por un protocolo en el que se establece que la atención al parto/cesárea debe cumplir una serie de medidas higiénicas estrictas, así como, el uso de EPIS ante la sospecha de patología COVID y la falta de resultados PCR.
Esta falta o tardanza de resultados, otro bache más en la atención motivado por la presión de la COVID-19, se debe a la falta de un laboratorio interno en el hospital. Las pruebas PCR deben ser enviadas a laboratorios externos por lo que supone una demora de los resultados que conlleva a la atención de las pacientes sospechosas con medidas de alta protección.
Por órdenes de Dirección del Hospital se instauró que si la madre era resultado PCR negativo se permitía el alojamiento conjunto con el padre y/o acompañante siempre que fuera negativo y sin sintomatología compatible con COVID hasta el alta, siempre y cuando no saliera de la habitación. Si la madre resultaba positiva, se procedía a ingresos separados de madre e hijo, ingresando a la madre en la Hospitalización interna con pacientes COVID positivos y el neonato ingresaba en la unidad de neonatología hasta el alta materna pudiendo irse con ella tras confirmarse el buen estado de salud del neonato.
Otras medidas que se establecieron en el área neonatal fueron separar más los puestos de observación de los neonatos y crear zonas de aislamiento para poder atender a pacientes sospechosos de patología COVID, pacientes confirmados y pacientes no COVID ingresados, permitiendo que cuando estuvieran sus madres pudieran permanecer con la distancia óptima garantizada. Además, se creó un área de urgencias pediátricas especializada para niños sospechosos de portar el virus, con el objetivo de humanizar la asistencia.
LA FAMILIA, UN GRAN DAGNIFICADO DE LA PANDEMIA
El nacimiento de un bebé prematuro o un recién nacido que necesita asistencia en la UCIN, es de por sí, una situación de estrés y sufrimiento para las familias. Por ese motivo, en los últimos años se ha apostado por la humanización de las UCIN, tratando de acercar a las familias a los cuidados de sus bebés. Sin embargo, la pandemia ha supuesto un para para atrás en este sentido
Muchos hospitales, como en el caso del Hospital del Sureste, han tenido que tomar medidas preventivas para evitar el contagio del virus. Por ese motivo se adoptaron decisiones en las que solo se permitía la visita de la madre a las UCIN, la separación de la familia y la reducción de la movilidad de los familiares/parientes.
La adaptación ha sido muy difícil, pero el empeño del equipo de profesionales ha permitido, con nuevas herramientas, mantener cierto contacto. Por ejemplo, la tablets se han convertido en un aliado para mantener la comunicación entre los neonatos y sus padres, pero, también para facilitar la instauración de la lactancia materna.
Esta parte asistencial, ya de por si importante en las unidades de neonatología, se ha convertido en aún más relevante en momentos de pandemia. Ante estas condiciones especiales de ingreso, se han elaborado procedimientos de asistencia por parte de matronas y enfermeras de neonatología para atender a la madre ubicada en otra unidad y resolver las dudas relativas a este proceso de puerperio. Se le han explicado las medidas higiénicas para el manejo del cuidado del RN cuando es positivo en COVID y medidas de prevención generales.
También se ha facilitado atención por parte de psicólogos, psiquiatras y trabajo social a las familias para vertebrar esta situación especial de maternidad en la pandemia.
LA PREOCUPACIÓN DE LA NEONATOLOGÍA POR EL FUTURO DE SUS PACIENTES EN TIEMPOS DE LCOVID-19
Silvia Évora, durante la entrevista, también nos relata las preocupaciones que existe en las unidades neonatales sobre la atención al alta de los pacientes prematuros. Estos pequeños, debido a su vulnerabilidad y consecuencias asociadas de la prematuridad, deben tener un seguimiento especial una vez salen de área hospitalaria. Sin embargo, la crisis por la que está pasando la asistencia primaria puede impedir el seguimiento correcto de la evolución de estos pacientes.
Si quieres estas interesado en escuchar qué otras inquietudes ha surgido por las crisis de la COVID-19 en el área neonatal, no dudes en hacer clic en le video y conocer la experiencia del Hospital del Sureste.
Cuéntanos, además, cómo se ha adaptado tu servicio a esta situación, ¿se han modificado las estructuras y protocolos? ¿se ha visto afectada la atención de los recién nacidos? ¿qué cargas y retos ha sufrido el equipo de neonatología? ¡Estaremos encantados de escuchar tu experiencia!








0 comentarios