El ultrasonido nos permite adquirir un “súper poder”: ver estructuras en vivo que a simple vista no se pueden apreciar. La ecografía empleada no solo como elemento de diagnóstico, sino además como herramienta de uso diario por el personal sanitario, se afianza en esta crisis sanitaria mundial en relación al paciente afectado por el SARS-CoV-2
Imagina que cruzas una carretera con los ojos cerrados.
Tal vez puedas adivinar cuándo pasan coches por el sonido, pero lo más probable es que esa referencia sea insuficiente para lograr atravesar al otro lado sin sufrir algún percance.
Este ejemplo tan sencillo nos pone en situación respecto al uso de la ecografía en la práctica clínica: ¿Quién elegiría no ver y guiarse por referencias (más o menos precisas) cuando tiene al alcance la posibilidad de ver, examinar, medir y evaluar con imágenes precisas?
Hace ya años que la ecografía ha ganado un espacio indiscutible en la práctica clínica. Sus bondades han sido estudiadas y publicadas respecto a su interés económico, al ahorro de tiempo o la precisión diagnóstica, entre otros.
Hoy, con la crisis que nos toca gestionar caracterizada por la incertidumbre, ¿quién elegiría no usar la ecografía?
Hemos resumido las ventajas de la ecografía en seis puntos fundamentales en el contexto del paciente COVID–19 sospechoso o positivo:
Punción venosa periférica y central
Las venas profundas (a más de 0.7mm de profundidad) no son visibles ni palpables. Es sabido que muchos pacientes COVID–19, sospechoso o positivo, tienen un patrimonio venoso superficial deteriorado. Además, el uso de doble guante puede ser una dificultad añadida a la hora de palpar venas superficiales. 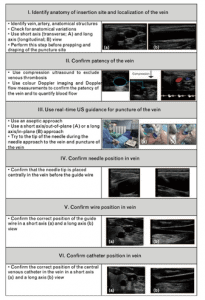
Con el uso de la ecografía podemos garantizar la punción de venas no visibles ni palpables, aumentando la tasa de éxito al primer intento.
Recientemente, la Sociedad Europea de Anestesia ha publicado sus guías PERSEUS, donde se enfatiza el uso de la ecografía tanto en adultos como en pacientes pediátricos, tanto en la urgencia como en elección, tanto en catéteres de corta como de larga duración. Se trata de una guía de lectura muy recomendable por su excelente calidad metodológica y didáctica, con gran cantidad de imágenes que nos ayudan a comprender mejor la selección y canalización del acceso venoso. (Imagen 1)
Punción y canalización arterial
La gasometría arterial es una prueba de laboratorio muy común en el paciente COVID–19 sospechoso o positivo.
Una punción arterial a la ciega supone que se tenga que notar el latido de la arteria, pero de nuevo el uso de doble guante con estos pacientes puede reducir notoriamente la sensibilidad dactilar.
Tanto para la extracción de hemogás, como para análisis, o para la canalización de la arteria, la ecografía se vuelve un aliado.
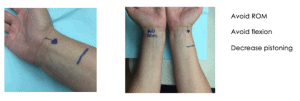
En lo que respecta a la canalización de la arteria, con la ecografía podremos elegir el lugar de punción más cómodo para el paciente, más estable para el catéter y con menos posibilidades de complicaciones o dificultades en la monitorización.
Por ejemplo, en la canalización de la arteria radial podremos evitar la flexura y disminuir el movimiento de pistoning del catéter. (Imagen 2)
Evaluación pulmonar
Soldati et al. han publicado un trabajo excepcional en los últimos meses a propósito del uso de la ecografía en la evaluación pulmonar, un examen más que útil y aplicable al caso del paciente COVID–19 sospechoso o positivo.
Este trabajo se basa en un método simple, cuantitativo y reproducible para la estandarización del uso del ultrasonido en estos pacientes. 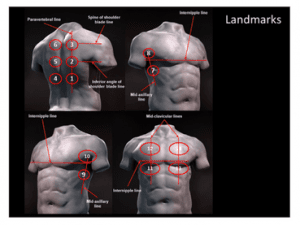
En el artículo, rico en imágenes explicativas fácilmente comprensibles incluso para quien no es experto en la materia (Imagen 3), ilustra en detalle el protocolo usado por este grupo italiano de profesionales sanitarios, ofrece información sobre el tipo de sonda, enumera una secuencia con referencias anatómicas para el examen y propone una puntuación en función de los hallazgos en la imagen.
El diagnóstico rápido de estos pacientes puede ser vital.
Descarte de complicaciones
Aunque no es la inserción más recomendable en el paciente COVID–19 positivo crítico, en ocasiones no queda otra opción que puncionar venas del tórax para colocar un acceso venoso central tipo CICC.
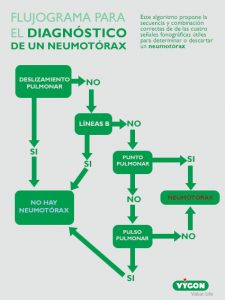
El riesgo de realizar un neumotórax se reduce drásticamente con el uso de la ecografía. Aún así, y teniendo ya la sonda en mano, se puede aplicar un sencillo algoritmo basado principalmente en el hallazgo o ausencia de líneas B en la imagen ecográfica (Imagen 4), una manera muy rápida de poder descartar o confirmar un neumotórax.
Tengamos presente que sobre todo en el paciente COVID–19 positivo la complicación de un neumotórax supone un riesgo vital.
Comprobación de la punta del catéter central
El ecg intracavitario es sin duda la manera más precisa y menos invasiva que conocemos para la identificación de la punta de un catéter central tras su colocación. 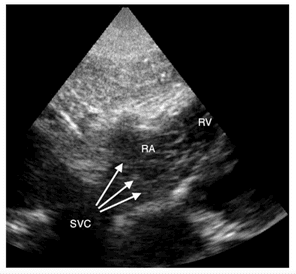
Sin embargo, a través del examen CEUS (contrast-enhanced ultrasound, ultrasonido con contraste mejorado) con una sonda convex puede observarse las ventanas acústicas del corazón mientras se inyectan microburbujas que aparecen en la imagen como un torbellino en la aurícula derecha (Imagen 5), confirmando la colocación correcta de la punta del catéter.
Este método nos permite obtener información rápida sobre la posición del catéter a pie de cama.
Sonda inalámbrica
El grupo italiano GAVeCeLT ha redactado su consenso sobre el acceso vascular y el paciente COVID–19 en el que sugieren el uso de sondas ecográficas inalámbricas. Las ventajas de estas sondas son varias:
- Son ligeras, pequeñas y portátiles.
- Son fáciles de desinfectar. La pantalla que usan suele ser un teléfono móvil o tablet.
- Se encuentran en el mercado tanto con cabezal lineal como con convex o micro-convex, útiles en una gran variedad de escenarios clínicos.
En resumen, la ecografía nos brinda la magnífica oportunidad de poder estudiar a los pacientes desde dentro, a pie de cama, in situ, de manera rápida y sistemática; todos ellos factores fundamentales en el manejo del paciente sospechoso o positivo a la enfermedad producida por el SARS-CoV-2.
[accordion title=’Definiciones’]
- PERSEUS: acrónimo de “PERioperative uSE of Ultra-Sound”, uso perioperatorio del ultrasonido
- CICC: catéter central de inserción central
- CEUS: “Contrast-enhanced ultrasound”, ecografía con contraste mejorado
[/accordion]
[accordion title=’Referencias’]
- Lamperti et al. European Societty of Anaesthesiology guidelines on perioperative use of ultrasound- guided for vascular access (PERSEUS vascular access). Eur J Anaesthesiol 2020; 37:344-376.
- Soldati et al. Proposal for international standardization of the use of lung ultrasound for patients with COVID19. A simple, quantitative, reproducible method. J Ultrasound Med. 2020; 9999:1-7
- Volpicelli G. Sonographic diagnosis of pneumothorax. Intensive care Med. 2011; 37: 224-232.
- Cortellaro F, et al. Contrast enhanced ultrasound vs chest x-ray to determine correct central venous catheter position. Am J Emerg Med. 2014; 32(1): 7881.
- https://gavecelt.it/nuovo/sites/default/files/uploads/Bardin%20-%20I%20cateteri%20arteriosi%20periferici.pdf
- https://gavecelt.it/nuovo/sites/default/files/uploads/GAVeCeLT%20-%20Consideraciones%20del%20acceso%20vascular%20en%20el%20paciente%20%20COVID-19_0.pdf
[/accordion]




buen resumen de canalizacion,esquematico y claro
apuntes claros, gracias
Gracias . Buena informacion . Clara y precisa
Muy buena explicación
Es información muy útil para nuestra practica diaria en nuestra profesión
excelente informacion,
MUY BUEN MATERIAL PARA AVANZAR EN CONOCIMIENTOS
instalacion de CVC
instalacion de linea arterial
Comprobar punta de CVC
instalacion de via periferica
instalacion de PICC
Ecografia pulmonar
Interesante todo
Interesante
Me parece una herramienta muy útil en la canalización de este tipo de catéteres ya que disminuye el riesgo de complicaciones y asegura definitivamente la ubicación de la punta del catéter