La cateterización arterial para la monitorización invasiva de la presión arterial es una técnica común en las Unidades de Cuidados Críticos tanto en el período intra como postoperatorio.
Entre las complicaciones más habituales asociadas a la línea arterial encontramos infección, obstrucción, embolia o mala calidad de la onda de presión arterial.
Con respecto a esta última, es imprescindible disponer de una onda de presión arterial de calidad, ya que, en caso contrario, será imposible conocer el estado hemodinámico del paciente con exactitud y los datos obtenidos por el sistema de monitorización no reflejarán la situación hemodinámica del paciente.
Hay que tener en cuenta que los sistemas de monitorización vienen caracterizados por la frecuencia natural, que cuantifica lo rápido que oscila el sistema y generará posibles fenómenos de resonancia; y el coeficiente de atenuación que cuantifica las fuerzas de fricción que actúan sobre el sistema y determina la rapidez con la que vuelve al reposo generando posibles fenómenos de amortiguación.
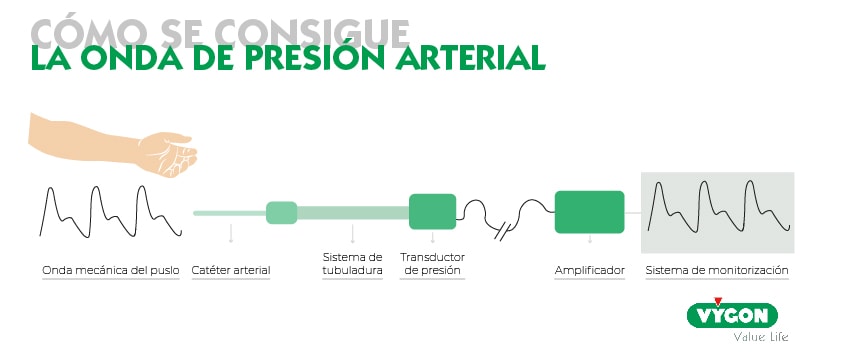
Son diferentes los componentes que participan en la monitorización y que, por tanto, pueden generar artefactos, por ello, es importante analizar el sistema en su totalidad.
Transductor
Los monitores hemodinámicos nos permiten observar la onda de presión arterial, para ello el sistema de transducción transforma la onda mecánica del pulso en una señal analógica, la cual se refleja en forma digital en nuestro monitor.
Para montar el sistema de transducción deberemos seguir los siguientes pasos:
- Abrir el embalaje del kit de monitorización de presión y asegurarse de que todas las conexiones están herméticas.
- Purgar el sistema (con el suero heparinizado previamente). Es necesario asegurarse de que no queda ninguna burbuja de aire.
- Conectar el transductor.
- Colocar la bolsa de suero en el infusor de presión. Presurice la bolsa hasta que alcance los 300 mmHg para emitir un flujo constante de entre 2 y 4 ml/h y evitar microtrombos.
- Conectar el cable de presión al transductor de presión y, este, al monitor de cabecera.
- Una vez tengamos canalizado el catéter arterial, conectar la línea del catéter y luego aspirar y lavar el sistema para asegurarse de que el catéter se encuentra en posición intravascular; sin olvidar eliminar posibles burbujas residuales.
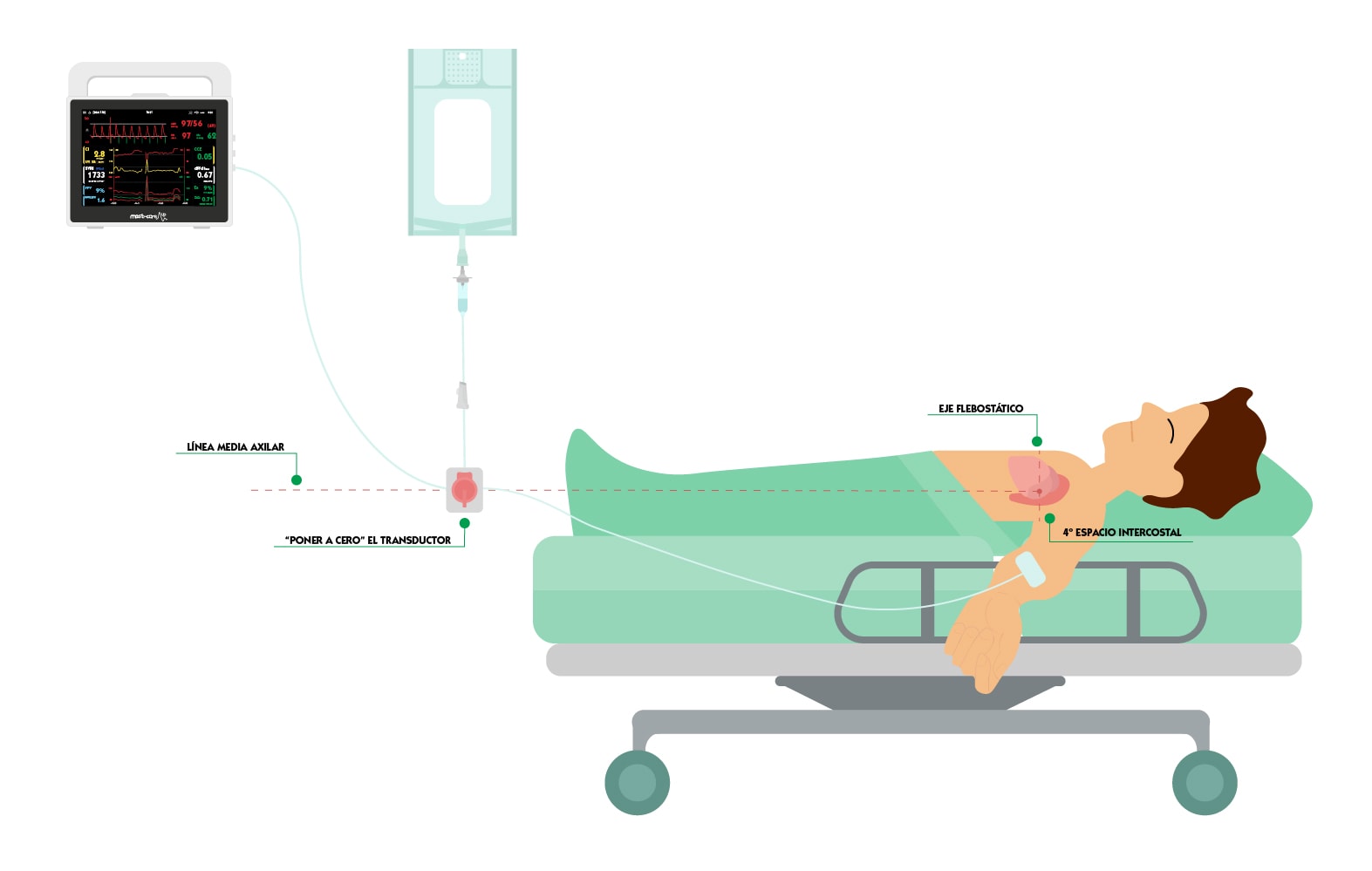
- Nivelar la llave más cercana del transductor con respecto al eje flebostático.
- Ajustar a cero la presión.
Para comprender correctamente la secuencia, es necesario entender qué es el eje flebostático y cómo realizar el cero.
Eje flebostático
El eje flebostático o punto medio anteroposterior torácico, es el punto de referencia de la aurícula derecha. Este es válido siempre y cuando el paciente esté en posición supino o Fowler. La manera de localizar el eje flebostático puede dividirse en dos pasos:
- Se debe trazar una línea imaginaria desde el cuarto espacio intercostal hasta el lado derecho del tórax.
- Una vez hecho esto, hay que trazar una segunda línea imaginaria desde la línea media axilar del paciente hacia abajo.
En el punto donde estas dos líneas imaginarias se crucen se encontrará el eje flebostático del paciente.
Idealmente, la monitorización intravascular debe estar a este nivel o, al menos, a esta altura. Esto elimina los efectos de la presión hidrostática sobre el transductor de presión.
¿Cómo se realiza el “0”?
El valor “cero” como referencia elimina los efectos de la presión atmosférica e hidrostática. Los pasos serían los siguientes.
- Cerrar la llave de referencia al paciente y abrir al aire, para ello se debe retirar el tapón si es no venteado, manteniendo la esterilidad intacta.
- Iniciar la función “puesta a cero” del monitor y confirmar que la forma de onda de presión y el valor numérico corresponden a 0 mmHg.
- Una vez observado el “cero”, cerrar de nuevo la llave y volver a colocar el tapón.
- Lavar el sistema.
Recuerda que la llave más cercana al transductor tiene que estar nivelada respecto al eje flebostático.
¿Qué debemos tener en cuenta al analizar el material de un catéter arterial?
Como hemos comentado al inicio del artículo, el catéter arterial también juega un papel importante en la calidad de la onda de presión arterial, por lo que es importe seleccionar el que mejor se ajuste a nuestros requerimientos.
Al seleccionar nuestro catéter debemos tener en cuenta:
- Radio interno. A medida que el radio disminuye, aumentan las posibilidades de que la onda se amortigüe.
- Longitud. A mayor longitud, el coeficiente de amortiguación también aumentará.
- Módulo de elasticidad del material. Utilizar materiales muy elásticos aumentará la probabilidad de que nuestra onda esté amortiguada.
Tipos de catéteres arteriales según su material de fabricación
Con respecto al último punto, conocer las peculiaridades de cada uno de los materiales de fabricación de los catéteres arteriales nos permitirá seleccionar la mejor opción en cada uno de los casos:
- Poliuretano (PUR): este material tiene alta resistencia al acodamiento, no obstante, es muy termosensible, por lo que sus propiedades mecánicas varían entre 23 y 37 grados, generando mayor amortiguación en la onda.
- Teflón (PTFE): al tratarse de un material rígido, permite la transmisión de la onda de presión durante un tiempo más o menos prolongado. El problema en este tipo de catéteres es que tienen poca memoria, por lo cual, cualquier pequeña compresión, producto de la colocación o del movimiento del paciente hace que se produzcan muescas y, por tanto, la onda se amortigüe.
- Polietileno (PE): Se trata de un material intermedio en términos de dureza y memoria, por lo que, al ser relativamente rígido y poco termosensible, permite mantener en el tiempo una buena transmisión de la onda de presión arterial. Este equilibrio entre termosensibilidad y dureza permite mantener una onda de pulso de calidad durante mayor tiempo que poliuretano (PUR) o Teflón (PTFE), por ello, está considerado como el material ideal para la monitorización hemodinámica. No obstante, en el caso de pacientes neonatos, se suele optar por PTFE, ya que se prioriza la facilidad de acceso.
¿Es fiable nuestra onda de presión arterial?
Una vez hemos tenido en cuenta todos los puntos anteriores, la pregunta es: ¿Cómo sé que mi onda de presión arterial es fiable?”. Existen una serie de maniobras que podemos llevar a cabo para determinar si la onda de presión arterial invasiva (OPAI) es fiable.
Maniobras para determinar si la onda de presión arterial es fiable:
- Si dP/dt> 1,6 – 1,7 (>2 en pacientes sépticos), nos invita a sospechar que la señal presenta underdamping o fenómenos de resonancia.
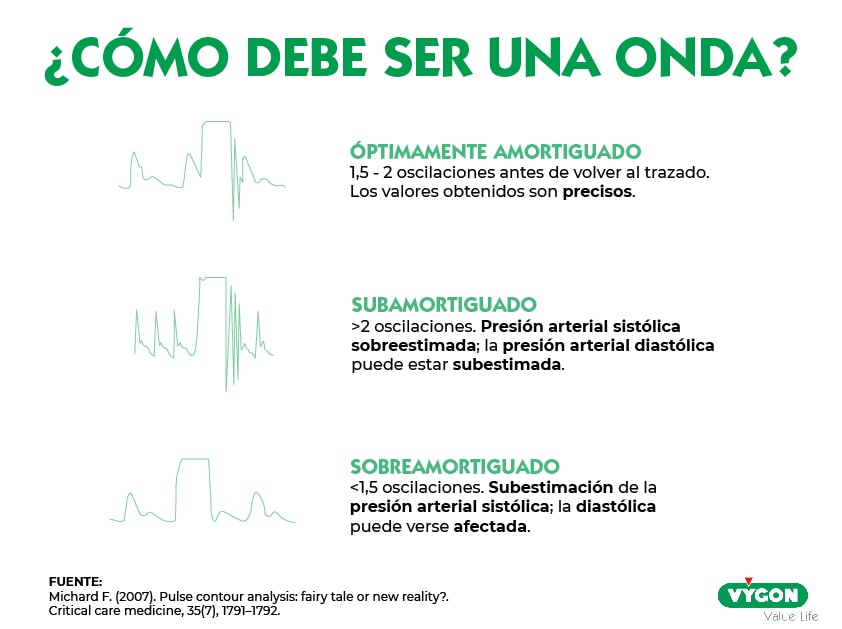
- Test de la onda cuadrada (Flush test): según el número de oscilaciones se pueden sospechar fenómenos de resonancia o amortiguación. De esta forma:
- Entre 1.5 y 2 oscilaciones antes de llegar al trazado normal los valores obtenidos son precisos y se considera que la OPAI es fiable.
- >2 oscilaciones podría existir resonancia, obteniendo valores de presión sistólica sobrestimada y presión diastólica subestimada.
- <1.5 oscilaciones, en este caso la onda podría estar amortiguada con subestimación de la presión sistólica y donde la presión diastólica puede no verse afectada.
También se puede verificar la OPAI de una manera artesanal comparando con TA cruenta viendo como:
- Normal: diferencias menores de 10-20mmHg (menor con manguito).
- Underdamping o resonancia: valores sistólicos mayores y diastólicos menores de TA cruenta comparados con incruenta.
- Sospechar overdamping o amortiguación: valores de presión cruenta menores para sistólica y mayores para diastólica.
¿Cómo evitar fenómenos de resonancia?
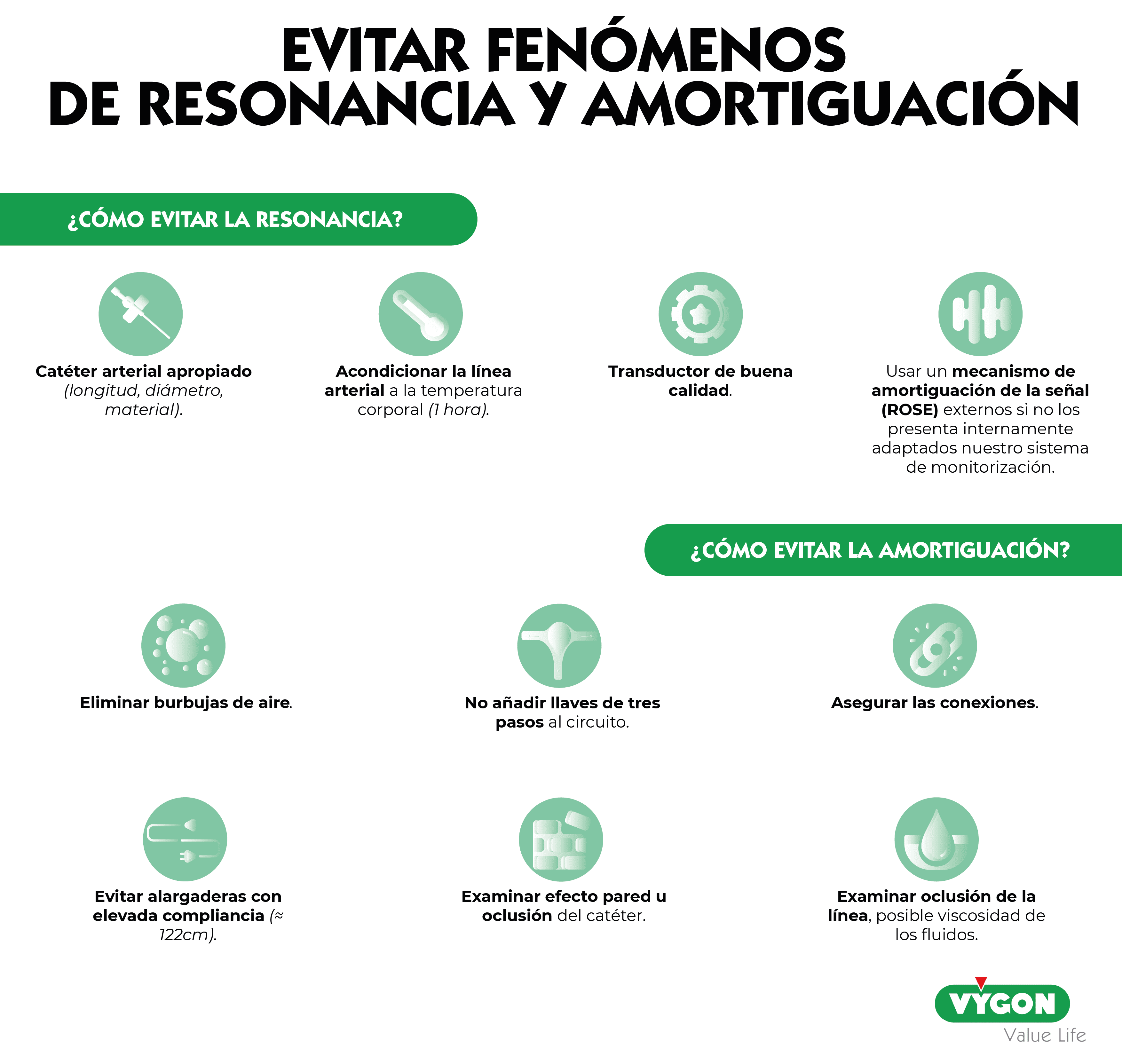
Para evitar fenómenos de resonancia es fundamental confeccionar un sistema de transducción idóneo, siendo posible depurar fenómenos de underdamping:
- Catéter arterial apropiado (longitud, diámetro, material).
- Acondicionar la línea arterial a la temperatura corporal (1 hora).
- Transductor de buena calidad.
- Si fuese necesario usar un mecanismo de amortiguación de la señal (ROSE) externos si no los presenta internamente adaptados nuestro sistema de monitorización.
No obstante, existen patologías que pueden provocar fenómenos de resonancia de una manera fisiológica: hipertensión, aterosclerosis, vasoconstricción, regurgitación aórtica, estados hiperdinámicos, FC elevada (>150 lat/min).
Evitar fenómenos de amortiguación
También podemos evitar fenómenos de amortiguación para ello debemos tratar de:
- Eliminar burbujas de aire.
- No añadir llaves de tres pasos al circuito.
- Asegurar las conexiones.
- Evitar alargaderas con elevada compliancia (≈122cm).
- Examinar efecto pared u oclusión del catéter.
- Examinar oclusión de la línea, posible viscosidad de los fluidos.
También existen entidades que pueden generar igualmente fenómenos de amortiguación: Estenosis aortica, vasodilatiación, bajo gasto (shock cardiogénico, sepsis, hipovolemia severa).
Recomendaciones
A modo resumen, para evitar artefactar lo menos posible la onda de presión arterial y que aparezcan fenómenos de resonancia o amortiguación, además de para evitar otras complicaciones como infecciones, compresión de estructuras adyacentes, etc. se recomienda:
- Seguir las recomendaciones especificadas en el protocolo de Bacteriemia Zero©.
- Montar el sistema con el menor número de conexiones y alargaderas posibles.
- Realizar el “cero” siempre que se sospeche que la lectura es errónea o tras extracciones.
- Lavar bien el sistema tras la extracción.
- La región anatómica debe quedar en una postura natural, neutra y protegida.
Para conocer más sobre la técnica de canalización arterial ecoguiada en pediatría y cómo evitar fenómenos de resonancia o amortiguación, matricúlate en el curso impartido por el Dr. Paco Escribà. Para ello, solo tienes que hacer clic aquí o en el banner que encontraras a continuación.
Te puede interesar:
- CANALIZACIÓN ARTERIAL ECOGUIADA EN 6 PASOS
- ¿QUÉ HACER SI ME QUEDO SIN LUCES EN EL CATÉTER?
- 4 RIESGOS EN EL USO DE RAMPAS
- CATÉTERES MULTILUMEN: ¿QUÉ LUZ UTILIZAR?
- ELECCIÓN DEL ACCESO VASCULAR EN PACIENTES COVID-19 EN UNIDAD DE CUIDADOS CRÍTICOS
- ¿ES POSIBLE EVITAR LA BACTERIEMIA DURANTE LA PANDEMIA POR COVID-19?




0 comentarios
Trackbacks/Pingbacks