Las infecciones de acceso vascular son las complicaciones más temidas en absoluto, por su gran repercusión en el paciente y en el consumo de recursos, incluyendo el tiempo de estancia hospitalaria de la persona.
Al ser una complicación que puede evitarse o reducirse drásticamente con mínimas indicaciones, queremos en este post hacer un repaso de las indicaciones con más evidencia en la disminución de infección relacionada con catéter vascular.
¿QUÉ ES LA INFECCIÓN DEL ACCESO VASCULAR?
Dada la variabilidad de definiciones internacionales que recibe esta complicación en las últimas guías de la Infusion Nursing Society, el comité que la compone decidió usar la terminología CABSI (Catheter-Associated Bloodstream Infection, infección del torrente sanguíneo relacionada con catéter) para referirse a aquellas infecciones del torrente sanguíneo (BSIs, bloodstream infections) originadas desde catéteres venosos, tanto periféricos como centrales.
Siempre debido a la sutil diferencia entre términos que se aplican en este contexto, la INS nos invita a que consultemos siempre las referencias y definiciones de estos términos a la hora de leer bibliografía científica para entender la implicación de los mismos.
De este modo, el INS diferencia entre:
- CABSI: definida como acabamos de ver: Catheter-Associated Bloodstream Infection, infección del torrente sanguíneo relacionada con catéter)
- CR-BSI: Catheter- Related Bloodstream Infection, infección del torrente sanguíneo relacionada con el catéter). Se trata del criterio diagnóstico reconocido que confirma de manera más precisa que el catéter es la fuente de la infección.
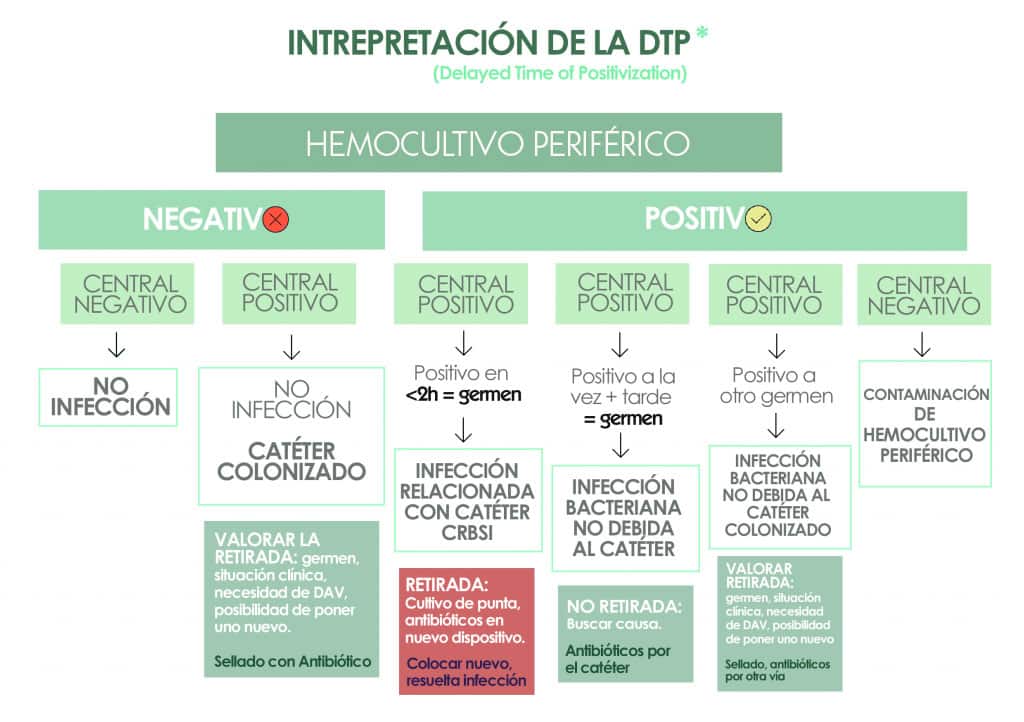
Se diagnostica una CR-BSI si el mismo organismo se aísla de un hemocultivo y del cultivo de la punta, y la cantidad de organismos aislados de la punta es superior a 15 unidades formadoras de colonias (UFC).
Alternativamente y para no tener que retirar la punta del catéter y, por tanto, perderlo, también se puede diagnosticar según el tiempo diferencial hasta la positividad (DTP, Delayed Time to Positivity). El diagnóstico por DTP requiere que el mismo organismo se aísle en cultivo de vena periférica y hemocultivo de la luz del catéter central, con un crecimiento detectado 2 horas antes (es decir, 2 horas menos de incubación) en la muestra extraída del catéter.
- CLABSI: Central Line- Associated Bloodstream Infection, infección del torrente sanguíneo asociada a la vía central. Se considera un término de vigilancia, por ello, no es un criterio diagnóstico establecido.
Una CLABSI es una BSI primaria en un paciente que tuvo una vía central dentro del período de 48 horas antes del desarrollo de la BSI y no está relacionada con una infección en otro sitio.
Sin embargo, dado que algunas BSI son secundarias a fuentes distintas de la vía central (por ejemplo, pancreatitis, mucositis) y es posible que no se reconozcan fácilmente, la definición de vigilancia de CLABSI puede sobrestimar la verdadera incidencia de CR-BSI.
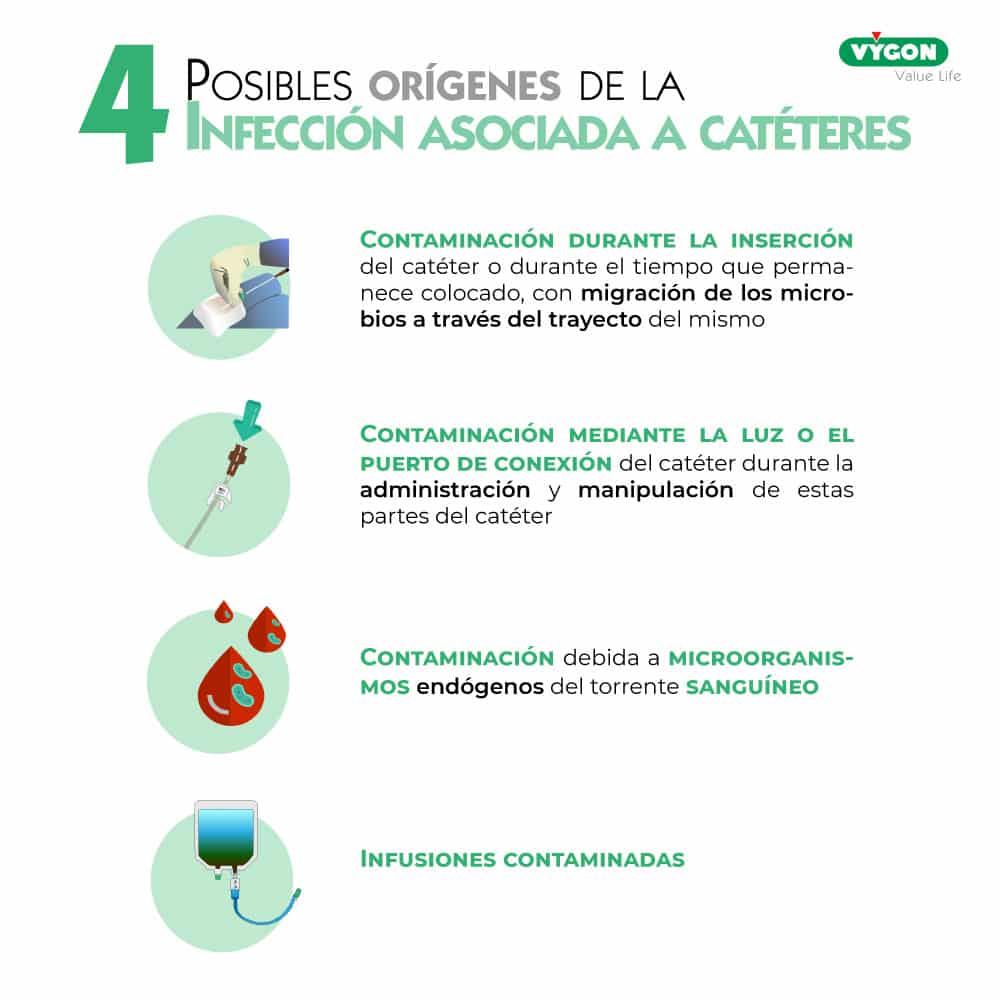
Las infecciones por catéter pueden producirse principalmente por 4 motivos que las guías del INS recogen de la siguiente manera:
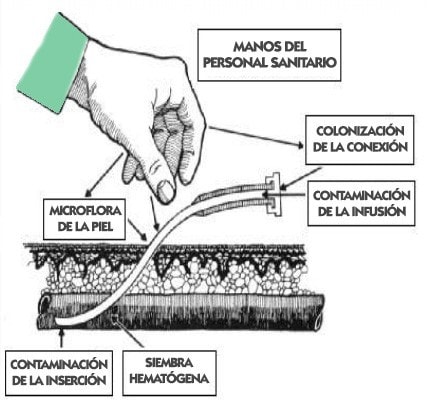
¿QUÉ ES LA INFECCIÓN EXTRALUMINAL?
El punto número 1 es de especial importancia cuando hablamos de infecciones relacionadas con el acceso vascular.
A menudo olvidamos que la piel también es un vehículo que transporta gérmenes al torrente sanguíneo siguiendo el recorrido del catéter. El punto de inserción o de salida del catéter es una puerta de entrada al torrente y puede provocar CLABSI, sobre todo en aquellos catéteres no tunelizados.
Es lo que se conoce como la infección extraluminal, es decir, aquella que no llega a torrente a través de la luz interna del catéter, sino desde el exterior de la luz.
Una infección extraluminal o del punto de inserción puede tener varias causas:

¿SE PUEDEN PREVENIR LAS INFECCIONES EXTRALUMINALES?
Como se puede deducir, estas fuentes que originan infecciones pueden ser controladas con buenos resultados si se aplican medidas que reduzcan la contaminación de las manos del personal sanitario, que aumente la efectividad de las curas, que incidan en la correcta desinfección y manejo de puertos, y que disminuyan la contaminación de las administraciones.
La mayoría de las infecciones son evitables.
Desde el GAVeCeLT, entre otras muchas organizaciones, desde hace años se invita a los profesionales a crear sus propios bundles o paquetes de recomendaciones para luchar contra las complicaciones, incluidas las infecciones.
Los bundles recogen unas cuantas y simples recomendaciones basadas en evidencia científica que, si se aplican todas a la vez, ejercen un poderoso efecto en la reducción de complicación o en el alcance de objetivos. Un ejemplo de bundles contra la infección de catéter vascular basado en las recomendaciones de las últimas INS puede ser el siguiente:
¿QUÉ NOS DICE LA EVIDENCIA ACTUAL?
En el mercado a día de hoy existen muchos dispositivos pensados para acceso vascular que cuentan con eficacia probada a la hora de reducir complicaciones.
En las últimas guías del INS, un dispositivo en particular ha vivido una escalada en el ranking de recomendación de uso, por la cantidad de estudios que demuestran unos resultados excelentes por lo que respecta a la reducción de la infección del punto de inserción y del torrente sanguíneo de los catéteres vascular. Estamos hablando de los sistemas de fijación sin suturas con anclaje subcutáneo (SASS, en inglés: subcutaneous anchoraged sutureless systems)
Estos sistemas han mejorado no solo las cifras de infección relacionada con el catéter central, sino también la calidad de vida de los pacientes con catéter venoso de larga duración, aquellos con fragilidad cutánea y aquellos con una condición clínica de especial vulnerabilidad desde el punto de vista inmunológico.
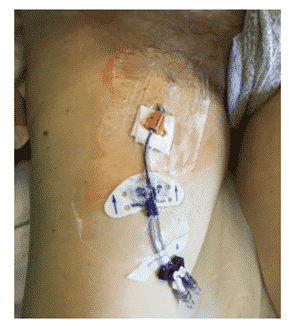
En un reciente estudio de este año, Crocoli et al, demuestran cómo el uso de los SASS en pediatría oncológica -sector vulnerable donde los haya- tanto en catéteres tunelizados como no tunelizados, ha sido eficaz y bien tolerada por lo pacientes. En la muestra del estudio, de 311 catéteres, el dato de la infección es inferior a 1 episodio/ 1000 días catéter. Este grupo de pacientes vio cómo, además, el riesgo de salida accidental del catéter se reducía (el SASS está especialmente indicado en pacientes no colaboradores, como pueden ser los niños).
Estos resultados son muy similares a los encontrados en el trabajo de Dolcino et al. cuatro años antes que Crocoli y a los posteriores sugeridos por Rowe et al en 2020 en el campo de la oncología, comparando el uso de SASS con el de otros sistemas de fijación adhesivos. En este estudio, el descenso en el porcentaje de infección de catéter gracias al uso de SASS es drástico.
Los SASS no contienen adhesivos, lo que hace que su uso reduzca la aparición de lesiones de tipo MARSI, y por ello, se disminuye el impacto negativo sobre la integridad de la piel, aspecto muy relevante en el caso del paciente oncológico, ya que puede sufrir dermotoxicidad inducida por quimioterapia y con ello, mayor riesgo de heridas cutáneas.
Autores como Ullman et al (2017), en el terreno de la pediatría, y McParlan et al en el campo de los adultos en ese mismo año, hacen un llamamiento a los cuidados de la piel de los pacientes con acceso vascular.
En este sentido, contar con un dispositivo de fijación que evite las suturas, los cambios rutinarios y el adhesivo médico, es una indicación ganadora para el mantenimiento de la integridad cutánea, sobre todo en aquellos pacientes más expuestos a sufrir heridas de este tipo, lo que aumenta el riesgo de infección en el punto de inserción, todo ello a su vez, relacionado con una reducción en el impacto económico de la gestión del catéter, a nivel de recursos humanos y materiales.
Si se consideran pacientes de menor edad aún, el SASS tiene un efecto favorable sobre la prevención de infecciones en pacientes neonatos y prematuros de bajo peso, cuya piel es inmadura y cuyos cuidados son difíciles de realizar por lo que respecta a la fijación del catéter vascular e integridad cutánea.
El uso del SASS permite colocar el sistema en superficies corporales de reducido tamaño, mejorando la fijación sobre la piel del catéter y disminuyendo el riesgo de movimiento e infección como demostraron Biasucci et al. en su estudio de 2018 en Cuidados Intensivos Neonatales.
En este contexto, el uso de SASS ayudó a disminuir la tasa de infecciones de 15 episodios (10%) a 1.5 episodios/1000 días catéter.
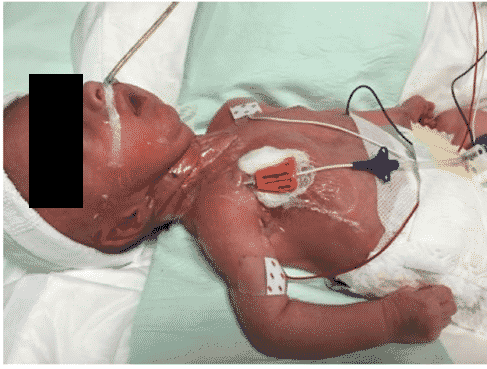
Zerla en 2017 ya indicada en uso de los SASS en pacientes con PICC, declarando una disminución de la migración del catéter, a su vez relacionada con una reducción de las infecciones del punto de inserción, como se concluye en el Consenso GAVeCeLT-WoCoVA de 2020. Si bien en este documento no se recoge de manera explícita la disminución del riesgo de infección por el uso de SASS, se intuye que la reducción del movimiento del catéter y la mejor fijación en zonas complejas pueda tener un rol en la disminución de esta complicación.
En conclusión, si bien puede que algunos estudios no tengan datos directos sobre la reducción de infecciones relacionadas con catéter, bien extraluminales o intraluminales, la evidencia sugiere que, de manera indirecta la reducción de complicaciones de la piel, de movimiento y de tiempo en las curas de los catéteres que se gestionan con SASS, ayudan a disminuir el riesgo de estas infecciones, a disminuir costes y a aumentar la satisfacción de profesionales de la salud y pacientes.
Otros estudios, sin embargo, claramente arrojan datos sobre estos beneficios, en población además de elevada vulnerabilidad como pueden ser los pacientes oncológicos, neonatos o pediátricos.
No es casualidad que la efectividad de estos dispositivos haya sido subrayada por el consenso GAVeCeLT- WoCoVA de 2020 y por las INS de 2021.
Las infecciones relacionadas con catéter vascular pueden y deben ser evitadas o disminuidas. Hoy por hoy, son complicaciones que deben hacernos reflexionar sobre la gestión que se les da a los catéteres con los que trabajamos y a mejorar las tasas de complicaciones, a través de cuidados basados en evidencia y al uso correcto de los productos actuales presentes en el mercado.
¿Te gustaría formarte sobre la fijación con anclaje subcutáneo?
¡No te pierdas nuestro curso ultra completo! De la mano de Gloria Ortiz, podrás aprender todo lo necesario para colocar, manipular, retirar este tipo de dispositivo, sin olvidar los grandes beneficios que te aportará en la práctica clínica.
Adelante, no dudes en hacer un comentario abajo e intentaremos ayudarte.
Tranquil@, esto NO es una lista de SPAM.
Bibliografía
- INS 2021
- Biasucci DG, Pittiruti M, Taddei A, et al. Targeting zero catheter-related bloodstream infections in pediatric intensive care unit: a retrospective matched case-control study. J Vasc Access. 2018;19(2):119-124.
- Pinelli F, Pittiruti M, Van Boxtel T, et al. GAVeCeLT-WoCoVA consensus on subcutaneously anchored securement devices for the securement of venous catheters: current evidence and recommendations for future research [published online ahead of print Jul 2, 2020]. J Vasc Access. 2020;1129729820924568.
- Dolcino A, Salsano A, Dato A, et al. Potential role of a subcutaneously anchored securement device in preventing dislodgment of tunneled-cuffed central venous devices in pediatric patients. J Vasc Access. 2017;18(6):540-545.
- Zerla PA, Canelli A, Cerne L, et al. Evaluating safety, efficacy, and cost-effectiveness of PICC securement by subcutaneously anchored stabilization device. J Vasc Access. 2017;18(3):238-242.
- McParlan D, Edgar 40. Ullman AJ, Kleidon TM, Turner K, et al. Skin complications associated with pediatric central venous access devices: prevalence, incidence, and risk. J Pediatr Oncol Nurs. 2019;36(5):343-351.
- Ullman AJ, Mihala G, O’Leary K, et al. Skin complications associated with vascular access devices: a secondary analysis of 13 studies involving 10,859 devices. Int J Nurs Stud. 2019;91:6-13.
- Rowe MS, Arnold K, Spencer TR. Catheter securement impact on PICC-related CLABSI: A university hospital perspective. Am J Infect Control. 2020 Dec;48(12):1497-1500.
- Crocoli A, Martucci C, Sidro L, Delle Donne D, Menna G, Pittiruti M, De Pasquale MD, Strocchio L, Natali GL, Inserra A. Safety and effectiveness of subcutaneously anchored securement for tunneled central catheters in oncological pediatric patients: A retrospective study. J Vasc Access. 2021 Jun 4:11297298211009364.
Te puede interesar
- 3 COSAS QUE DEBES SABER SOBRE LOS SISTEMAS DE FIJACIÓN SIN SUTURAS
- CURSO CON GLORIA ORTIZ Y MAURO PITTIRUTI: LA FIJACIÓN CON ANCLAJE SUBCUTÁNEO
- PREVENCIÓN DE LA INFECCIÓN RELACIONADA CON EL CATÉTER CENTRAL
- ¿CUÁNDO TENGO QUE RETIRAR UN PICC SI CREO QUE SE HA INFECTADO?
- NUTRICIÓN PARENTERAL. CLAVES PARA EVITAR EL RIESGO DE INFECCIÓN E INCOMPATIBILIDAD.





Porfavor quisiera descargar este material para leerlo como se hace?
Soy seguidora de ustedes, saludos desde Perú, es un excelente aprendizaje. Como hago para descargarlo?
Hola Ana,
Este artículo no está en formato descargable de momento.
Estamos trabajando en ello y mientras, le invitamos a inscribirse en el curso muy completo sobre anclaje subcutáneo si le interesa. Lo imparte Gloria Ortiz (autora del artículo) experta en acceso venoso y de esta manera usted podrá aprovechar muchos materiales disponibles y descargables dentro del curso.
Para ello necesitará suscribirse a nuestro blog, y posteriormente podrá apuntarse a los cursos que le interesan:
– https://campusvygon.com/cl/suscribete-a-nuestro-blog/
– https://formacion.campusvygon.com/cl/cursos
Muchas gracias por su interés, esperamos que sea de ayuda.
Es un excelente aporte .claramente siempre es bueno seguir capacitándose respecto a este tema