Prevenir la oclusión del puerto es fundamental, ya que se trata de una de las complicaciones más frecuentes asociadas a los dispositivos de acceso vascular (DAV). Cuando un puerto se bloquea, puede interrumpir el tratamiento e impedir la administración de medicamentos esenciales, líquidos o nutrición. Esto puede provocar un rápido deterioro del estado del paciente en situaciones de urgencia y favorecer el desarrollo de otras complicaciones, como infecciones.
Por ello, prevenir las oclusiones es crucial para garantizar la seguridad del paciente, reducir las molestias y minimizar la ansiedad. La prevención no sólo ayuda a mantener la eficacia del tratamiento, sino que también reduce la necesidad de intervenciones innecesarias.
Este artículo se centra específicamente en la oclusión del puerto. Abarca sus tipos y signos, y a continuación proporciona las mejores prácticas esenciales para ayudar a reducir el riesgo de complicaciones.
Tipos de oclusión del puerto
Cuando un catéter es permeable, permite el lavado y la aspiración sin resistencia. Sin embargo, la oclusión puede presentarse de varias formas:
- Oclusión parcial: presencia de un flujo lento.
- Oclusión persistente por retirada: posibilidad de purgar, pero imposibilidad de aspirar del catéter.
- Oclusión total: imposibilidad de purgar o aspirar el catéter.
SIGNOS DE OCLUSIÓN DE UN PUERTO
Los signos de oclusión del puerto se pueden ver y presentar de las siguientes formas:
- Un retorno sanguíneo lento
- Incapacidad de fluir libremente
- Flujo lento
- Resistencia al lavado
- Incapacidad para infundir fluidos o medicamentos
- Alarmas frecuentes que indican oclusión
- Hinchazón en el punto de inserción
- Fugas en el punto de inserción
CÓMO PREVENIR LA OCLUSIÓN DEL PUERTO
Para reducir las complicaciones oclusivas en los puertos y mantener la seguridad del paciente, deben tenerse en cuenta los diez puntos prácticos siguientes:
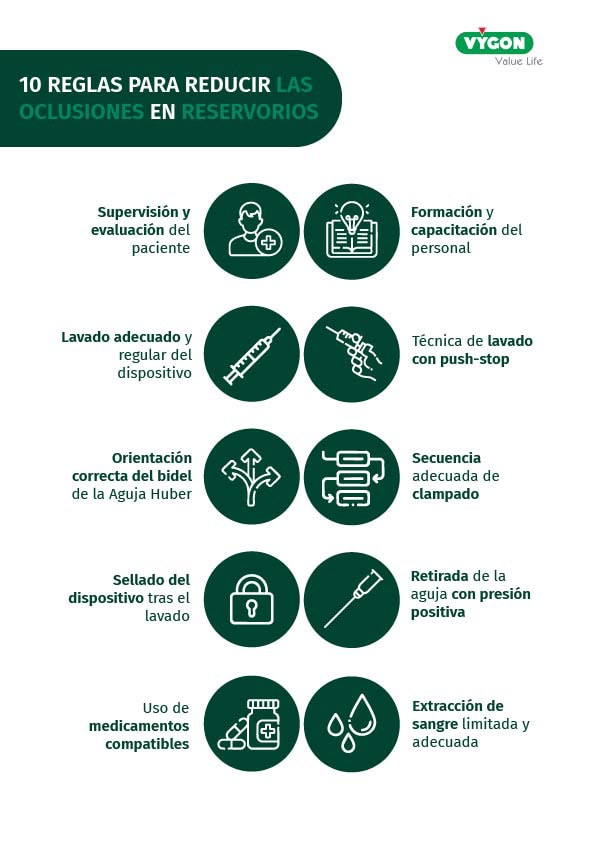
Seguimiento y evaluación del paciente
Debe vigilarse regularmente al paciente para detectar signos de oclusión. La detección precoz de la oclusión puede evitar complicaciones posteriores, como infecciones.
Recomendaciones:
- La monitorización y el mantenimiento regulares del puerto pueden identificar cualquier problema antes de que se agrave, lo que puede ayudar a prevenir oclusiones y otras complicaciones.
- Unos niveles adecuados de hidratación y nutrición ayudan a mantener las condiciones necesarias para prevenir la oclusión del puerto.
- Una posición adecuada puede evitar que el catéter se retuerza o se presione, lo que puede provocar una oclusión.
- Se debe cumplir el plan de cuidados recomendado por el equipo para garantizar que el puerto siga funcionando.
Educación y formación
Existen pruebas que sugieren que una educación y formación adecuadas del personal sanitario que trabaja con DAV puede mejorar los resultados de los pacientes13., de hecho, es importante que el personal sanitario siga las directrices prácticas al acceder a los DAV y purgarlos. Este enfoque puede mejorar la seguridad y reducir la incidencia de complicaciones relacionadas con el catéter, como la oclusión10.
Recomendaciones:
- Establecer protocolos para garantizar que los procedimientos de purgado y bloqueo estén estandarizados en todas las instituciones.
- Seguir el protocolo y las instrucciones de uso del fabricante para el uso y cuidado de los puertos. Esto ayudará a mantener la integridad del dispositivo y a prevenir su oclusión.
Lavado adecuado y regular
El lavado adecuado y regular es uno de los puntos clave de la práctica para ayudar a prevenir la oclusión. Consiste en utilizar una solución salina para eliminar cualquier residuo del dispositivo y evitar que se acumule sangre y biopelícula en su interior.

Técnica de lavado eficaz
Cuando se realiza correctamente, el lavado representa un procedimiento clave para mantener la permeabilidad del dispositivo y reducir el riesgo de oclusión16.
Recomendaciones:
- Utilizar un lavado turbulento pulsátil, con pulsaciones y pausas (técnica push-stop), ya que esta técnica ayuda a eliminar la biopelícula del catéter y del puerto.
- Un lavado pulsátil implica una técnica rápida de push-stop mientras se inyecta la solución salina en el catéter. Las investigaciones demuestran que la turbulencia creada dentro del catéter es más eficaz para enjuagar el lumen del catéter y el puerto en comparación con una inyección constante y laminar17. Además, esta técnica también se asocia a una reducción de la adhesión y el crecimiento bacterianos en los DAV3.
Orientación del bisel de la aguja Huber
Al purgar un puerto, el bisel de la Aguja Huber debe orientarse en dirección opuesta al canal de salida donde el catéter está unido al cuerpo del puerto. A raíz de esto se demostró en pruebas in vitro que confirmaron que se eliminaba una mayor cantidad de proteínas cuando el bisel estaba orientado en esta dirección8.
Secuencia de sujeción correcta
La secuencia de pinzamiento del puerto es importante en la lucha por reducir la oclusión del catéter. Por lo tanto, es fundamental que el personal sanitario conozca esta información antes de trabajar con DAV.
BLOQUEO
El bloqueo se refiere a la infusión de líquido en el lumen de un catéter tras el lavado6, con ello se intenta mantener la permeabilidad del catéter o reducir los riesgos infecciosos. Los tipos de soluciones de bloqueo incluyen suero salino, heparina, antibióticos, trombolíticos, citrato, etanol y soluciones de bicarbonato14.
Tradicionalmente, la heparina se utilizaba como agente de bloqueo para la mayoría de los DAV. Sin embargo, recientemente un metaanálisis concluyó que había pocas pruebas de alta calidad que indicaran que el uso de heparina para bloquear los DAV redujera la incidencia de oclusiones. Además, no había pruebas de que el uso de suero salino heparinizado produjera menos oclusiones del DAV11. Las directrices del National Institute for Health and Care Excellence (NICE) sugieren que una inyección estéril al 0,9% para lavar y después bloquear el catéter es adecuada15.
Retirada de la aguja con presión positiva
La retirada de las Agujas Huber de un puerto puede hacer que la sangre refluya hacia la punta del catéter, lo que puede provocar una oclusión intraluminal. Cuando se retira la Aguja Huber del cuerpo del puerto, el septum se levanta ligeramente. Cuando el septum vuelve a su posición original, se produce una pequeña entrada de sangre en la punta del catéter. Esto se ha demostrado en un estudio de Lapalu (2010).
En este estudio, la aplicación de presión positiva (conseguida mediante la inyección de solución adicional) durante la retirada de la Aguja de Huber redujo la incidencia de reflujo en casi un 80%. Este estudio demostró el valor de la retirada de la aguja con presión positiva para reducir el reflujo, en comparación con el lavado turbulento y una secuencia de sujeción con presión positiva sola.
Consideraciones sobre la medicación
Extracción de sangre
- Limitar el número de extracciones de sangre al mínimo necesario, ya que cada acceso aumenta el riesgo de infección u oclusión.
- Un lavado y bloqueo adecuados tras la extracción de sangre son cruciales para ayudar a prevenir complicaciones oclusivas.
- Lavar el puerto con al menos 20 ml de solución salina normal al 0,9%, utilizando una técnica de lavado turbulento, tras las extracciones de sangre.
Existen muchas formas eficaces de prevenir las oclusiones en los puertos. Mediante la aplicación de los diez puntos prácticos que se detallan en este artículo, el profesional de la salud puede garantizar que el dispositivo permanezca permeable. Posteriormente, los pacientes pueden obtener resultados óptimos y evitar las posibles ramificaciones de la oclusión del puerto.
BIBLIOGRAFÍA
- Cia-Arriaza M, Cabrera-Jaime S, Cano-Soria R, Manzano-Castro M, Domínguez-Gómez M, Prieto-Arenas DM, Benito-Yagüe A, Sánchez-Martín A, González-Alonso C, Fernández-Ortega P. Evidence on port-locking with heparin versus saline in patients with cancer not receiving chemotherapy: A randomized clinical trial. Asia Pac J Oncol Nurs. 2022 May 21;9(9):100085. doi: 10.1016/j.apjon.2022.100085. PMID: 35935884; PMCID: PMC9345785.
- Denton et al. Royal College of Nursing. Standards for infusion therapy. 2016. http://tinyurl.com/y2le48zm (accessed 13 June 2023)
- Ferroni A, Gaudin F, Guiffant G, Flaud P, Durussel JJ, Descamps P, Berche P, Nassif X, Merckx J. Pulsative flushing as a strategy to prevent bacterial colonisation of vascular access devices. Med Devices (Auckl). 2014;7:379–83.
- Goossens GA, Jérôme M, Janssens C, Peetermans WE, Fieuws S, Moons P, Verschakelen J, Peerlinck K, Jacquemin M, Stas M. Comparing normal saline versus diluted heparin to lock non-valved totally implantable venous access devices in cancer patients: a randomised, non-inferiority, open trial. Ann Oncol. 2013;24(7):1892–9.
- Goossens GA. Flushing and locking of venous catheters: available evidence and evidence deficit. Nurs Res Pract. 2015;2015:985686.
- Gorski LA, Hadaway L, Hagle ME, Broadhurst D, Clare S, Kleidon T, Meyer BM, Nickel B, Rowley S, Sharpe E, Alexander M. Infusion Therapy Standards of Practice, 8th Edition. J Infus Nurs. 2021 Jan-Feb 01;44(1S Suppl 1):S1-S224. doi: 10.1097/NAN.0000000000000396. PMID: 33394637.
- Guiffant G, Durussel JJ, Flaud P, Vigier JP, Merckx J. Flushing ports of totally implantable venous access devices, and impact of the Huber point needle bevel orientation: experimental tests and numerical computation. Medical Devices (Auckland, N.Z.). 2012 ;5:31-37. DOI: 10.2147/mder.s30029. PMID: 23166455; PMCID: PMC3500975.
- Guiffant G, Durussel JJ, Merckx J, Flaud P, Vigier JP, Mousset P. Flushing of intravascular access devices (IVADS)—efficacy of pulsed and continuous infusions. J Vasc Access. 2012B;13(1):75–8.
- Jabaley T, Xiong N, Conley S, Mazeika T, Johnson D, Biggins BA, Hilton N, Hong F. Transitioning from heparin to saline locks for central venous access devices in oncology: An evidence-based practice approach. Can Oncol Nurs J. 2022 Apr 1;32(2):286-293. doi: 10.5737/23688076322286293. PMID: 35582245; PMCID: PMC9040787.
- Krzywda EA, Andris DA. Twenty-five years of advances in vascular access: bridging research to clinical practice. SAGE J; 2005.
- López-Briz E, Ruiz Garcia V, Cabello JB, Bort-Martí S, Carbonell Sanchis R, Burls A. Heparin versus 0.9% sodium chloride locking for prevention of occlusion in central venous catheters in adults. Cochrane Database Syst Rev. 2018 Jul 30;7(7):CD008462. doi: 10.1002/14651858.CD008462.pub3. Update in: Cochrane Database Syst Rev. 2022 Jul 18;7:CD008462. PMID: 30058070; PMCID: PMC6513298.
- Loveday HP, Wilson JA, Pratt RJ, Golsorkhi M, Tingle A, Bak A, Browne J, Prieto J, Wilcox M, UK Department of Health. epic3: national evidence-based guidelines for preventing healthcare-associated infections in NHS hospitals in England. J Hosp Infect. 2014 Jan;86 Suppl 1:S1-70. doi: 10.1016/S0195-6701(13)60012-2. PMID: 24330862; PMCID: PMC7114876.
- Moureau NL. Safe patient care when using vascular access devices. Br J Nurs. 2013;22(1):S14–21.
- Moureau et al (2019) Vessel Health and Preservation: The Right Approach for Vascular Access. Vessel Health and Preservation: The Right Approach for Vascular Access | SpringerLink. (Accessed 13th June 2023)
- National Institute for Health and Care Excellence (NICE) Infection prevention and control 2014. Quality statement 5: Vascular access devices | Infection prevention and control | Quality standards | NICE (accessed 13th June 2023)
- Royon L, Durussel JJ, Merckx J, et al. The fouling and cleaning of venous catheters: a possible optimisation of the process using intermittent flushing. Chem Eng Res Des. 2012;90(6):803–7.
- Vigier JP, Merckx J, Coquin JY. The use of a hydrodynamic bench for experimental simulation of flushing venous catheters: impact of the technique. ITBM-RBM. 2005;26(2):147–9.




0 comentarios