La elección correcta del dispositivo de acceso venoso central (DAVC) reduce el riesgo de complicaciones a largo plazo, por ello, es importante conocer los diferentes tipos de dispositivos y cuándo utilizar cada uno de ellos.
¿QUÉ ENCONTRARÁS EN ESTE ARTÍCULO?
- Catéter periférico
- Catéter venoso periférico corto
- Acceso venoso periférico de línea media (midline)
- Catéter central de inserción periférica (PICC)
- Catéter venoso central (CVC / CICC)
- 9 Claves para seleccionar el DAVC
¿Quieres saber más sobre el mantenimiento y cuidados del CVC? Permanece en esta página y lee la entrada completa.
La elección correcta del dispositivo de acceso venoso central (DAVC) reduce el riesgo de complicaciones a largo plazo, por ello, es importante conocer los diferentes tipos de dispositivos y cuándo utilizar cada uno de ellos.
Un catéter venoso central es aquel cuya punta se ubica en el tercio proximal de la vena cava superior, la aurícula derecha o la vena cava inferior. Estos catéteres pueden introducirse a través de una vena periférica (PICC y FICC) o de una vena central proximal (comúnmente conocidos como CVC, aunque recientemente también se ha empleado el termino CICC), normalmente la basílica, la femoral, la yugular interna o la subclavia.2
Tipos de accesos venosos
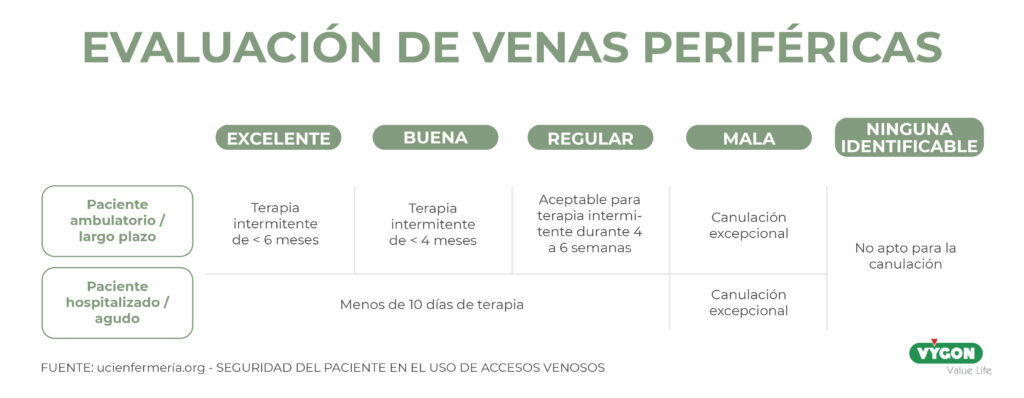
Para la elección del dispositivo vascular adecuado, debe tenerse en cuenta una serie de puntos 3:
- Características del dispositivo.
- Estado de la piel.
- Zona de punción.
- Vasculatura del paciente.
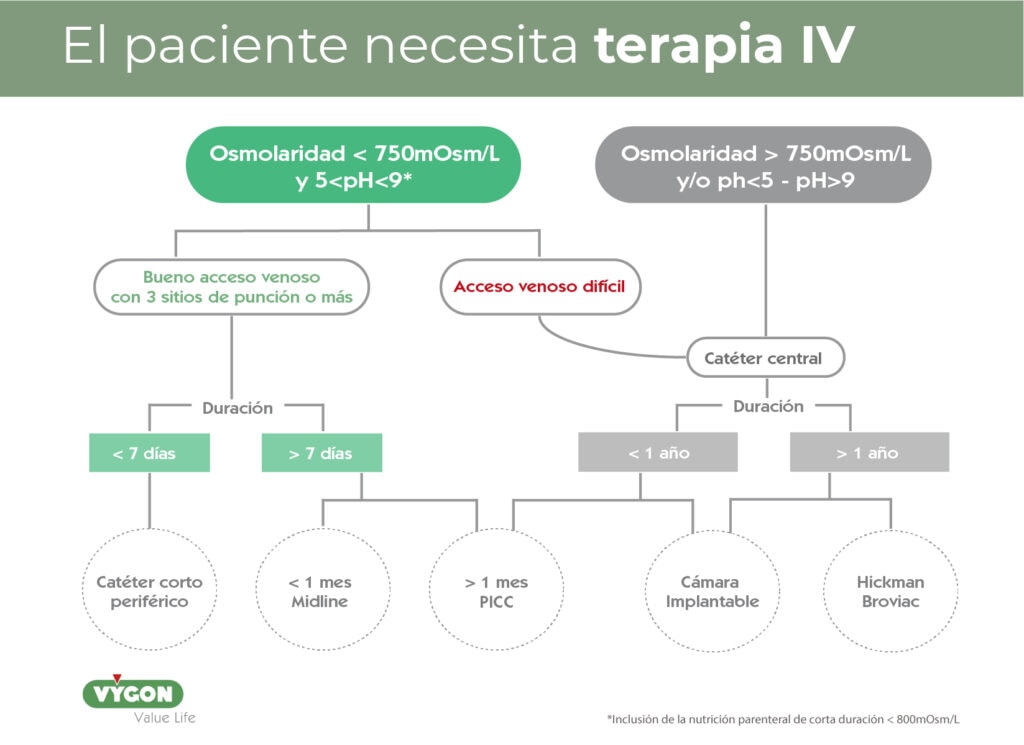
- Tipo y propiedades del fármaco a suministrar (pH, concentración, viscosidad, potencial de daño vascular).
- Duración de la terapia a infundir.
A parte de la localización de la punta del catéter, estos accesos cuentan con otra serie de diferencias que los convierte en aptos, o no, para ciertos tratamientos.
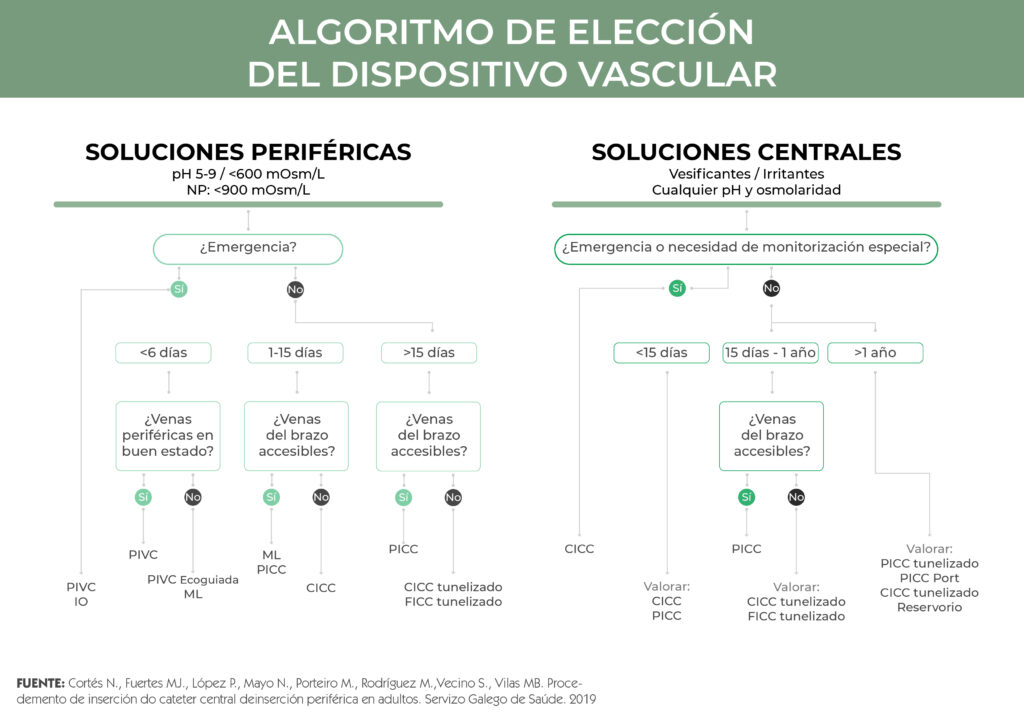
Catéter periférico
Los catéteres periféricos son aquellos en los que tanto la inserción como la ubicación de la punta del dispositivo se ubican en venas periféricas. 3
Entre las limitaciones que presenta este acceso, se encuentra su incompatibilidad con algunos fármacos, siendo aconsejable utilizar la vía central para perfusiones con osmolaridad >600 mOsm/L; pH menor de 5 o mayor de 9; o el empleo de medicación irritante.6
En esta categoría podemos diferenciar entre catéteres periféricos cortos o de línea media. 3
Catéter venoso periférico corto
Los catéteres periféricos cortos son los más utilizados en la administración endovenosa de fluidos, aunque, también, son los que más limitaciones presentan. 3,4
Se utilizan principalmente en situaciones de urgencia o para suministro rutinario de terapias intravenosas.
Entre los usos del catéter periférico corto se incluye: 3
- Suministro de hidratación venosa.
- Administración de medicamentos endovenosos por vía periférica
- Transfusión de hemoderivados.
Como hemos comentado, uno de los puntos más importantes que debemos tener en cuenta es la duración del tratamiento. En el caso del catéter periférico corto, el cambio se debe realizar cada 72 horas. No obstante, en caso de observar disfunción o alguna complicación asociada al dispositivo, se deberá realizar el cambio de inmediato. 3
Acceso venoso periférico de línea media (midline)
Se trata de un catéter diseñado para ser insertado en la fosa antecubital, situándose la punta del catéter en el lecho vascular que se encuentra debajo de la axila. 4
Frente a las limitaciones del catéter corto periférico, la línea media permite un acceso vascular periférico, el cual facilita el acceso a un calibre de vena suficientemente grande, como para evitar las complicaciones relacionadas con una localización muy periférica de la punta del catéter (flebitis, extravasación).
Está indicado para fármacos poco irritantes y terapias de duración superior a los 7 días, siendo habitual su permanencia entre 2 y 4 semanas. 4
En esta categoría podemos diferenciar entre midline y mini midline. La principal diferencia entre ambos catéteres es la longitud, la cual determinará dónde se colocará la punta del catéter.
En el caso del mini midline, la punta quedará ubicada en la vena axilar del brazo.
Catéter central de inserción periférica (PICC)
El PICC se inserta en una vena periférica, pero su punta se ubica en una vía central. Por lo que se considera como un catéter central y los cuidados para el mantenimiento son similares a los realizados con un catéter venoso central convencional. 3
Tienen una longitud estándar 40cm-60cm por lo que deben ajustarse al paciente cortando la punta gracias a la medición hecha previamente.
Podemos encontrar PICCs de 3, 4, 5 y 5,5 Fr. Además, también podemos encontrarlo de alta presión, lo que permite ser utilizados, siguiendo las recomendaciones del fabricante, con infusores de medios de contraste para la obtención de imágenes diagnosticas. 3
Utilizaremos un catéter central de inserción periférica cuando se cumplan los siguientes ítems: 3
- Acceso vascular limitado.
- Osmolaridad > 600 mOsm.
- Terapia con medicamentos vesicantes o irritantes.
- PH del medicamento entre <5 o >9.
- Complicaciones asociadas a terapia infundida por catéter periférico corto (flebitis recurrente).
- Terapia por 5 o más días.
- Pacientes con contraindicaciones para la inserción de un CVC (coagulopatías).
Catéter venoso central (CVC / CICC)
Los catéteres venosos centrales son aquellos que se insertan a través de una vía central como son la yugular interna, subclavia o femoral y, cuya punta, también, se encuentra ubicada en una vía central.3 En caso de canalización en venas profundas de la región inguinal (femoral), se puede utilizar el término FICC. 5
Es posible encontrar estos dispositivos en gran variedad de calibres y número vías. 3 Con respecto a los French, podemos encontrarlos desde 3 Fr, ideados principalmente para el pequeño tamaño de las venas de los neonatos, hasta catéteres de 13 Fr para hemodiálisis; así como, desde un solo lumen hasta 7.
No obstante, no hay que olvidar que, a mayor calibre y número de luces, también se incrementa el riesgo de infección. 3
Los catéteres venosos centrales son uso intermedio, es decir, no se deben superar los 15 o 20 días desde su inserción. Generalmente, cuando el paciente requiere terapias intravenosas más prolongadas se opta por un PICC.
Utilizaremos un catéter central cuando se cumplan los siguientes ítems: 3
- Osmolaridad >600 mOsm.
- Terapia con medicamentos vesicantes o irritantes.
- PH del medicamento entre <5 o >9.
- Accesos vasculares limitados.
- Urgencia o extrema urgencia.
- Sin contraindicaciones para el dispositivo.
Las ventajas más destacadas de estos dispositivos es su uso en situaciones de urgencia y la posibilidad de administrar altos flujos. 3
Duración de la terapia
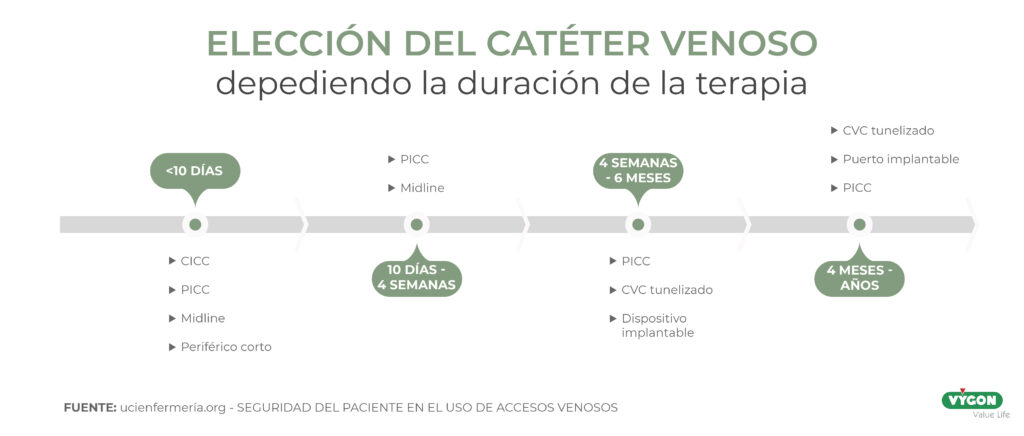
Por tanto, como hemos visto, podemos dividir los dispositivos en cuatro grupos dependiendo de la duración de la terapia, uno de los puntos más importantes a valorar en la colocación de un catéter venoso 3:
- Menos de 10 días: Catéter venoso central convencional, PICC o catéter de línea media.
- Entre 10 días y 4 semanas: Catéter PICC o catéter de línea media.
- De 4 semanas a 6 meses: Catéter PICC, CVC tunelizado o dispositivo implantable.
- De 4 meses a años: CVC tunelizado, o puerto implantable.
9 Claves para seleccionar el DAVC

A modo resumen, existen 9 claves que nos ayudarán a seleccionar el dispositivo de acceso venoso central (DAVC) ideal para cada paciente:
- Duración de la terapia intravenosa. 7
- Fármacos y fluidos a infundir: osmolaridad, pH, tonicidad, si son versificantes o irritantes.
- Técnica de inserción. 7
- Zona de inserción. 7
- Analizar riesgos de infección vs riesgos de complicaciones mecánicas. 7
- Características del paciente: edad, capital venoso o estado de las venas, comorbilidades (fístula A-V, mastectomía, etc.) y confort (lateralidad). 7
- Siempre que sea posible, realizar la punción ecoguiada, esto nos permitirá reducir el número de intentos de inserción, así como las posibles complicaciones mecánicas. 7
- Mínimo número de luces imprescindibles para administrar el tratamiento, ya que el riesgo de infección aumenta a mayor calibre y número de luces. 7
- Calibre más pequeño y longitud más corta necesarios para garantizar el tratamiento.7

Para conocer más sobre catéteres venosos centrales y su mantenimiento, matricúlate en el curso impartido por el Ángel Ruíz Aguilar, enfermero de la unidad de cuidados intensivos del hospital Universitario Virgen de la Victoria de Málaga. Para ello, solo tienes que hacer clic aquí o en el banner anterior.
Bibliografía
1. Central venous access devices. (2010). eviQ. https://www.eviq.org.au/clinical-resources/central-venous-access-devices-cvads/112-central-venous-access-devices#cvad-selection
2. Smith, R. N., & Nolan, J. P. (2013). Central venous catheters. BMJ. Published. https://doi.org/10.1136/bmj.f6570
3. UCI enfermería. Seguridad del paciente en el uso de accesos venosos.
4. Revista Electrónica de Portales Medicos.com (2017). Accesos venosos en el paciente crítico. Ventajas e inconvenientes
5. Pittiruti, Mauro. Scoppettuolo, Giancarlo (2017). Manual GAVeCeLT sobre catéteres PICC y MIDLINE: Indicaciones, inserción, mantenimiento y gestión. Edra.
6. Garate Echenique, Lucía. García Domínguez, María Victoria. Valdivia Chacón, Inmaculada. Camino del Rio Pisabarro, María. Cidoncha Moreno, María Angeles. (2015) Recomendaciones basadas en la evidencia para el cuidado del acceso vascular. Osakidetza
7. Aldonza Valderrey, M. a. C., Arranz Martín, R., Bernal De Paz, C., Casado De Los Ojos, I., González Sánchez, M. J., Guerra De La Fuente, M., Heredero Sánchez, M., Hernández Martínez, A., López Pérez, M., Martín Román, C., Martínez Rodríguez, J., Ramos Sastre, M. a. M., Rebaque Lázaro, R., Redondo Casasola, F., Rodríguez Ferrer, M. A., Rodríguez Pozo, L. M. a., Sáenz De Navarrete Cordobés, C., Sánchez De La Poza, S., Sanz Cardenal, G., . . . Viveros Martínez, J. A. (2019). Prevención de infecciones asociadas al uso de DISPOSITIVOS DE ACCESO VENOSO Guía de buenas prácticas en CUIDADOS DEL ACCESO VASCULAR. Hospital Universitario Río Hortega (HURH). Junta de Castilla y León, consejería de sanidad. https://www.saludcastillayleon.es/investigacion/es/banco-evidencias-cuidados/ano-2019.ficheros/1519370-Gu%C3%ADa%20de%20buenas%20pr%C3%A1cticas%20en%20cuidados%20del%20acceso%20vascular.pdf
8. A. Hernández-Aceituno, V. Vega-Costa, M. Ruiz-Álvarez, A. Figuerola-Tejerina, R. Méndez-Hernández, F. Ramasco-Rueda. Efectividad de un paquete de medidas para reducir las bacteriemias asociadas a catéter venoso central. Revista Española de Anestesiología y Reanimación. DOI: 10.1016/j.redar.2019.11.014





0 comentarios