Una problemática habitual en el uso de catéteres intravenosos periféricos (PIVC) y catéteres venosos centrales (CVC) es la oclusión, lo que provoca retrasos en el tratamiento, aumento del riesgo de infección, fallo del catéter y, como consecuencia, reemplazo del dispositivo.1
Una de las herramientas que pueden ayudarnos a reducir estas complicaciones son los conectores sin aguja. No obstante, para ello, es necesario realizar una correcta elección del tipo de dispositivo, así como realizar un mantenimiento adecuado.
¿QUÉ ENCONTRARÁS EN ESTE ARTÍCULO?
- Tipos de conectores sin aguja
- Mecanismo interno: Válvula mecánica vs Split Septum
- ¿Qué dicen las guías con respecto al paso del fluido a través de los conectores sin aguja?
- ¿Cómo comprobar si el paso del fluido es recto?
- Desplazamiento del fluido: positivo, negativo, neutro o antirreflujo
- 8 características del conector sin aguja ideal
¿Quieres saber más sobre los tipos de conectores sin aguja y cuándo utilizar cada uno de ellos? Permanece en esta página y lee la entrada completa.
El 32% de los catéteres intravenosos periféricos (PIVC) y el 36 % de los catéteres venosos centrales (CVC) sufren oclusiones, lo que provoca retrasos en el tratamiento, aumento del riesgo de infección, fallo del catéter y, como consecuencia, reemplazo del dispositivo.1
Una de las herramientas que pueden ayudarnos a reducir estas complicaciones son los bionectores o conectores sin aguja.
Los primeros conectores sin aguja aparecieron en la década de los 90 con el objetivo de evitar que los profesionales pudieran sufrir pinchazos durante las terapias de infusión o extracción, así como la exposición a patógenos transmitidos por la sangre.
Desde entonces, estos dispositivos han ido evolucionando y mejorándose, encontrándonos con diferentes opciones, lo que permite elegir la válvula ideal para cada paciente.
Tipos de conectores sin aguja
Los conectores sin aguja son dispositivos que se conectan al extremo de los catéteres y permiten el acceso a este para la infusión o extracción.
Podemos clasificar los conectores sin aguja según:
- Mecanismo interno: válvula mecánica o Split Septum.
- Desplazamiento del fluido: positivo, negativo, neutro o antirreflujo.
Mecanismo interno: Válvula mecánica vs Split Septum
Con respecto al paso del fluido, podemos diferenciar entre válvula mecánica y Split Septum.
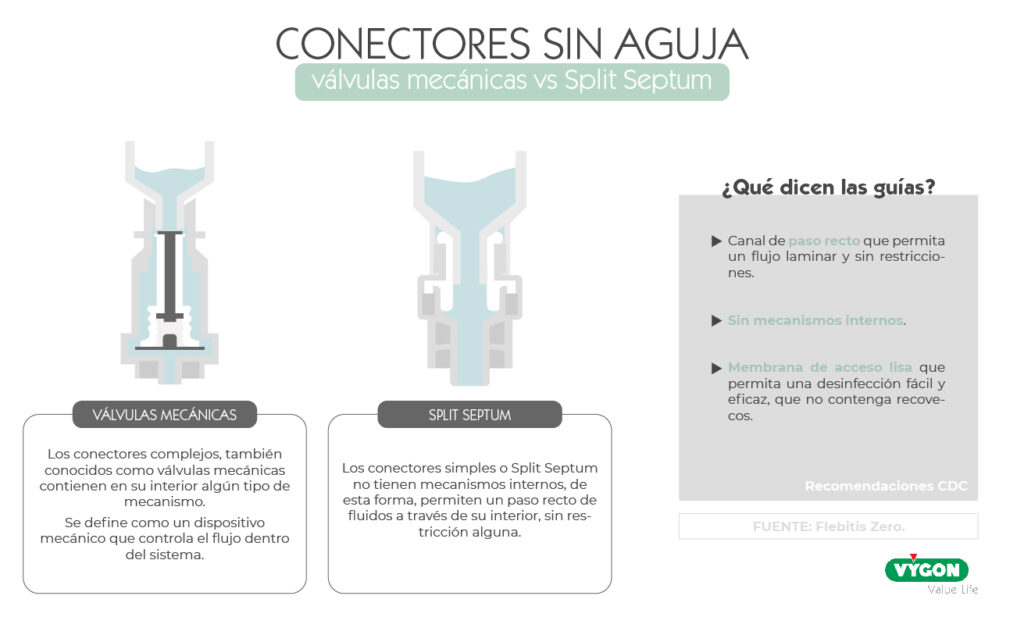
Tabique sin dividir: Válvula mecánica
Las válvulas mecánicas o complejas son aquellas que contienen en su interior algún tipo de mecanismo que controla el flujo dentro del sistema.3
Tabique dividido: Split Septum
Los conectores Split Septum o simples son aquellos dispositivos que no contienen mecanismos internos y permiten un paso recto de fluidos a través de su interior, sin restricción alguna.3
¿Qué dicen las guías con respecto al paso del fluido a través de los conectores sin aguja?
- Canal de paso recto que permita un flujo laminar y sin restricciones.3
- Sin mecanismos internos. 3
- Sin recovecos donde puedan permanecer restos de sangre, gérmenes o precipitados. 3
- Membrana de acceso lisa que permita una desinfección fácil y eficaz. 3
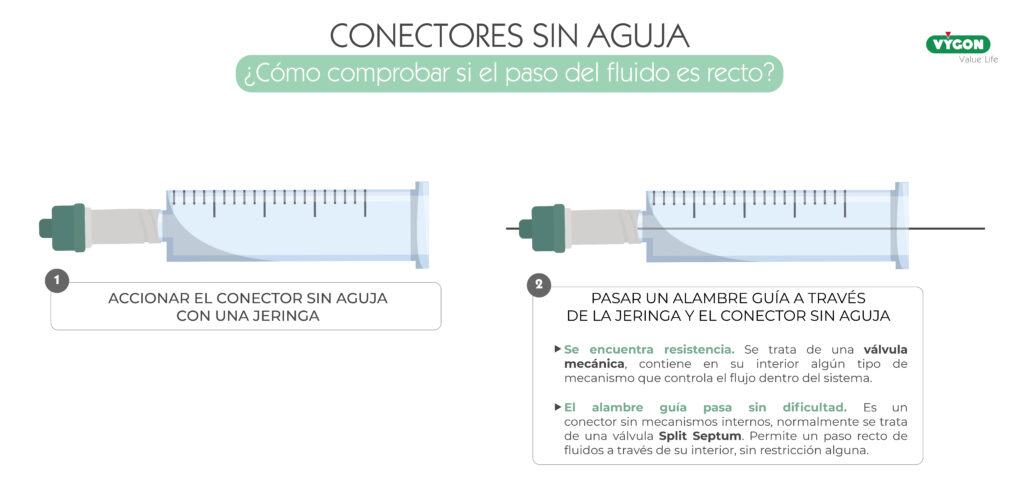
¿Cómo comprobar si el paso del fluido es recto?
En caso de desconocer cómo es el paso del fluido de nuestro conector sin aguja, podemos realizar una prueba muy sencilla:
- Accionar el conector sin aguja con una jeringa.
- Pasar un alambre guía a través de la jeringa y el conector sin aguja.
Si encontramos resistencia al pasar la guía a través del conector, el dispositivo empleado será una válvula mecánica, es decir, cuenta con algún tipo de mecanismo en su interior para controlar el flujo. En cambio, si la guía pasa sin dificultad a través del conector, el dispositivo permitirá un paso recto del fluido, esta característica solemos encontrarla en los dispositivos Split Septum, aunque no todos los conectores sin aguja Split Septum presentan un paso recto.
Desplazamiento del fluido: positivo, negativo, neutro o antirreflujo
Uno de los aspectos importantes para tener en cuenta al seleccionar un conector sin aguja u otro es el desplazamiento del fluido, es decir, qué sucede al conectar y desconectar el equipo de administración IV.
Para determinar el desplazamiento de fluido de un conector sin aguja, es necesario consultar la información del producto y las instrucciones de uso.
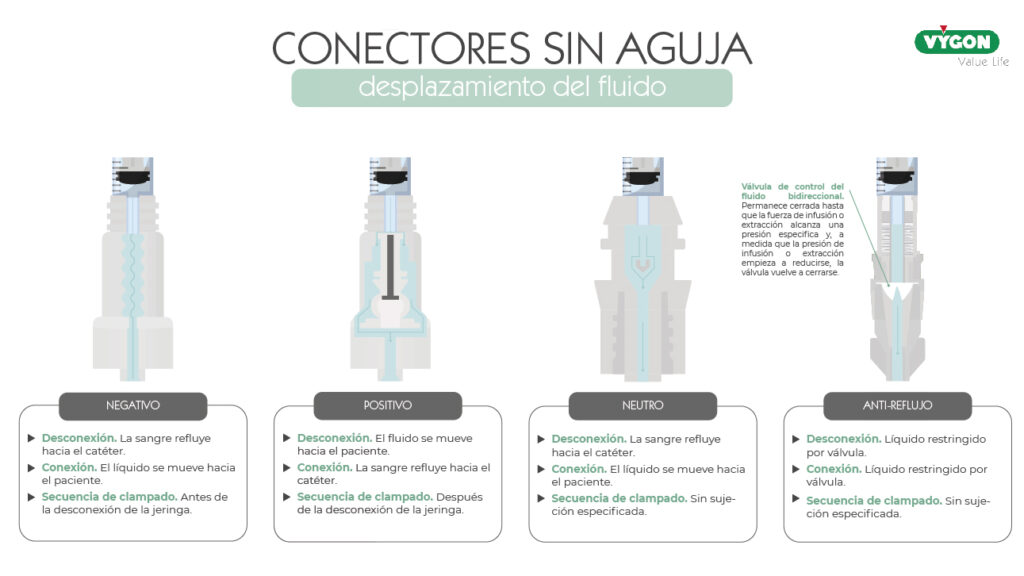
Desplazamiento negativo
Los conectores sin aguja de desplazamiento negativo presentan reflujo de sangre hacia el lumen del catéter al desconectar la jeringa, por ello se debe clampar antes de la desconexión, mediante la técnica de presión positiva.
Se suelen utilizar para proteger una cánula IV convencional y en plantas de hospitalización de corta estancia.
Desplazamiento positivo
Los conectores sin aguja de desplazamiento positivo mantienen una pequeña cantidad de fluido en el dispositivo; al desconectar el set o la jeringa, este fluido se desplaza hacia el paciente, realizando un lavado de este. Por ello, en este caso, se deberá clampar después de la desconexión de la jeringa.
Desplazamiento neutro
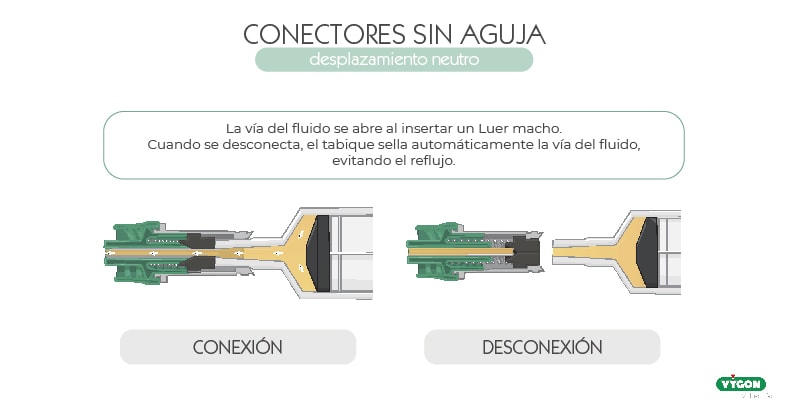
En los conectores sin aguja de desplazamiento neutro, el acceso se realiza a través de la apertura del sello o tabique divisorio, cerrándose automáticamente una vez se retira la jeringa o el equipo de administración de fluidos. De esta forma se reduce el riesgo de embolia gaseosa y se consigue una mejor protección del acceso vascular frente a la contaminación.
Contiene un mecanismo interno diseñado para evitar el reflujo al conectar o desconectar el equipo de infusión.4 Esto evita a su vez tanto el riesgo de obstrucción como de infección.
En principio, no es esencial una secuencia específica de clampado, como ocurre con los conectores de desplazamiento positivo y negativo, debido a que el reflujo es mínimo.
No obstante, todos los conectores de desplazamiento neutro tienen un mínimo reflujo de sangre. Sin embargo, no todos son iguales, tanto es así que, dependiendo de la marca, la tasa de reflujo de los dispositivos de desplazamiento neutro oscila entre 0.12 (±0.15) mm3 y hasta 33.51 (±11.50) mm3.6
Es importante conocer las tasas de reflujo del dispositivo que se va a utilizar, ya que cuanto menor sea este, la probabilidad de encontrarnos con infección y obstrucción también se reducirá.
Se suelen utilizar en la administración de drogas de alto riesgo para asegurar una infusión segura, como por ejemplo aquellas de índice terapéutico reducido o cuando precisamos una infusión precisa, como es el caso de los inotropos.
También se recomienda en pediatría y, especialmente, en neonatos, ya que debido a la falta de anticuerpos son especialmente sensibles a la infección, siendo importante utilizar dispositivos que sean fácilmente desinfectables y permanezcan perfectamente cerrados.
Válvulas antirreflujo
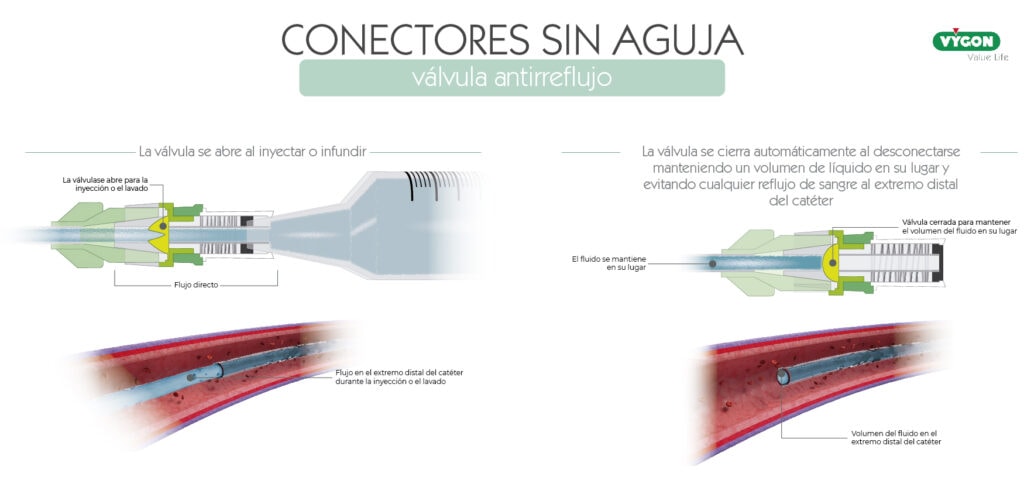
Las válvulas antirreflujo son dispositivos de desplazamiento neutro a los que se les ha añadido una válvula antirreflujo.
Se trata de una válvula de control del fluido bidireccional, la cual permanece cerrada hasta que la fuerza de infusión o extracción alcanza una presión especifica y, a medida que la presión de infusión o extracción empieza a reducirse, la válvula vuelve a cerrarse. De esta forma:
- Cuando la fuerza de infusión o extracción alcanza una presión especifica: la válvula se abre.
- Al detectar una caída de presión desde la bolsa de perfusión: la válvula se mantiene cerrada.
- Cuando se produce un aumento de la presión intratorácica: la válvula se mantiene cerrada.
- Al desconectar el Luer: la válvula se mantiene cerrada.
Los conectores de desplazamiento neutro, negativo y válvulas antirreflujo tienen una vía de fluido recta, pero el antirreflujo es el único que tiene un mecanismo interno para evitar la entrada de sangre en el catéter en todas las circunstancias. Se trata de la mejor forma de prevenir el reflujo sanguíneo y la aparición de oclusión, no obstante, es importante comparar entre fabricantes, ya que no todos ofrecen las mismas tasas de éxito.1,7
Las válvulas antirreflujo consiguen eliminar problemas de obstrucción hasta en un 93,6% de los casos.8
Se recomienda especialmente para la protección de PICCs y Midlines que vayan a permanecer más de 10 días dentro del organismo y en catéteres venosos centrales que vayan a permanecer un tiempo superior. Así como en pacientes de atención domiciliaria, en los que, además, es aconsejable utilizar alargaderas equipadas en estos dispositivos en caso de que la terapia deba ser autoadministrada, ya que facilita la manipulación por parte del paciente.
8 características del conector sin aguja ideal
Como hemos visto, podemos dividir los conectores sin aguja dependiendo del desplazamiento del fluido o de su mecanismo interno, pero… ¿Qué características debería tener el conector sin aguja ideal?
- Desplazamiento neutro. La incidencia de bacteriemia relacionada con el catéter, así como la obstrucción, aumenta cuando se utilizan conectores sin aguja de desplazamiento positivo y negativo. Por ello, siempre que sea posible, se recomienda el uso de conectores sin aguja de desplazamiento neutro.10
- Tabique dividido. Los conectores sin agujas de tabique dividido se asocian con una menor incidencia infección relacionada con el catéter en comparación con un conector con válvula mecánica sin aguja. 11,12
- Superficie externa lisa. Un conector sin aguja con un tabique de superficie externa lisa con pocos o ningún hueco que pueda ser desinfectado a fondo. 13
- Sellado hermético entre el tabique y la carcasa del conector sin aguja. Esto nos permitirá reducir o eliminar el dolor y reducir la posibilidad de que se produzca contaminación o se desarrolle biopelícula. 13
- Paso recto. El paso recto permitirá un flujo laminar y sin restricciones.3 Para reducir el riesgo potencial de infección relacionada con el catéter se recomienda utilizar conectores sin aguja con una vía directa y lo menos tortuosa posible, preferiblemente sin partes móviles. 13
- Membrana de acceso lisa que permita una desinfección fácil y eficaz. Una desinfección adecuada reduce el desgaste interno de la superficie y, por consiguiente, el desarrollo de biofilm. 3,12,13
- Bajo volumen muerto. Un conector sin aguja con poco o ningún volumen muerto reduce las posibilidades de infección y desarrollo de biopelícula. 13,14
- Poco o ningún reflujo de sangre. Esto permitirá evitar el riesgo de obstrucción e infección. 12,13
Te puede interesar:
Para evitar riesgos como obstrucción e infección es importante conocer el tipo de conector sin aguja que estamos utilizando, de ello dependerá, por ejemplo, el proceso de desconexión, ya que como hemos visto, el desplazamiento positivo requiere clampar después de la desconexión de la jeringa, mientras que si estamos ante un dispositivo de desplazamiento negativo habrá que pinzar antes de la desconexión.
También es importante, conocer el paso del fluido a través del conector, ya que un paso recto nos permitirá reducir el riesgo de infección.
Delegado de ventas de Vygon España en País Vasco, Cantabria , Rioja, Navarra, Burgos y Soria.
- EXPERIENCIA
De formación, soy Licenciado en Ciencias de la Comunicación, rama Periodismo, pero llevo desarrollando toda mi carrera profesional en el sector comercial , ámbito sanitario y biotecnológico
- PUEDO AYUDARTE EN…
Puedo ofrecerte ayuda a la hora de elegir el material médico-quirúrgico que precises para tu labor asistencial.
Delegada especialista en Cuidados Intensivos.
- EXPERIENCIA
Farmacéutica de formación en la mención Clínica y Asistencial, con un Máster en Industria Farmacéutica, tengo tanto experiencia en Oficina de Farmacia, concretamente 7 años, como en la Industria Farmacéutica, 6 años hasta la fecha.
- PUEDO AYUDARTE EN…
Como especialista en cuidados intensivos, puedo ayudarte a darle un cuidado integral, óptimo y de calidad a tus pacientes críticos, sin perder de vista la humanidad que hay en ello. Además, me apasionan la seguridad de paciente y la prevención de las infecciones.
Soy Delegada de ventas en Sevilla, Cádiz, Huelva y Ceuta
- EXPERIENCIA
Soy licenciada en Biología por la Universidad de Sevilla, empecé a trabajar como técnico de laboratorio pero al cabo de un tiempo Vygon me brindó la oportunidad de empezar mi carrera profesional en el mundo sanitario hasta el día de hoy.
- PUEDO AYUDARTE EN…
Mi trabajo se centra en asesorar, ayudar y escuchar las necesidades del cliente para poder así ofrecerle la solución más completa.
Bibliografía
- Intravascular Quarterly, IQ, Asociación para el Acceso Vascular. (2021, 19 febrero). Needleless Connectors: New Standards, Still Confusing. Issuu. https://issuu.com/avainfo/docs/iq_-_february_2021-final/s/11760015
- Curran E. (2016). Needleless connectors: the vascular access catheter’s microbial gatekeeper. Journal of infection prevention, 17(5), 234–240. https://doi.org/10.1177/1757177416657164
- Flebitis Zero
- Gibson, S. M., & Primeaux, J. (2020). Do Needleless Connector Manufacturer Claims on Bidirectional Flow and Reflux Equate to In Vitro Quantification of Fluid Movement? Journal of the Association for Vascular Access, 25(4). https://doi.org/10.2309/java-d-20-00031
- Hadaway, L. Needleless Connectors for IV Catheters. Lippincott®Nursing Center®. https://www.nursingcenter.com/ce_articleprint?an=00000446-201211000-00023#:~:text=Connectors%20with%20negative%20displacement%20allow,the%20administration%20set%20is%20attached.&text=Neutral%20fluid%20displacement%20prevents%20blood,lumen%20upon%20connection%20or%20disconnection.
- Elli, S., Abbruzzese, C., Cannizzo, L., & Lucchini, A. (2016). In Vitro Evaluation of Fluid Reflux after Flushing Different Types of Needleless Connectors. The Journal of Vascular Access. https://doi.org/10.5301/jva.5000583
- Hull, G. J., Moureau, N. L., & Sengupta, S. (2018). Quantitative assessment of reflux in commercially available needle-free IV connectors. The Journal of Vascular Access. Published. https://doi.org/10.5301/jva.5000781
- Alex Maurer. (2016) Reducing the occlusion rates of peripheral midlines. Our 5 year experience using BionectorTKO needle free connectors. Country Durham and Darlington NHS Foundation Trust.
- Rosenthal, V. D., Udwadia, F. E., Kumar, S., Poojary, A., Sankar, R., Orellano, P. W., Durgad, S., Thulasiraman, M., Bahirune, S., Kumbhar, S., & Patil, P. (2015). Clinical impact and cost-effectiveness of split-septum and single-use prefilled flushing device vs 3-way stopcock on central line–associated bloodstream infection rates in India: a randomized clinical trial conducted by the International Nosocomial Infection Control Consortium (INICC). American Journal of Infection Control, 43(10), 1040–1045. https://doi.org/10.1016/j.ajic.2015.05.042
- Carrillo, F. (2020). ¿Cómo evitar la oclusión del catéter? Entrevista a Victoria Armenteros. Campus Vygon. https://campusvygon.com/es/oclusion-victoria-armenteros/
- CDC. (2011). Guidelines for the Prevention of Intravascular Catheter-Related Infections (N.o 6). https://www.cdc.gov/hai/pdfs/bsi-guidelines-2011.pdf
- The Infusion Nurses Society. (2011). Infusion Nurses Standards of Practice. Practice Criteria A & B.
- Jarvis, W. R. (2010). Choosing the Best Design for Intravenous Needleless Connectors to Prevent Bloodstream Infections. Infection Control Today. https://www.infectioncontroltoday.com/view/choosing-best-design-intravenous-needleless-connectors-prevent-bloodstream






Buenos dias estos conectores sin aguja cada cuanto se cambian? si es que se deben cambiar. Me refiero a la prevención de CLABSI que una de las recomendaciones es cambio de los sistemas de infusión de manera segura hasta un maximo de 7 días. el conector tambien debe reemplazarse ?