“Errar es humano, encubrir es imperdonable y no aprender es inexcusable».
(Sir Liam Donaldson, 2004)
La seguridad del paciente es la base de toda práctica clínica. Sin embargo, incluso en entornos hospitalarios avanzados y protocolizados, persiste un enemigo devastador: los errores de administración.
En un contexto donde se busca el confort del paciente y la eficiencia del profesional sanitario, la universalidad de los conectores antes vista como un logro, se instaura como una amenaza para la seguridad del paciente.
Los datos confirman el peligro de la “compatibilidad total”: el 8 % de los errores en anestesia están relacionados con la elección de la vía de administración, y hasta un 13 % de los bloqueos nerviosos periféricos se administran erróneamente por vía intravenosa.
¿Y si el diseño del conector pudiera marcar la diferencia entre un error y una atención segura?
Puedes escuchar el resumen del artículo en este enlace:
Los problemas de la conexión universal
El sistema de conexión Luer se patentó en 1898 (2) y poco a poco se ha convertido en un imprescindible en medicina. Pero es en esta universalidad donde reside el problema. ¿La razón? Permite conectar, sin restricción, dispositivos diseñados para administraciones completamente diferentes: intravenosa, epidural, espinal, enteral…
El resultado: errores de conexión entre sistemas incompatibles que han causado desde convulsiones hasta la muerte del paciente.
Casos reales demuestran la peligrosidad de las confusiones y accidentes en la administración de fármacos:
- La administración accidental de bupivacaína epidural por vía intravenosa provocó varias muertes en Reino Unido entre 2000 y 2004.
- Tiopental en lugar de antibióticos, suxametonio en vez de oxitocina o cloruro de potasio en vez de cloruro de sodio son algunas de las confusiones de fármacos más comunes administrados accidentalmente por vía epidural. Como resultado, dolor severo, paraplejia permanente e incluso la muerte.
- Más de 55 veces se ha administrado accidentalmente vincristina por vía espinal en vez de intravenosa, causando muertes y parálisis permanente a nivel internacional.
- Anestésicos locales como la ropivacaína, destinada a infusión paravertebral, conectada accidentalmente por vía intravenosa periférica, causando convulsiones, hipotensión y paro respiratorio
- Errores en bloqueos periféricos como el relajantes musculares en el plexo braquial y provocando disnea y parálisis, cloruro de calcio llevando a pérdida permanente de función del plexo braquial y necrosis cutánea o inyección accidental de midazolam en bloqueando el nervio femoral y de metaraminol en el bloqueo de fascia ilíaca.
NRFit caso 0: una serie de catastróficas desdichas que no se repetirá
¿Cuáles son las consecuencias de una equivocación en las conexiones?
Las administraciones erróneas pueden provocar desde un dolor intenso y disfunción autonómica hasta parálisis permanente, lesión neurológica, convulsiones, paro cardíaco e incluso la muerte. (6)
Es crucial destacar que, en muchos casos, como la inyección epidural, no existe un tratamiento eficaz o definitivo una vez que ocurre, lo cual subraya la importancia de la prevención.
A pesar de la gravedad, muchos incidentes no se reportan, por lo que la cifra real probablemente esté subestimada. Si bien es cierto que esta incidencia es muy variable, un estudio de Webster sugirió una tasa de 1 por cada 133 inyecciones. (7)
Esto implica graves daños a los pacientes y a la propia confianza depositada en el sistema sanitario, pero no solo eso. Los costos económicos son significativos, así como el tratamiento de las consecuencias.
Y aunque la doble verificación, la formación continua y la organización del espacio ayudan, no eliminan del todo el riesgo. La solución pasa por rediseñar el sistema desde la base.
NRFit: Un estándar global para la seguridad
Ante esta problemática, se desarrolla el ISO 80369-6, dando origen al sistema de conexiones NRFit. Este estándar internacional se diseña en colaboración por fabricantes, profesionales clínicos y organismos reguladores, para que todas las piezas implicadas trabajen en una única dirección: prevenir errores de conexión entre sistemas de administración no relacionados.
NRFit: un conector creado específicamente para técnicas neuraxiales y regionales.
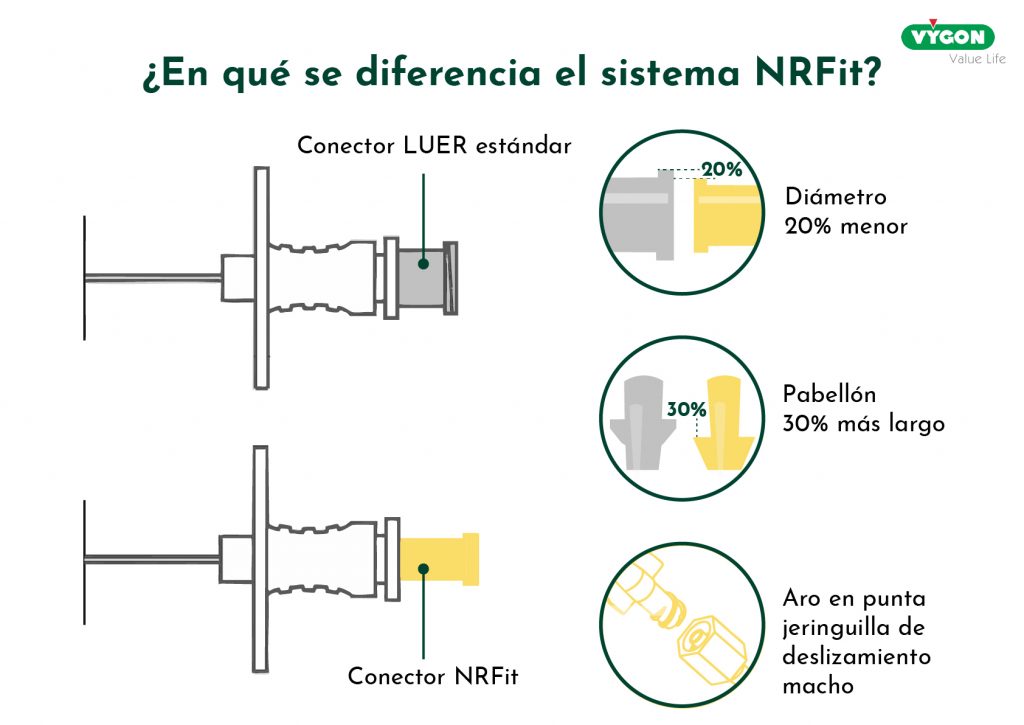
¿Qué hace diferente al sistema NRFit?
- Diseño único: a diferencia del Luer, el conector NRFit tiene un diámetro aproximadamente un 20% más pequeño en el orificio y una anilla en la punta de la jeringa macho, lo que lo hace físicamente incompatible con los conectores Luer y otros sistemas como ENFit (para nutrición enteral).
- Color identificativo: amarillo, para una rápida identificación, aumentando la seguridad a pie de cama.
- Aplicaciones específicas: dedicado exclusivamente a aplicaciones neuraxiales y regionales, como anestesia espinal, epidural, bloqueos de nervios periféricos…
- Rentabilidad: el costo inicial del material se ve rápidamente compensado por los beneficios económicos derivados de la prevención de errores y litigios, sin mencionar el valor incalculable de la vida y la calidad de vida del paciente.
Además, la extensa variedad de productos con conectores NRFit, abarcando todo lo necesario para técnicas de anestesia regional, unidos a la facilidad de adaptación, ya que la modificación no afecta a la funcionalidad ni sensaciones del material, convierte a este sistema en una opción perfecta para mejorar la seguridad del paciente sin añadir carga asistencial.
Casos de éxito
Son varios los países donde este sistema es una realidad, incluyendo el mandato de adopción para distintos procedimientos. En concreto, en España, centros como el Hospital Universitario Príncipe de Asturias en Alcalá de Henares (1) han implementado con éxito las conexiones NRFit desde hace más de dos años. ¿Los resultados?
- Adaptación inmediata por parte del personal sin necesidad de formación específica
- Desde su implementación, no se ha registrado ninguna incidencia de administración por vía equivocada
- La iniciativa no implicó un aumento significativo de gasto hospitalario, considerándose rentable al evitar el coste por errores
La tendencia global es clara: estandarizar y utilizar un conector específico para las conexiones neuraxiales.
Un simple clic puede marcar la diferencia entre la vida… y una tragedia evitable
Cambiar el conector no es solo un avance técnico, sino una elección que permite salvar vidas antes de que ocurra el error. En cada procedimiento neuraxial, en cada elección de material, es posible elegir y romper un ciclo de errores evitable.
Más allá del cambio tecnológico, es fundamental recordar que la prevención de errores es una estrategia multifactorial. Medidas como la doble verificación independiente de medicamentos y sus rutas de administración por parte de dos profesionales, el almacenamiento separado de medicamentos intravenosos y epidurales, y la formación continua del personal, siguen siendo cruciales para la seguridad del paciente.
Porque una conexión específica en el presente puede ahorrar graves complicaciones en el futuro. Implementar NRFit es apostar por la seguridad, por la confianza del paciente y por el compromiso con una medicina sin margen para la tragedia.
“Cambiar una conexión puede parecer un pequeño gesto… pero puede cambiarlo todo.”
¿Quieres saber más sobre este sistema? Descubre más información en los siguientes enlaces:
- NRFit caso 0: una serie de catastróficas desdichas que no se repetirá
- El futuro de la anestesia regional III. La norma ISO 80369-6 o NRFit y sus implicaciones
- 17 de septiembre, día mundial de la seguridad del paciente – Campus Vygon España
- Entrevista: la norma ISO 80369-6 o NRFit y sus implicaciones
Bibliografía
- Feito Sancho, J. (2023). Conexiones NRFit en anestesia regional: evitando errores de medicación. Revista Española de Anestesiología y Reanimación. https://doi.org/10.1016/j.redar.2023.11.007
- Bell D. (2007). Recurrent wrong-route drug error – a professional shame. Anaesthesia, 62(6), 541–545. https://doi.org/10.1111/j.1365-2044.2007.05130.x
- Epidural injections and infusions safety alert. (2007). NRLS | 0396 Epidural injections and infusions patient safety alert
- International Journal of Obstetric Anesthesia (2003) 12, 246–249 2003 Elsevier Science Ltd. All rights reserved. doi:10.1016/S0959-289X(03)00009-8
- Hew, C. M., Cyna, A. M., & Simmons, S. W. (2003). Avoiding inadvertent epidural injection of drugs intended for non-epidural use. Anaesthesia and intensive care, 31(1), 44–49. https://doi.org/10.1177/0310057X0303100108
- Eldor, J. (2019). To NRFit or not to NRFit? Journal of Health Science and Development. https://www.innovationinfo.org/articles/JHSD/JHSD-117.pdf
- Raw, R. (2018). 2018-Medication errors or drug errors in anesthesia. The journal of anesthesia.





0 comentarios