(Artículo revisado por el Dr. José Miguel Alonso)
El Síndrome de Distrés Respiratorio Agudo (SDRA) es una afección pulmonar grave frecuente en las Unidades de Cuidados Intensivos. Allí, la fluidoterapia se configura como una terapia clave en su tratamiento.
Sin embargo, las recomendaciones acerca de la selección y administración de fluidos no siempre son claras. Proporcionar un aporte de oxígeno adecuado y evitar un aumento inadvertido del edema pulmonar es un equilibrio casi imposible de alcanzar.
¿Qué debemos priorizar como profesionales sanitarios?
¿Qué considerar como “tratamiento óptimo de fluidos” en este tipo de pacientes
Una tasa de mortalidad de hasta el 80%
El SDRA es un síndrome heterogéneo caracterizado por una respuesta inflamatoria de los pulmones antes una agresión fisiopatológica aguda. Los pacientes que la padecen se caracterizan por una alteración de la permeabilidad endotelial y epitelial pulmonar con edema pulmonar asociado. Además, tal y como recogen en el artículo “Fluid administration and monitoring in ARDS: which management?”, el fallo circulatorio agudo es muy prevalente.
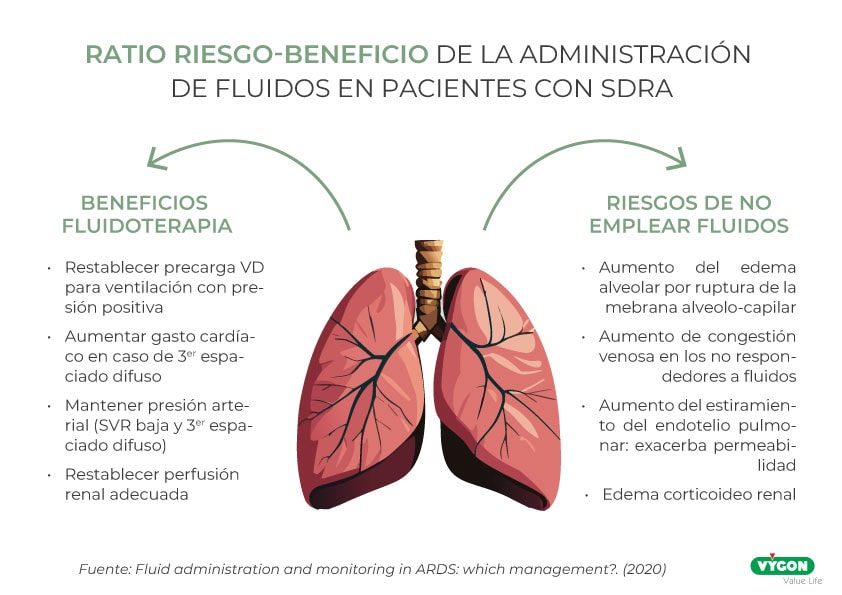
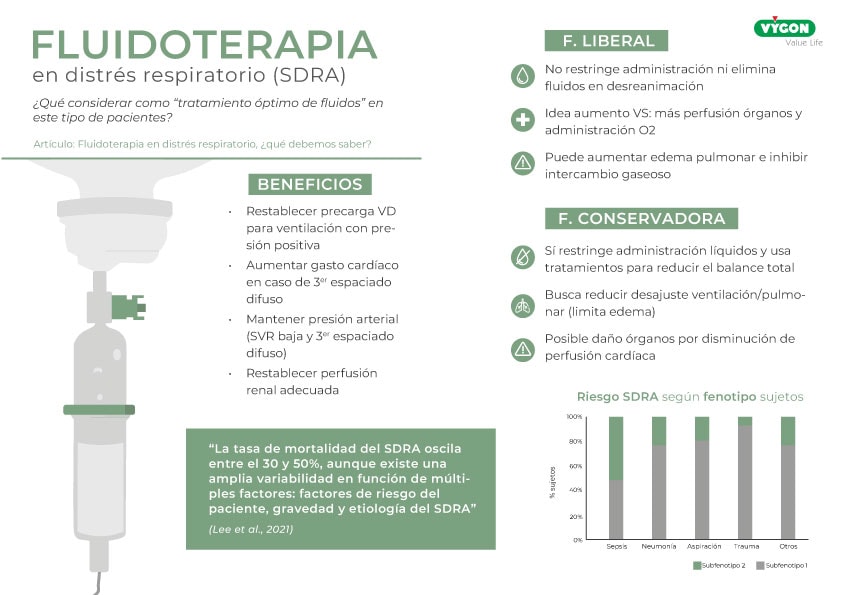
“La tasa de mortalidad del SDRA oscila entre el 30 y 50%, aunque existe una amplia variabilidad en función de múltiples factores: factores de riesgo del paciente, gravedad y etiología del SDRA”
(Lee et al., 2021)
La compleja heterogeneidad de esta enfermedad se une al desconocimiento de la gestión óptima de fluidos para esta tipología de pacientes, lo cual dificulta su tratamiento. Ante una tasa de mortalidad tan elevada, ¿qué puede hacer el profesional?
¿Estrategia de gestión de fluidos liberal o conservadora?
Las Guías de Práctica Clínica de la Sociedad Torácica Americana/Sociedad Europea de Medicina Intensiva/Sociedad de Medicina de Cuidados Críticos (ATS/ESICM/SCCM) no hacen ninguna recomendación específica para el manejo de fluidos en pacientes con SDRA. Ello se une a que la propia práctica clínica varía ampliamente.
Existen dos tipos principales de gestión de fluidos:
Gestión liberal de fluidos
- No restringe administración de fluidos durante la fase de reanimación
- No intenta activamente eliminar fluidos durante la fase de desreanimación
- Se apoya en la idea de que puede aumentar volumen sistólico, mejorando perfusión de órganos y administración de oxígeno
- Los datos observacionales demostraron asociación estrategia liberal con peores resultados clínicos en SDRA
- En la década de los 90 se observó que una gestión liberal de la fluidoterapia empeoró la hipoxemia refractaria en pacientes con SDRA
- Puede aumentar edema pulmonar e inhibir intercambio gaseoso
Gestión conservadora de fluidos
- Restringe la administración de líquidos durante la fase de reanimación
- Emplea tratamientos para reducir balance total de líquidos corporales en fase de desreanimación
- Busca reducir el desajuste de ventilación/perfusión pulmonar, limitando así el edema pulmonar
- Implica riesgo y daño en órganos por disminución de perfusión cardiaca
- Mejores resultados clínicos, pero ensayos prospectivos aleatorizados/controlados no demuestran beneficios en mortalidad
¿Qué manejo de fluidos escoger?
Si bien ambas opciones tienen beneficios y riesgos asociados, sí es cierto que los estudios han demostrado que el manejo liberal de líquidos puede resultar más perjudicial: aumento de edema pulmonar, prolongación de días de ventilación mecánica, mayores estancias en UCIs y hospital.
Por otra parte, un tratamiento más conservador se relaciona con mejores resultados: menor estancia en UCIs y días de ventilación mecánica. Prevenir la sobrecarga de líquidos puede mejorar los resultados, tal y como sugieren una serie de estudios (Conservative fluid management or deresuscitation for patients with sepsis or acute respiratory distress síndrome following the resuscitation pase of critical illnes: a system review and meta-analysis), aunque no existe aún ningún ensayo prospectivo aleatorizado y controlado que demuestre los beneficios en cuanto a la mortalidad.
6 RIESGOS ASOCIADOS A LA SOBRECARGA DE FLUIDOS Y CÓMO EVITARLOS
Otros estudios, como el “Scandinavian clinical practice guideline on fluid and drug therapy un adults with acute respiratoru disstress syndrome”, han evaluado diferentes intervenciones para SDRA y coinciden en la misma recomendación:
“Restringir el volumen de líquidos, en lugar de una estrategia liberal en adultos con SDRA sí es una recomendación, débil y con evidencia de calidad moderada”
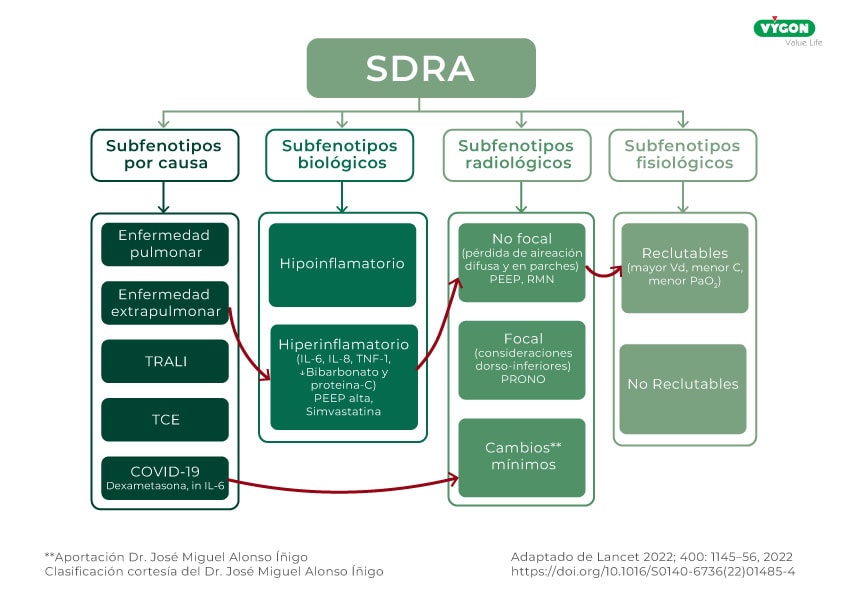
La gran heterogeneidad del SDRA dificulta el tratamiento de fluidoterapia, dado que la existencia de distintos fenotipos con distintas reacciones a los líquidos, pone en la mesa la necesidad de reconocer y adaptar el tratamiento con terapias específicas para cada paciente.
Pero… ¿a qué tipo de respuestas diferenciales en los fenotipos estamos haciendo referencia?
FENOTIPOS E INDIVIDUALIZACIÓN DEL TRATAMIENTO de fluidoterapia
Tal y como se ha expuesto, existen distintos fenotipos de SDRA que responden de forma diferente a la fluidoterapia. Por ejemplo, clasificar o catalogar el SDRA en hipoinflamatorio o hiperinflamatorio, puede resultar útil a la hora de valorar la respuesta a fluidos y su relación con la morbilidad. Afinar sus tipos y respuestas es clave para guiar las estrategias.
Nos referimos a «fenotipo» como las características observables de un organismo, describiendo en este contexto subtipos de enfermedades basados en características clínicas y biológicas observables. Dentro de estos, el subfenotipo es una subdivisión, con un conjunto específico de características clínicas y biomarcadores.
A modo de ejemplo práctico, en el estudio “Acute Respiratory Distress Syndrome Subphenotypes Respond Differently to Randomized Fluid Management Strategy”, explican la distinta respuesta y efectos de la fluidoterapia en 2 subfenotipos. El factor de riesgo según el tratamiento y el subfenotipo fue el siguiente:
- Subfenotipo 1 + estrategia conservadora: 26%
- Subfenotipo 1 + estrategia liberal: 18%
- Subfenotipo 2 + estrategia conservadora: 40%
- Subfenotipo 2 + estrategia liberal: 50%
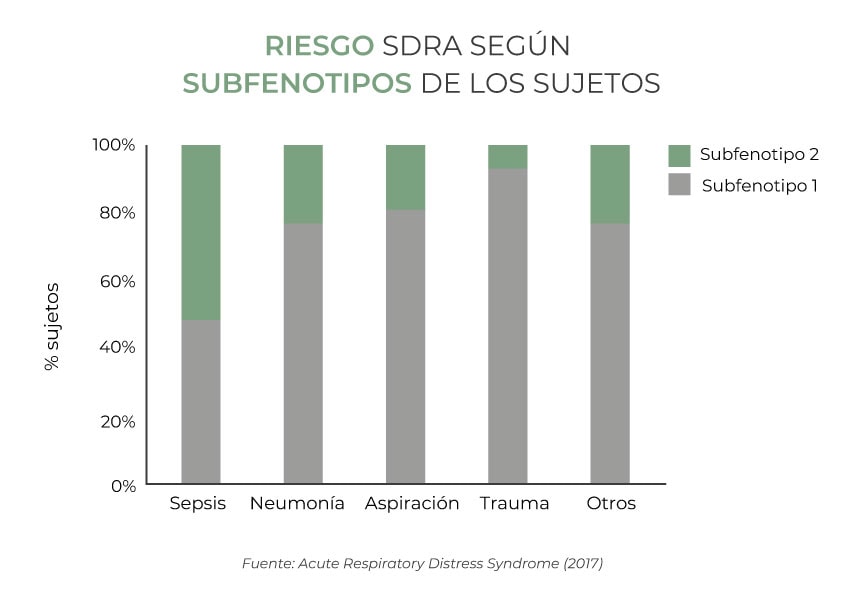
Ello demuestra, mediante el análisis de datos clínicos y biomarcadores plasmáticos, las diferencias en estas divisiones según sus marcadores inflamatorios, la necesidad de vasopresores o la respuesta a la fluidoterapia.
FLUIDOTERAPIA GUIADA POR OBJETIVOS: REDUCIR EL RIESGO DE SDRA
A día de hoy, el SDRA no deja de ser un síndrome caracterizado por su gran heterogeneidad.
Dado que se asocia frecuentemente al shock, la fluidoterapia se configura como un elemento clave para restablecer una perfusión adecuada de los órganos, evitando al mismo tiempo el edema tisular difuso y el balance positivo de fluidos.
Este tratamiento inicial debe ser guiado por una estrecha monitorización hemodinámica para predecir la FR y evitar una congestión venosa indebida. Una vez que el paciente hemodinámicamente estable, es necesario un manejo posterior basado en el manejo y eliminación del exceso de fluidos. De esta forma será posible normalizar el equilibrio acumulado y facilitar la retirada del ventilador.
La terapia guiada por objetivos (GDT), facilita un suministro óptimo de oxígeno a los tejidos. Para ello se basa en la monitorización de parámetros hemodinámicos que guiar la administración de fluidos, intrópicos y posibles transfusiones de sangre.
¿PUEDE LA GDT REDUCIR LAS COMPLICACIONES ASOCIADAS A LA CIRUGÍA DE ALTO RIESGO?
Gracias a ello es posible restringir los líquidos durante el perioperatorio, lo cual es clave para un pronóstico favorable en pacientes con SDRA. Realizar una monitorización hemodinámica adecuada, seleccionar una fluidoterapia conservadora e identificar los subfenotipos en SDRA conduce a terapias más específicas y mejores resultados.
¿Quieres seguir aprendiendo de fluidoterapia y monitorización?
A lo largo de la carrera profesional de un sanitario, puede encontrarse con perfiles hemodinámicos muy distintos, enfrentándose a retos desafiantes, algunos relacionados con la monitorización hemodinámica. Esta formación podría interesarte:

Bibliografía
Claesson, J. et al. (2016). Scandinavian clinical practice guideline on fluid and drug therapy in adults with acute respiratory distress syndrome. Acta anaesthesiologica Scandinavica, 60(6), 697–709. https://doi.org/10.1111/aas.12713
Famous, K.R. (2017). Acute Respiratory Distress Syndrome Subphenotypes Respond Differently to Randomized Fluid Management Strategy. American journal of respiratory and critical care medicine, 195(3), 331–338. https://doi.org/10.1164/rccm.201603-0645OC
Lee, J. et al. (2021). Fluid Therapy and Acute Respiratory Distress Syndrome. Critical care clinics, 37(4), 867–875. https://doi.org/10.1016/j.ccc.2021.05.012
Silversides, J.A. (2017). Conservative fluid management or deresuscitation for patients with sepsis or acute respiratory distress syndrome following the resuscitation phase of critical illness: a systematic review and meta-analysis. Intensive care medicine, 43(2), 155–170. https://doi.org/10.1007/s00134-016-4573-3
Thompson, B.T. (2017). Acute Respiratory Distress Syndrome. The New England journal of medicine, 377(6), 562–572. https://doi.org/10.1056/NEJMra1608077
Vignon, P. (2020). Fluid administration and monitoring in ARDS: which management?. Intensive care medicine, 46(12), 2252–2264. https://doi.org/10.1007/s00134-020-06310-0
Wiedermann, C.J. (2020). Phases of fluid management and the roles of human albumin solution in perioperative and critically ill patients. Current medical research and opinion, 36(12), 1961–1973. https://doi.org/10.1080/03007995.2020.1840970






Excelente trabajo y gracias por su difusión, el aporte al aprendizaje es detallado y sus graficos muy didácticos