Cuando debemos intubar a un paciente en el departamento de emergencias, no podemos evaluarlo según la conocida escala “Mallampati”, sino que debemos apoyarnos en nuestros conocimientos y experiencia previa.
Esta situación es particularmente delicada en el caso de los pacientes pediátricos y neonatales, un grupo especialmente vulnerable.
¿Cómo podemos intubar a este tipo de pacientes?
¿Qué particularidades debemos tener en cuenta?
El Doctor Ignacio Garrote no habla de los laringoespasmos en niños y neonatos y cómo podemos hacerles frente.
¿Cómo actuar en una situación de emergencia?
Enfrentarse a una situación crítica como profesional sanitario, implica conocer y seleccionar soluciones rápidas, que sean además seguras y sencillas. La intubación traqueal es un procedimiento común en pacientes críticos y, a pesar de que su ocurrencia es frecuente, continúa siendo un procedimiento de riesgo.
En el proceso de colocación del tubo endotraqueal para asegurar la vía respiratoria, pueden disminuir los niveles de oxígeno en sangre, al verse comprometido éste. El laringoespasmo, una contracción involuntaria de los músculos de la laringe, es una posible respuesta del cuerpo a la presencia del tubo endotraqueal, dificultando su colocación en la tráquea.
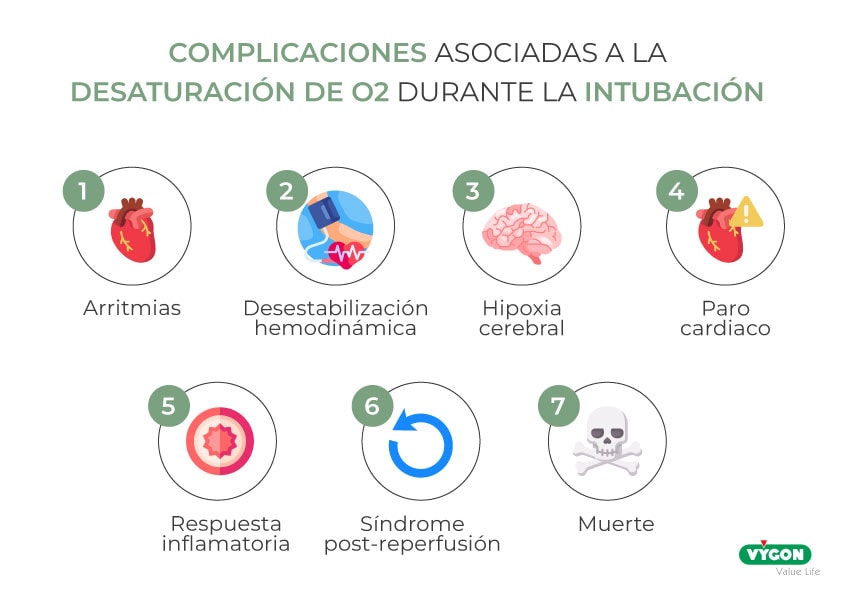
En especial, si nos encontramos ante el manejo de una vía aérea difícil, debemos saber cómo actuar de ocurrir un laringoespasmo. Ello es imprescindible para evitar las complicaciones asociadas a la desaturación de oxígeno durante la intubación:
- Arritmias
- Desestabilización hemodinámica
- Hipoxia cerebral
- Parada cardiaca
- Respuesta inflamatoria
- Síndrome post-reperfusión
- Muerte
Laringoespasmo en el paciente neonatal: más común de lo que crees
¿Qué debemos saber del laringoespasmo?
El laringoespasmo es una exageración de un reflejo protector, el cual impide la aspiración de objetos en las vías aéreas posteriores. Esto puede suceder, por ejemplo, en la deglución.
Como resultado, se produce un cierre total o parcial de la glotis. Ello, por consiguiente, provocan una obstrucción parcial o total del flujo de aire a la tráquea y pulmones, generando una hipoxia.
Si bien es cierto que a menudo la propia hipoxia rompe el laringoespasmo, si este reflejo protector continua puede derivar en:
- Edema pulmonar
- Disritmias cardiacas
- Paro cardiaco
- Muerte
Preoxigenación antes de la secuencia rápida de intubación en urgencias y emergencias
¿Por qué es una complicación común en neonatos?
Existen una serie de características anatómicas y fisiológicas que hacen a niños y bebés más propensos a sufrir laringoespasmos en la intubación; el menor tamaño de las vías respiratorias y mayor grado de susceptibilidad y sensibilidad son dos de ellos.
En aquellos casos en los que el paciente neonatal requiere de intubación y ventilación mecánica y no se encuentra relajado, debemos saber cómo optimizar dicha ventilación antes de lograr el acceso vascular.
¿Cómo puede ayudarnos la bujía con nuestro paciente?
Una bujía tiene como objetivo facilitar la intubación del paciente. Además hay algunas que permiten insuflar oxígeno a su través, disminuyendo el riesgo de hipoxia pero pudiendo producir hiperinsuflación pulmonar, sobre todo en el caso de laringoespasmo.
Una bujía “ideal” debería permitir la oxigenación del paciente durante la intubación a la vez que evite este riesgo, permitiendo la descompresión pulmonar.

¿Cómo usar la bujía para facilitar la intubación?
La bujía o introductor es un dispositivo de uso simple, el cual es insertado en la glotis durante laringoscopia directa para facilitar la inserción del tubo en la tráquea.
El empleo de este dispositivo se recomienda tanto como herramienta de rescate en emergencias como para el primer intento de intubación, debido a su elevada tasa de éxito.
En este vídeo encontrarás información práctica y visual del uso de la bujía y las particularidades en el paciente pediátrico y neonatal:
Si quieres seguir aprendiendo sobre el manejo avanzado de la vía aérea con facilitadores, no puedes perderte nuestra formación online con el Dr. Ignacio Garrote:
Preoxigenación antes de la secuencia rápida de intubación en urgencias y emergencias
Bibliografía
Cabrini, L., Pallanch, O., Pieri, M., & Zangrillo, A. (2019). Preoxygenation for tracheal intubation in critically ill patients: one technique does not fit all. Journal of thoracic disease, 11(Suppl 9), S1299–S1303. https://doi.org/10.21037/jtd.2019.04.67
von Hellmann, R., Fuhr, N., Ward A Maia, I., Gerberi, D., Pedrollo, D., Bellolio, F., & Oliveira J E Silva, L. (2023). Effect of Bougie Use on First-Attempt Success in Tracheal Intubations: A Systematic Review and Meta-Analysis. Annals of emergency medicine, S0196-0644(23)01141-1. Advance online publication. https://doi.org/10.1016/j.annemergmed.2023.08.484






temas de mucho interes