Una buena oxigenación es esencial para un funcionamiento adecuado de los órganos vitales, tales como el cerebro o el corazón. La oxigenoterapia automatizada se ha convertido en una solución efectiva para mejorar la oxigenación en pacientes con enfermedades respiratorias, contribuyendo a una mejor recuperación.
No obstante, su dosificación terapéutica no es tan estricta coma la de otros tratamientos, lo cual plantea ciertos riesgos potenciales en la salud de los pacientes.
¿Qué problemas existen?
La sobrecarga de oxígeno es uno de los riesgos más habituales en la oxigenoterapia manual, aunque la insuficiencia de éste es igualmente peligrosa.
Diversos estudios – tal como “New perspectives in oxygen terapy titration: is automatic titration the future?” – alertan del uso de flujos más altos durante más tiempo del necesario. Derivados de la percepción de “terapia salvavidas con pocos efectos secundarios” por parte del clínico, el uso liberal del medicamento resulta en efectos nocivos fácilmente evitables.
Un uso excesivo de oxígeno no solo no mejora el pronóstico de los enfermos críticos, sino que la hiperoxia se asocia a una mayor mortalidad de estos pacientes.
Los riesgos más frecuentes derivados de una mala oxigenación son los siguientes:
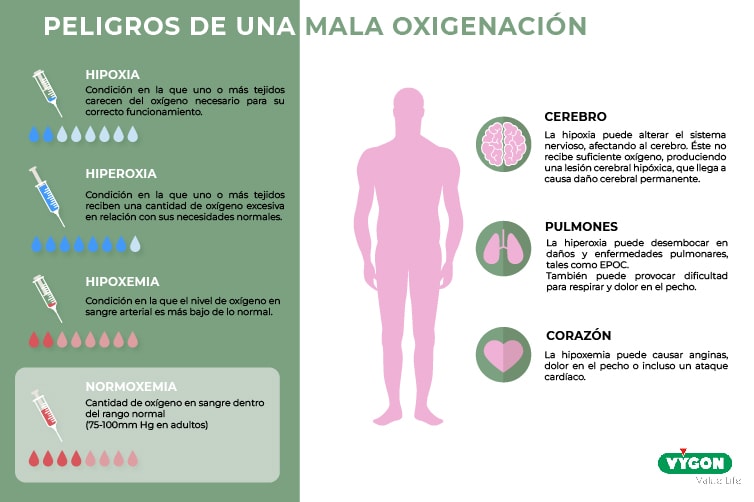
RIESGOs comunes de una mala oxigenación
- Hipoxia: condición en la que uno o más tejidos carecen del oxígeno necesario para realizar un correcto funcionamiento.
- Hiperoxia: condición en la que uno o más tejidos reciben una cantidad de oxígeno excesiva en relación a sus necesidades normales.
- Hipoxemia: condición en la que el nivel de oxígeno en sangre arterial es más bajo de lo normal. Nos referimos a normoxemia cuando la cantidad de oxígeno en sangre se encuentra en un rango normal, el cual es de 25-100mm Hg en adultos.
Las condiciones mencionadas tienen distintas consecuencias en el cuerpo humano:
¿A qué partes del cuerpo afectan?
- Cerebro: la hipoxia puede alterar el sistema nervioso, afectando al cerebro. Éste no recibe oxígeno suficiente para realizar sus funciones normales, por lo que puede producirse una lesión cerebral hipóxica. A su vez, dicha lesión llega a causar daño cerebral permanente.
- Pulmones: la hiperoxia puede desembocar en daños y enfermedades, tales como la enfermedad pulmonar obstructiva crónica (EPOC). Además, también puede provocar dificultades a la hora de respirar y producir dolor en el pecho.
- Corazón: la hipoxia puede causar anginas, dolor en pecho e incluso un ataque cardíaco.
Tanto la oxigenoterapia manual como aquella realizada de forma automática sin adaptarse a las necesidades del individuo puede resultar tóxica e incluso mortal. Por ello, la terapia de oxigenación automatizada debe asegurar que el paciente recibe en todo momento una cantidad de oxígeno que asegure unos niveles correctos de saturación de oxígeno en sangre. En este proceso, el flujo de oxígeno se adapta y modifica de forma continua al individuo en cuestión.
Dispositivos de oxigenoterapia automatizada
Las investigaciones realizadas en la última década apuntan a que estos dispositivos portátiles puedes emplearse también en pacientes menos severos en diversas áreas del hospital, así como ampliar su uso fuera de éste. El equipamiento de algunos dispositivos de oxigenoterapia optimizada permite regular en flujo y que, en caso de pérdida de señal, se mantenga el flujo previo como mecanismo de seguridad.
El empleo de la inteligencia artificial optimiza el tratamiento al monitorizar la saturación de oxígeno y el flujo de este ajustado en todo momento. Además, se trata de un sistema versátil, que puede ser empleado en diversidad de dispositivos: cánulas nasales, mascarillas, sistemas de alto flujo… Ello, unido a la capacidad de mostrar tanto datos como alertas en tiempo real, se traduce en una respuesta rápida y efectiva a los cambios en la condición del paciente.
Diversos estudios avalan la eficacia de dispositivos de oxigenoterapia optimizada, demostrando la eficacia del dispositivo en cuanto a la mejora en la oxigenación de pacientes con EPOC (exacerbación de enfermedad pulmonar obstructiva crónica) o la reducción del tiempo de hospitalización en un 32%.
Es imprescindible la formación especializada y continuada por parte de los profesionales sanitarios para adaptarse a cambios tecnológicos como los dispositivos de oxigenoterapia automatizada. Solo con ella se podrá asegurar mejoras en el tratamiento de los pacientes y una reducción significativa de los riesgos.
Bibliografía
- Douglas, M. E., et al. (1976). Change in pulmonary venous admixture with varying inspired oxygen. Anesthesia and analgesia, 55(5), 688–695. https://doi.org/10.1213/00000539-197609000-00016
- Lellouche et al. (2016). Automated oxygen titration and weaning with FreeO2 in respiratory failure patients: a pilot randomized trial. Intensive Care Medicine, 42(2), 169-178 https://doi.org/10.2147/copd.s112820
- Mayoralas-Alises, S. et al. (2019). New Perspectives in Oxygen Therapy Titration: Is Automatic Titration the Future?, Archivos de bronconeumologia, 55(6), 319–327 https://doi.org/10.1016/j.arbres.2018.09.006
- Valencia Gallardo, J. M. et al. (2022). Oxigenoterapia. Consideraciones sobre su uso en el enfermo agudo. Archivos de bronconeumologia, 58(1), 102–103. https://doi.org/10.1016/j.arbres.2021.03.019





0 comentarios
Trackbacks/Pingbacks