La Semana de la Lactancia 2023 se enfocará en la importancia de crear conciencia sobre la lactancia materna, así como en promover un ambiente empático y de apoyo para las madres. A través de esta atención especializada, se aspira a fortalecer el vínculo materno-infantil y a proporcionar el mejor comienzo posible para estos pequeños en su camino hacia una vida saludable.
En este artículo vamos a centrarnos en dos modelos de progresión a la alimentación oral.

PROGRESIÓN A LA ALIMENTACIÓN ORAL
La progresión hacia la alimentación oral completa es variable y está influenciada por el enfoque de transición que cada unidad adopta y las particularidades de cada recién nacido.
Las investigaciones que han analizado las prácticas más comunes en las unidades neonatales han descubierto que más del 50% carecen de una política o guía específica sobre el momento adecuado para iniciar la alimentación oral.
Entre las diversas formas de realizar esta transición, podemos identificar dos enfoques principales.
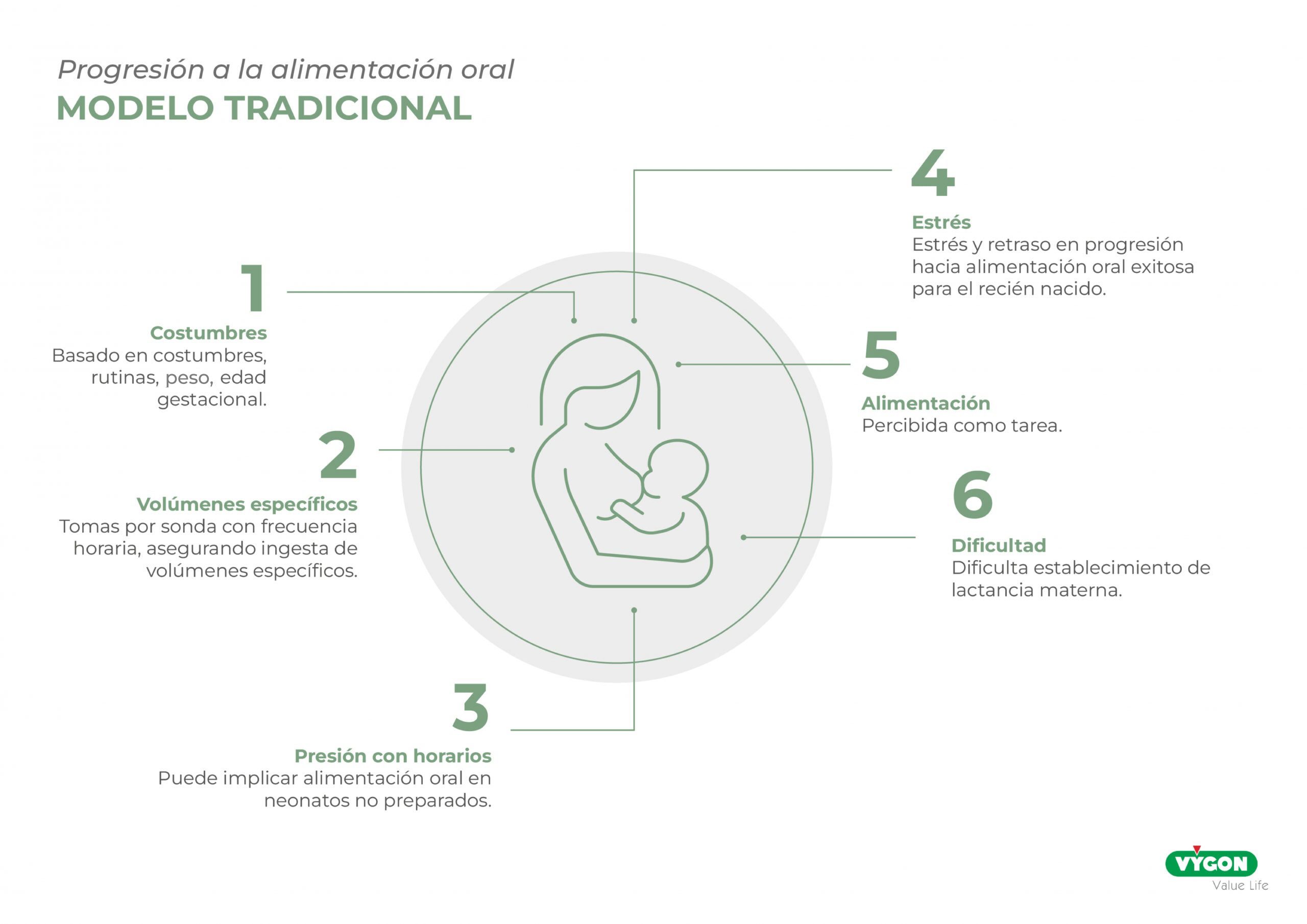
MODELO TRADICIONAL
El enfoque actual de alimentación neonatal se basa en costumbres, rutinas hospitalarias, peso y edad gestacional. Se suministra alimentación por sonda con frecuencia horaria y volúmenes específicos para asegurar la ingesta deseada.
Sin embargo, este enfoque puede generar estrés y retrasar la alimentación oral exitosa. Además, dificulta el establecimiento de la lactancia materna.
Es importante replantear este enfoque y adoptar prácticas más respetuosas con el desarrollo individual del bebé, permitiendo que establezcan el ritmo adecuado para la alimentación oral, lo que podría favorecer un inicio saludable y un crecimiento óptimo.
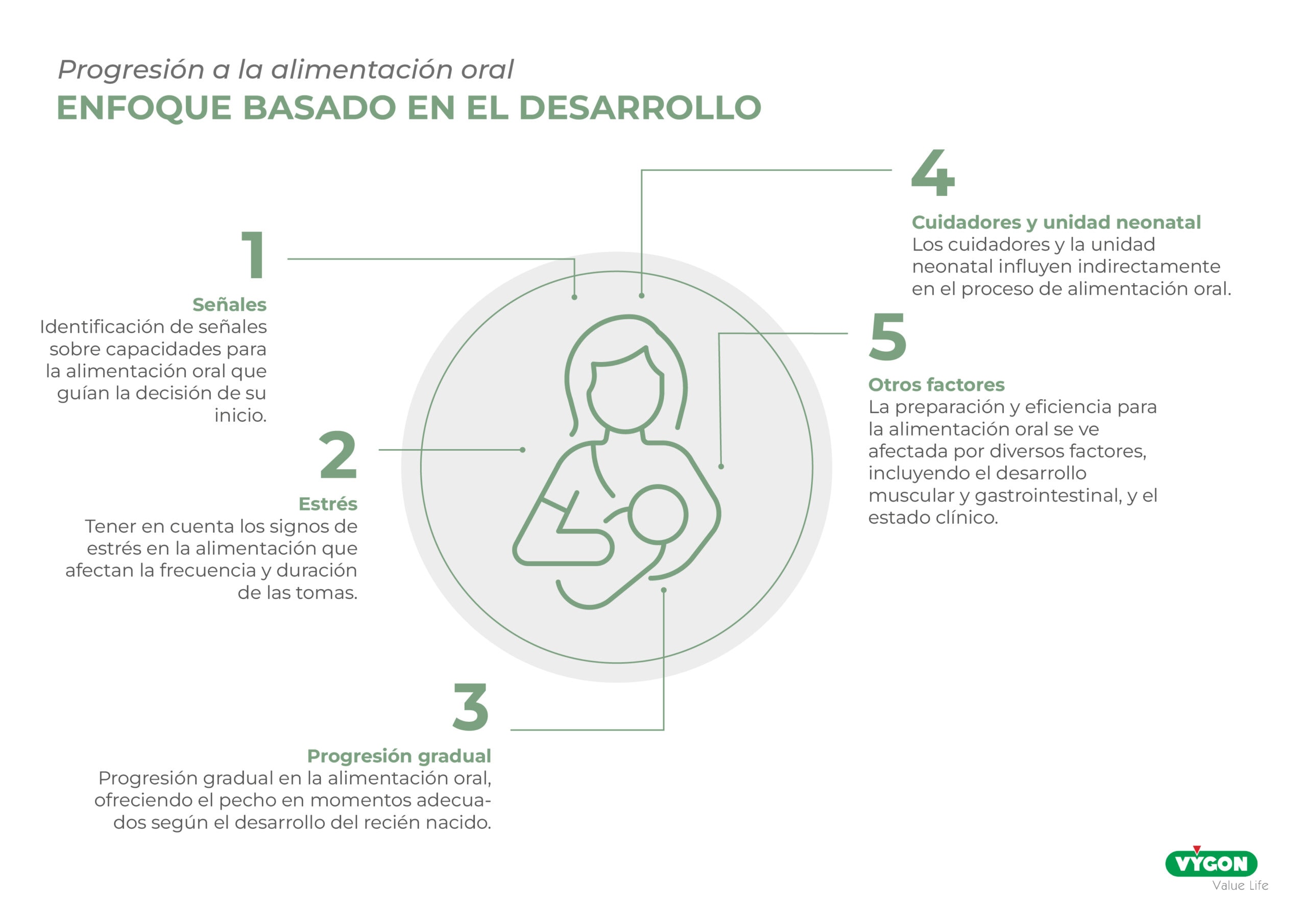
MODELO BASADO EN EL DESARROLLO
En el proceso de alimentación neonatal, es crucial identificar señales que indiquen las capacidades del bebé para iniciar la alimentación oral de manera adecuada. Observar y reconocer estas señales puede guiar la toma de decisiones sobre el momento adecuado para comenzar este proceso.
Uno de los aspectos importantes a considerar es la aparición de signos de estrés durante la alimentación. Estos indicadores pueden incluir comportamientos como la interrupción frecuente de la succión, muestras de incomodidad o agitación, y la aparición de reflejos de arcada o vómito. Estos signos de estrés son fundamentales para determinar la frecuencia y la duración de las tomas, evitando sobrecargar al bebé y asegurando una alimentación más cómoda y segura.
Además, la progresión hacia la alimentación oral debe llevarse a cabo de manera gradual y respetuosa con el ritmo del bebé. Se ofrece el pecho o la alimentación adecuada siempre que el recién nacido se encuentre alerta y cómodo durante el proceso. Esto implica estar atentos a las señales que el bebé muestra para indicar su disposición y capacidad para alimentarse, de acuerdo con su desarrollo y etapa de madurez.
En conclusión, reconocer las señales sobre las capacidades del bebé para la alimentación oral es esencial para tomar decisiones informadas sobre cuándo iniciar este proceso. Respetar el ritmo y las necesidades individuales del recién nacido, evitando situaciones de estrés durante la alimentación, contribuirá a una transición más fluida hacia la alimentación oral y sentará las bases para un desarrollo óptimo y una experiencia positiva para el bebé y sus cuidadores.
Otros factores que pueden influir en el desarrollo de las capacidades de alimentación oral
La preparación y la eficiencia para la alimentación oral es un proceso complejo que no sólo se ve afectado por la edad gestacional, peso…
Sino también por otros factores :
- Desarrollo del tono muscular.
- Estabilidad fisiológica.
- Madurez gastrointestinal y madurez del neurodesarrollo.
- Estado clínico y factores asociados.
- Todo ello indirectamente influenciado por los cuidadores , la unidad neonatal…
¿Te interesa esta información? También puede interesarte nuestro próximo curso: 2º edición curso pendiente de acreditación – Canalización Ecoguiada de accesos venosos centrales en neonatología. Este curso tiene como objetivo capacitar a los profesionales relacionados con el cuidado del paciente neonatal en el manejo del ecógrafo y técnica de canalización ecoguiada en accesos centrales tanto de inserción central como periférica.
BIBLIOGRAFÍA
- American Academy of Pediatrics Committee on Fetus and Newborn. Hospital discharge of the high-risk neonate. Pediatrics. 2008;122:1119-26.
- Eichenwald E, Blackwell J, Lloyd J, et al. Inter-neonatal intensive care unit variation in discharge timing: influence of apnea and feeding management. Pediatrics. 2001;108: 928, http://dx.doi.org/10.1542/peds.108.4.928.
- Blackwell M, Eichenwald E, McAlmon K, et al. Interneonatal intensive care unit variation in growth rates and feeding practices in healthy moderately premature infants.J Perinatol. 2005;25:478-85.
- Ludwig S, Waitzman K. Changing feedings documentation to reflect infant-drivenfeeding practice. Newborn Infant Nurs Rev. 2007;7:156-60.
- McCormick F, Tosh K, McGuire W. Ad libitum or demand/semidemand feeding versus scheduled interval feeding for preterm infants (Review). Cochrane Libr. 2010, http://dx.doi.org/10.1002/14651858.CD005255.pub3. [www.thecochrainelibrary.com].
- McCain G, Gartside P, Greenberg J, et al. A feeding protocol for healthy preterm infants that shortens time to oral feeding. J Pediatr. 2001;139:374-9, http://dx.doi.org/10.1067/mpd.2001.117077.
- Kirk A, Alder S, King J. Cue-based oral feeding clinical pathway results in earlier attainment of full oral feeding in preterm infants. J Perinatol. 2007;27:572-8.
- Waitzman K, Ludwig S, Nelson C. Contributing to Content Validity of the Infant-Driven Feeding Scales© through Delphi surveys. Newborn & Infant Nursing Reviews [serial online]. September 2014;14(3):88-91. Available from: CINAHL Complete, Ipswich, MA. Accessed May 13, 2015.
- Pineda R. Direct breast-feeding in the neonatal intensive care unit: is it important? J Perinatol. 2011;31:540-5.
- Huppi P, Schuknecht B, Boesch C, et al. Structural and neurobehavioral delay inpostnatal brain development of preterm infants. Pediatr Res. 1996;39:895-901.
- Mouradian L, Als H, Coster W. Neurobehavioral functioning of healthy preterm infants of varying gestational ages. J Dev Behav Pediatr. 2000;21:408-16.
- Simpson C, Schanler R, Lau C. Early introduction of oral feeding in preterm infants. Pediatrics. 2002;110:517-22






Podrían hablar sobre la alimentación que debe tener la madre cuando está lactando por favor
La mejor alimentación la leche materna