El riesgo biológico, es decir, a exposición de sangre y otros fluidos corporales humanos potencialmente contaminados, sigue siendo el mayor y más frecuente riesgo laboral evitable al que se ve sometido el profesional sanitario.
¿Qué opciones existen para minimizarlo?
¿Es posible erradicarlo con una sola medida?
UN RIESGO UNIVERSAL Y DEMASIADO FRECUENTE
La exposición a sangre y fluidos biológicos es uno de los mayores factores de riesgo en profesionales sanitarios para la transmisión de enfermedades como la hepatitis B (entre 6-30% daños por punción), la hepatitis C (1,8% casos) o el VIH (0,3%).
La elevada frecuencia con la que ocurre estas infecciones graves e incluso mortales, unido a su potencial gravedad, hacen que constituya un grave problema de salud laboral.
Algunos estudios apuntan a que se producen 1.200.000 pinchazos accidentales en Europa. Se estima que solo en España, la media de casos anuales en 2015 era de 5.379; aunque otros estudios apuntan a que las cifras podrían ser mucho mayores, teniendo en cuenta que solo en la comunidad de Madrid, entre 2007 y 2011 se registró una media anual de 2.266 accidentes cutáneos; o que, en la Comunidad Valenciana, entre 2020 y 2022 se registraron una media de 1.643 accidentes biológicos. De hecho, el informe REBA de 2022 calcula una tasa de 2,21 accidentes biológicos declarados por cada 100 trabajadores.
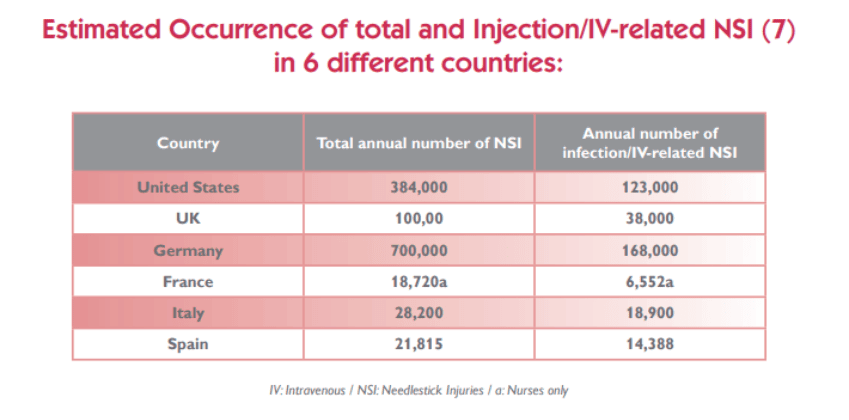
Pero eso no es todo, diferentes estudios realizan una estimación todavía más impactante: el 99% de residentes de especialidades quirúrgicas habrá sufrido al menos, 1 accidente biológico antes de terminar su residencia.
ANALIZANDO EL RIESGO BIOLÓGICO
La infección puede darse mediante diferentes vías: en forma de inoculación percutánea, en contacto con mucosas, con piel dañada o no intacta. Según factores como el patógeno implicado o la cantidad de virus en sangre, el riesgo de infección será menor o mayor.
Debe tenerse en cuenta la peligrosidad de los agentes infecciosos, los materiales potencialmente infecciosos, así como las actividades que pueden exponer al profesional al agente infeccioso, la probabilidad de infección y las consecuencias.
El informe del REBA estima que una antigüedad menor a 4 años (73,3%), trabajar en ámbito hospitalario o el personal de enfermería (55,05%), implica una mayor probabilidad de riesgo de accidente biológico.
Además, las exposiciones percutáneas son las más frecuentes, con un 89,58% de los casos. Es decir, las lesiones producidas por agujas y otros elementos cortopunzantes, ocupan la mayoría de los incidentes de este tipo.
Ante unas cifras como estas… ¿qué podemos hacer para evitarlo?
MEDIDAS DE PREVENCIÓN
En España existen diferentes legislaciones implicadas en la prevención del riesgo biológico (Directiva 2010/32/UE, Ley 31/1995, Real Decreto 39/1997…) y establecen 2 líneas de trabajo en cuanto a implantar acciones preventivas.
Por una parte, aumentar la formación e información del trabajador, y por otra, mejorar las condiciones técnicas e instrumentales para realizar el trabajo. Es importante recalcar que, tal y como indica la Guía de actuación ante exposición ocupacional a agentes biológicos de transmisión sanguínea:
“Existe un mayor riesgo cuando el instrumental procede directamente de la vena o arteria.”
Esta indicación se refuerza en el caso del VIH, donde el riesgo es máximo cuando la exposición incluye un contacto amplio con sangre por corte o punción profunda con aguja contaminada, que previamente estaba en vena o arteria del paciente con infección (Nivel evidencia III).
A la hora de prevenir las infecciones, podemos separarlas en 2 fases:
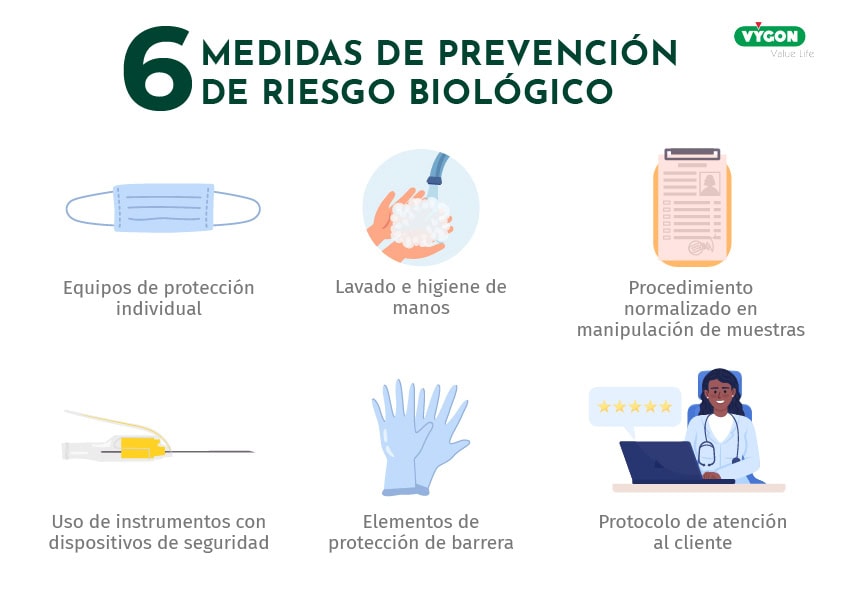
La denominada “prevención primaria”, constituye la medida más efectiva para prevenir infecciones. Las medidas incluyen:
- Utilización de equipos de protección individual
- Lavado e higiene de manos
- Procedimiento normalizado en manipulación de muestras
- Uso de instrumentos con dispositivos de seguridad
- Elementos de protección de barrera
- Protocolo de atención al cliente
También existe una “prevención secundaria”, que busca evitar la seroconversión. Es indispensable que todos los centros sanitarios dispongan de protocolos escritos de actuación en caso de exposición de riesgo o disponer de profesionales encargados de la atención urgente.
LA IMPORTANCIA DE LOS MECANISMOS DE SEGURIDAD
Tal y como se indica dentro de la prevención primaria, contar con instrumentos que contengan dispositivos de seguridad es una de las medidas más efectivas para evitar y prevenir infecciones. Es decir, mecanismos cuyo diseño cuente con un sistema de seguridad diseñado para minimizar accidentes de riesgo biológico.
De hecho, se estima que implantar material de bioseguridad reduciría cerca de un 85% la exposición al VIH y hepatitis por pinchazo accidental.
Las guías de actuación de la ANMTAS, explican que “el medio más efectivo para prevenir la transmisión de patógenos de la sangre es evitar los pinchazos con agujas, el accidente más frecuente, utilizando instrumentos con dispositivos de seguridad y mediante la formación del personal en el uso de prácticas seguras para el manejo de las agujas y otros elementos cortopunzantes.”
Esta indicación sigue la entrada en vigor de la Ley Directiva 2010/32/UE del consejo y la ley estadounidense sobre la obligatoriedad de usar dispositivos de seguridad en centros sanitarios, recordando que en la mayoría de los casos existen medidas que eviten el corte o pinchazo.
Actualmente, existen en el mercado diferentes alternativas que permiten evitar heridas, exposición a sangre y así, el riesgo de infección. Por ejemplo, el sistema BLS (blood less system), que permite reducir el derrame y exposición a sangre.
El estudio REBA indica que, a pesar de la obligatoriedad del uso de material de bioseguridad, más del 50% de accidentes percutáneos se producen con material convencional. Los datos reflejan también, que, en un elevado porcentaje de casos, existe en el mercado una alternativa de material de bioseguridad equivalente.
Por último, es importante recalcar que muchas de estas alternativas seguras no modifican la técnica del facultativo, sino que se tratan de sistemas que se activan automáticamente o cuyo diseño permite una mejor visualización y control de la técnica.
Si existe un mecanismo más seguro y de fácil implementación… ¿Por qué no utilizarlo? ¿Por qué no elegir dispositivos que disminuyan el riesgo de infección biológica?
OBJETIVO: 0 RIESGO
Si bien es cierto que son diversas las formas de exponerse a una infección, también son muchas las medidas y acciones que podemos realizar en nuestro día a día para evitarlas. Porque la protección del profesional sanitario también es clave para cuidar al paciente.
BIBLIOGRAFÍA
Rojo-Molinero, E., Alados, J. C., de la Pedrosa, E. G., Leiva, J., & Pérez, J. L. (2015). Seguridad en el laboratorio de Microbiología Clínica [Safety in the Microbiology laboratory]. Enfermedades infecciosas y microbiologia clinica, 33(6), 404–410. https://doi.org/10.1016/j.eimc.2014.06.014
Miranda Gómez, Ignacio, Castells-Ayuso, Paula, Cadeddu-Martín, Patrick, & Miranda, Francisco J. (2024). Factores de riesgo de accidente biológico en el personal sanitario. Una revisión sistemática. Revista de la Asociación Española de Especialistas en Medicina del Trabajo, 33(3), 342-355. Epub 18 de noviembre de 2024. Recuperado en 02 de octubre de 2025, de http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S3020-11602024000300008&lng=es&tlng=es.
Ministerio de Sanidad Servicios Sociales e Igualdad. Guia de Bioseguridad para los profesionales sanitarios. Gob España, Minist Sanidad, Serv Soc e Igualdad, Cons Interterritorial Sist Nac Salud. 2015:1-138 Guía de Bioseguridad para los profesionales sanitarios
Hernández Navarrete MJ, Campins Martí M, Martínez Sánchez EV, Ramos Pérez F, de Codes Ilario AG, Arribas Llorente JL. Exposición ocupacional a sangre y material biológico en personal sanitario. Proyecto EPINETAC 1996-2000. Med Clin (Barc). 2004;122:81-6. doi:10.1157/13056811.
Conselleria de Sanitat Universal i Salut Pública Generalitat Valenciana. Registro de Exposiciones Biológicas Accidentales (REBA). Boletín electrónico 2020 no3. Principales resultados enero-diciembre 2020. 2020:2.
Conselleria de Sanitat Universal i Salut Pública Generalitat Valenciana. Registro de Exposiciones Biológicas Accidentales (REBA) . Boletín electrónico 2021 no3. Principales resultados enero-diciembre 2021. 2021.
Conselleria de Sanitat Universal i Salut Pública Generalitat Valenciana. Registro de Exposiciones Biológicas Accidentales (REBA) . Boletín electrónico 2022 no3. Principales resultados enero-diciembre 2022. 2022:2.
Risueño Albuixech R, Santana Yllobre L, Piñaga Solé M, Esteban Buedo V. Registro de Exposiciones Biológicas Accidentales (REBA). Informe principales resultados 2020 .. vol. 1. 2022.
Makary MA, Al-Attar A, Holzmueller CG, Sexton JB, Syin D, Gilson MM, et al. Needlestick Injuries among Surgeons in Training. N Engl J Med. 2007;356:2693-9. doi:10.1056/NEJMoa070378.
Asociación Nacional de Medicina del Trabajo en el Ámbito Sanitario. Guía de actuación ante exposición ocupacional a agentes biológicos de transmisión sanguínea.





0 comentarios