La nutrición de los recién nacidos e infantes es esencial para la mejora de la supervivencia infantil y su correcto desarrollo biológico. Por este motivo, la lactancia materna tiene una importancia fundamental en su alimentación. Sus múltiples factores y características intrínsecas convierten a la leche materna en una herramienta óptima para prevenir numerosas patologías a las que se enfrenta en neonato durante la etapa de crecimiento (1,2).
La Organización Mundial de la Salud (OMS) y Unicef defienden la lactancia materna durante los dos primeros años de vida del niño ya que una nutrición adecuada reduce los riesgos de morbilidad y mortalidad y mejora el desarrollo general (1,2). Ambas organizaciones recomiendan (1):
- El inicio temprano de la lactancia materna (en la primera hora de vida del recién nacido)
- La lactancia exclusiva en los primeros seis meses de vida de niño
- La incorporación de alimentos complementarios óptimos a partir de los seis meses mientras se continua con la lactancia materna hasta los dos años o más
Atendiendo a estos consejos cabe preguntarse: ¿qué convierte a la leche materna en un superalimento?
Un fluido vivo
 La leche materna es una sustancia viva que se adapta a las necesidades nutricionales e inmunológica de recién nacido según este crece. La composición de la leche materna varía durante diferentes etapas con el objetivo de adaptarse a los requerimientos específicos del niño y a facilitar su adecuación al medio extrauterino (2).
La leche materna es una sustancia viva que se adapta a las necesidades nutricionales e inmunológica de recién nacido según este crece. La composición de la leche materna varía durante diferentes etapas con el objetivo de adaptarse a los requerimientos específicos del niño y a facilitar su adecuación al medio extrauterino (2).
Estas variaciones dependen de factores como la individualidad genética, el tiempo de gestación y lactancia o los hábitos nutricionales maternos (2). Pero, además, el contenido celular de la leche materna puede verse alterado por la plenitud de la glándula mamaria, la etapa de la lactancia, el estado de salud de madre e hijo y el desarrollo del epitelio mamario (2,3).
Este hecho nos indica que existe una amplia heterogeneidad en la composición de la leche de una mujer a otra. La leche materna, por tanto, es un fluido vivo que permite la supervivencia del recién nacido al modificar su composición de forma específica para cada recién nacido (3).
Las principales modificaciones de la leche humana corresponden con las variaciones que el lactante necesita en su proceso de desarrollo. Por este motivo, es posible clasificar la leche humana según cuatro etapas:
- Etapa pretérmino o precalostro: Secreción mamaria producida durante el tercer trimestre de gestación (3). Se caracteriza por su alto contenido en proteínas y bajo en lactosa. Esta distribución en su composición es debido a las necesidades de proteínas vitales que requiere un bebé prematuro para su mayor madurez. No obstante, un recién nacido de bajo peso al nacer necesita de complementos nutricionales para su adecuada alimentación (2).
- Calostro: Compuesto complejo y de pequeño volumen que se secreta durante los primeros días tras el parto (4) Posee un bajo contenido en grasas y lactosa, para adaptarse así a las necesidades calóricas del neonato. Tiene un alto contenido en inmunoglobulinas, proteínas, minerales, lactoferrina y leucocitos. El calostro es fundamental durante los primeros días de vida debido a la alta cantidad de factores de defensa que favorece el sistema inmune del recién nacido (4). Las inmunoglobulinas (IgA) cubren el revestimiento interior del tubo digestivo y previenen la adherencia de baterías, virus, parásitos y otros patógenos (2). De este modo, además, facilitan la colonización del lactobacilo bifidus (4). Por otra parte, los componentes esenciales del calostro estimulan la maduración de los sistemas de crecimientos y previenen de enfermedades hemorrágicas (2).
- Leche de transición: Se trata de una sustancia en la que, en relación con la del calostro, disminuye la concentración de inmunoglobulinas y proteínas e incrementa la de lactosa y grasas (2,3). La leche de transición se da entre el sexto día y la segunda semana posparto (2). Esta comienza al observarse un aumento del volumen progresivo que pueden alcanzar los 600/700ml/días, aunque varía según la mama (4).
- Leche madura: Se produce a continuación de la leche de transición, durante los 6 meses posteriores al parto. Pasados estos seis meses el volumen desciende hasta 600 ml/día, lo que permite la continuación de la lactancia materna (4). En esta etapa la leche sufre cambios según la hora del día, la nutrición materna y la edad gestacional del recién nacido. Se caracteriza por su alto contenido en proteínas, ácido sálico, vitaminas liposolubles E, A, K y carotenos; también es superior el contenido de minerales, sodio, zinc, hierro, azufre, potasio, selenio y manganeso (3). La capacidad inmune moduladora que contiene la leche materna es fundamental en el desarrollo y madurez del sistema defensa (2).
Beneficios inmunológicos de la leche materna
El neonato presenta un sistema inmune inmaduro en el momento de su nacimiento por lo que está expuesto a gran cantidad de microorganismos (3). Durante la vida uterina la mayoría de las amenazas de inmunodeficiencia son solventadas a través de mecanismos compensatorios como el paso transplacentario de anticuerpos o inmunoglobulinas de la madre al recién nacido. Sin embargo, después del nacimiento es la leche materna la encargada de suministrar los factores protectores necesarios (5).
La leche materna es inocua y presenta anticuerpos que ayudan a proteger a los lactantes de enfermedades e infecciones frecuentes en la infancia. Los factores antiinflamatorios e inmunomoduladores de la leche materna son esenciales ya que el 90% de las infecciones utilizan las mucosas como puerta de entrada. Esto convierte la leche materna en esencial durante el periodo neonatal ya que, además, reduce los problemas autoinmunes y alergia (2,3).
Por otra parte, la leche materna influye activamente en la mejora del metabolismo y su microflora, protegiendo el sistema de múltiples patógenos. La adherencia a la mucosa en el tracto intestinal de las inmunoglobulinas se encarga de que bacterias, virus, parásitos y hongos -como por ejemplo: E.Coli, Salmonella, Klebsiella Pneumoniae, Candida Alnbicans, Campylobacter…_- no tengan acceso (2).
Lactancia materna, protección frente a enfermedades
Aunque las enfermedades infecciosas gastrointestinales y respiratorias, donde la protección de la lactancia materna está altamente probada, son las más frecuentes en la infancia, la lactancia materna también se ha mostrado eficaz en la protección contra otro tipo de afecciones (3).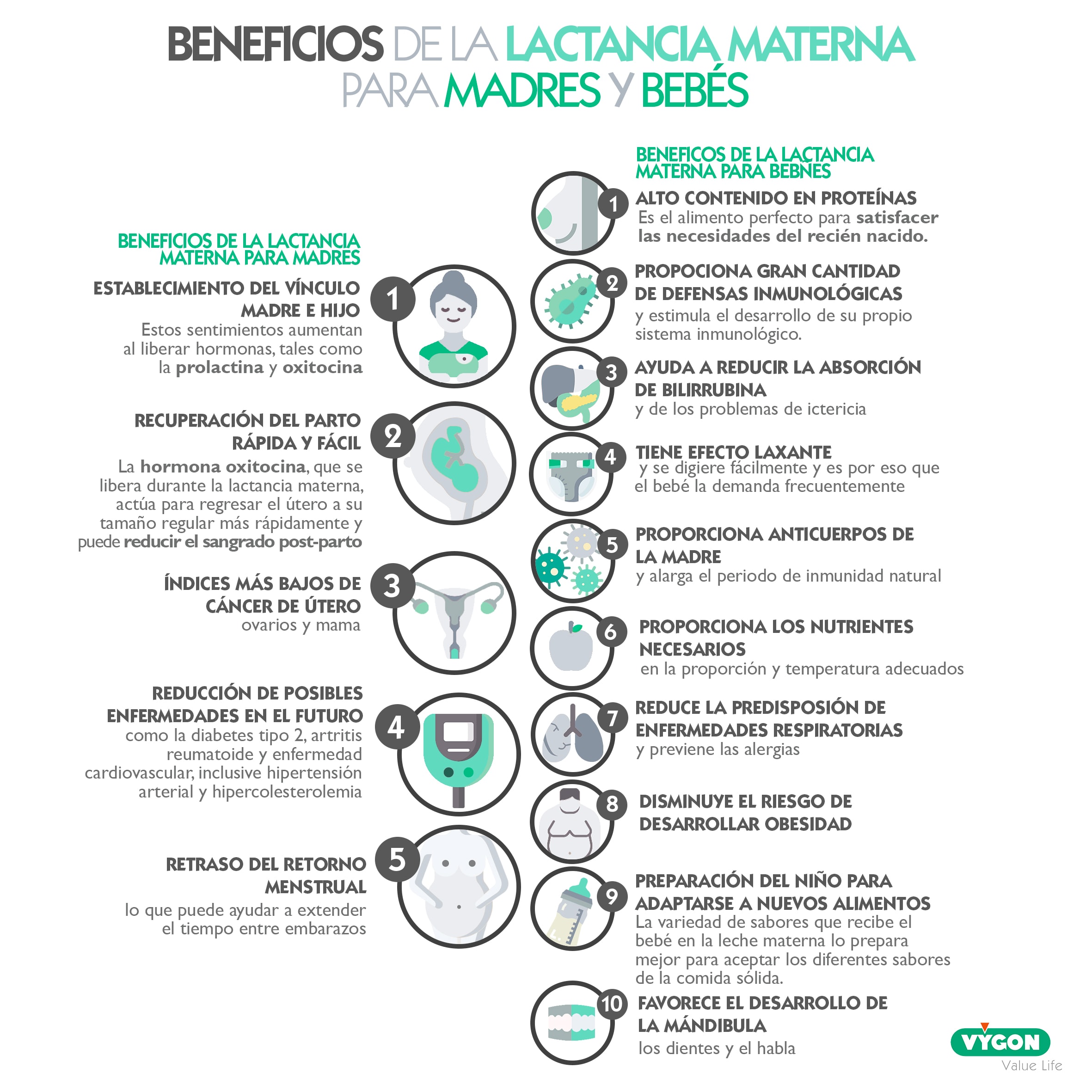
El asma y las alergias alimentarias son algunas de las enfermedades no infeccionas más comunes durante el periodo de la infancia (3). En el caso del asma, aquellos niños alimentados con leche materna experimentan la mitad de episodio, que los alimentados con fórmula o con nutrición mixta, de dificultades respiratorias (6).
Del mismo modo, todos los niños alimentados con lactancia materna exclusiva durante los primeros seis meses de vida reducen el riesgo de padecer alergias. Su efecto protector puede persistir, incluso, durante los 10 primeros años de vida (3,7). A propósito, diversos estudios confirman los beneficios de la lactancia materna en la reducción de la morbilidad de ambas afecciones (3)
Además, la lactancia materna también se encuentra vinculada a la reducción de enfermedades inflamatorias intestinales, enfermedad celíaca, obesidad o diabetes. Proporciona efectos favorables en el correcto desarrollo neurológico, lo que tiene beneficios positivos en el coeficiente intelectual. También, ayuda a regular los niveles de colesterol en la edad adulta, minimiza el riesgo de sufrir leucemia y la posibilidad del síndrome de muerte súbita del lactante (2,3).
[accordion title=’Bibliografía’]
- Organización Mundial de la Salud. (2020). Alimentación del lactante y del niño pequeño [PDF] (p. 3). Revisado en: https://www.who.int/es/news-room/fact-sheets/detail/infant-and-young-child-feeding
- Rodríguez Avilés, D., Barrera Rivera, M., Tibanquiza Arreaga, L., & Montene-gro Villavicencio, A. (2020). Beneficios inmunológicos de la leche materna. RECIMAUC, 93-104. doi:10.26820/reciamuc/4.(1).enero.2020.93-104
- Aguilar Cordero, María José, Baena García, Laura, Sánchez López, Antonio Manuel, Guisado Barrilao, Rafael, Hermoso Rodríguez, Enrique, & Mur Villar, Norma. (2016). Beneficios inmunológicos de la leche humana para la madre y el niño: revisión sistemática. Nutrición Hospitalaria, 33(2), 482-493. https://dx.doi.org/10.20960/nh.526
- Pineau, M., Carrillo, F., Perotas, M., Ávila, R., & Pérez, S. (2020). Día Mundial de la Donación de Leche Materna: Bancos de Leche. Retrieved 15 July 2020, from https://campusvygon.com/es/dia-mundial-de-la-donacion-de-leche-materna/
- Castillo Belén, J., Rams Veranes, A., Castillo Belén, A., Rizo Rodríguez, R., & Cádiz Lahens, A. (2020). Lactancia materna e inmunidad: Impacto social. Retrieved 17 July 2020, from http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1029-30192009000400013
- Prolongar la lactancia materna evita el asma los bebés. (2018). Retrieved 16 July 2020, from https://www.consalud.es/pacientes/pacientes-avances/prolongar-la-lactancia-materna-evita-el-asma-los-bebes_48540_102.html
- Albalactanciamaterna.org. 2020. Lactancia Materna Y Prevención De Alergias | Alba Lactancia Materna. [online] Disponible en: <https://albalactanciamaterna.org/lactancia/tema-4-cuando-los-ninos-crecen/lactancia-materna-y-prevencion-de-alergias/> [Acceso 16 Julio 2020].
[/accordion]
Si tienes alguna consulta relacionada con nuestro blog, ¡no dudes en preguntarnos!
No olvides que puedes seguir ampliando tus conocimientos sobre el área Neonatal con el manual «Mi primer día en neonatología». En esta guía se recogen las técnicas que todo profesional debe conocer para trabajar con estos pequeños pacientes. Puedes conseguir el tuyo a través de:
- Amazon: descarga el E-book
- Formación Campus Vygon: Consulta el E-book, descarga las infografías, accede a material complementario y evalúa tus conocimientos







Felicidades!! Campus Vygon como siempre excelente información
GRACIAS POR ESTA VALIOSA INFORMACION
Excelente información muy completa
Felicidades campus vigon
Muy interesante gracias
Gracias
Excelente información
Exelente informacion muy completo
Excelente información
Excelente información bien detallada.
muy buen curso