Todas las tendencias en medicina hablan de reducir la invasividad de las técnicas para generar menos consecuencias negativas en los pacientes, recuperaciones más tempranas y estancias hospitalarias más cortas, con una mejor gestión de recursos. Las terapias no invasivas (TNI) para el tratamiento de la insuficiencia respiratoria aguda-crónica agudizada (IRA-IRCA) forman parte muy importante de esta filosofía y su uso ha crecido de forma exponencial en las últimas dos décadas.
Tanto la ventilación mecánica no invasiva (VMNI) como la presión positiva constante en vía aérea (CPAP) y la terapia de alto flujo con cánulas nasales (TAFCN) forman parte de este grupo de soluciones poco invasivas del que se benefician un número cada vez mayor de pacientes. Los beneficios individuales de cada técnica están contrastados ampliamente en la literatura.
Ya está descrita la posibilidad de humidificar de forma activa un paciente tratado con VMNI o CPAP, pero podríamos combinar los beneficios de la TAFCN con la presión positiva constante ofrecida desde un dispositivo no mecánico para generar CPAP, incrementando el efecto presión positiva de la TAFCN, manteniendo un gas optimizado en condiciones fisiológicas de calor y humedad y preservando el confort y tolerancia de las cánulas nasales como interfase.
Hoy os lo contamos.
[infobox title=’También te puede interesar…’]
EL USO DE LA AEROSOLTERAPIA EN ENFERMEDADES CON RIESGO DE CONTAGIO POR AEROSOLES
POR QUÉ UTILIZAR CPAP DE BOUSSIGNAC EN PACIENTES CON IRA HIPOXÉMICA: LA EXPERIENCIA COVID
[/infobox]
Terapia de Alto Flujo Nasal
La TAFCN es una técnica que permite la administración de flujos elevados de un gas medicinal (60lpm o superior), suavizando la resistencia anatómica de la vía aérea superior, con el gas optimizado a temperatura y humedad fisiológicas, mejorando de esta manera la biología de la mucosa respiratoria, capaz de cubrir el pico flujo (demanda de aire) inspiratorio del paciente en situación de IRA, asegurando la fracción inspirada del gas suministrado (FiO2 en caso del oxígeno) al reducir el efecto “robo de aire ambiente” típico de los dispositivos de oxigenoterapia convencional cuando son incapaces de cubrir el pico flujo del enfermo.
Además, la TAFCN es capaz de aumentar la eliminación de dióxido de carbono (lavado de CO2) en vía aérea superior (VAS), reduciendo el espacio muerto anatómico también en VAS, con un efecto presión positiva no constante y dependiente de flujo y mecánica ventilatoria del paciente pero también (registrado mediante pletismografía de impedancia) para poder satisfacer la demanda de flujo inspiratorio que tienen los pacientes en situaciones de insuficiencia respiratoria.
Esta terapia garantiza una FiO2 continua entre el 21-100% de un gas optimizado desde el punto de vista de humedad y acondicionado a temperatura corporal, al que se añade un efecto beneficioso de presión positiva al final de la espiración, lo que va a favorecer que sea una terapia muy bien tolerada.
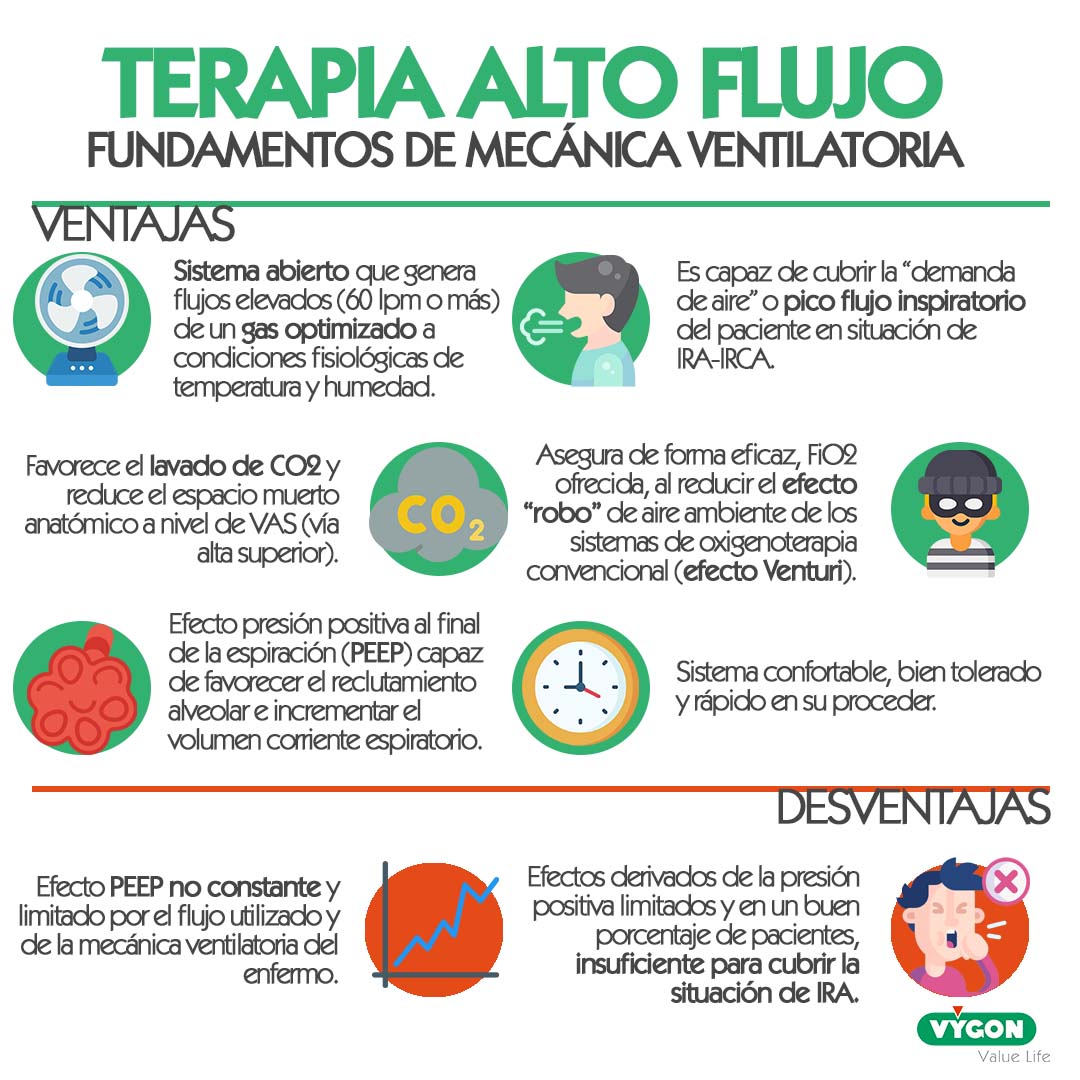
Fundamentos del Alto Flujo Nasal (TAFCN) desde la Mecánica Ventilatoria
- Es un sistema abierto capaz de generar flujos elevados (60 lpm o superior) de un gas optimizado a condiciones fisiológicas de temperatura y humedad.
- Es capaz de cubrir la “demanda de aire” o pico flujo inspiratorio del paciente en situación de IRA-IRCA
- Asegura de forma eficaz, FiO2 ofrecida, al reducir el efecto “robo” de aire ambiente de los sistemas de oxigenoterapia convencional (efecto Venturi).
- Favorece el lavado de CO2 y reduce el espacio muerto anatómico a nivel de VAS (vía alta superior).
- Genera un efecto presión positiva al final de la espiración (PEEP) dependiente de flujo y mecánica ventilatoria del paciente, capaz de favorecer el reclutamiento alveolar (intercambio de gases mas eficaz ; mejora de hipoxemia e hipercapnia) e incrementar el volumen corriente espiratorio (Vte) fenómeno que traduce una mejoría de la mecánica ventilatoria.
- Sistema confortable, bien tolerado y con mínimos efectos secundarios derivados de la interfase.
- Sistema rápido en su proceder.
Limitaciones en el uso de la Terapia de Alto Flujo Nasal
- Efecto PEEP no constante y limitado por el flujo utilizado y de la mecánica ventilatoria del enfermo.
- Efectos derivados de la presión positiva (reclutamiento alveolar, aumento de volúmenes dinámicos) limitados y en un buen porcentaje de pacientes, insuficiente para cubrir la situación de IRA.
Terapia de CPAP
La terapia de CPAP, Continuous Positive Airway Pressure por sus siglas en inglés o Presión Positiva Constante en la Vía Aérea en castellano, es un modo o terapia ventilatoria basada en mantener una presión positiva constante en la vía aérea supra-atmosférica sobre el ciclo ventilatorio del paciente en respiración espontanea generando un gradiente de presión positivo, boca-VAS-alveolo.
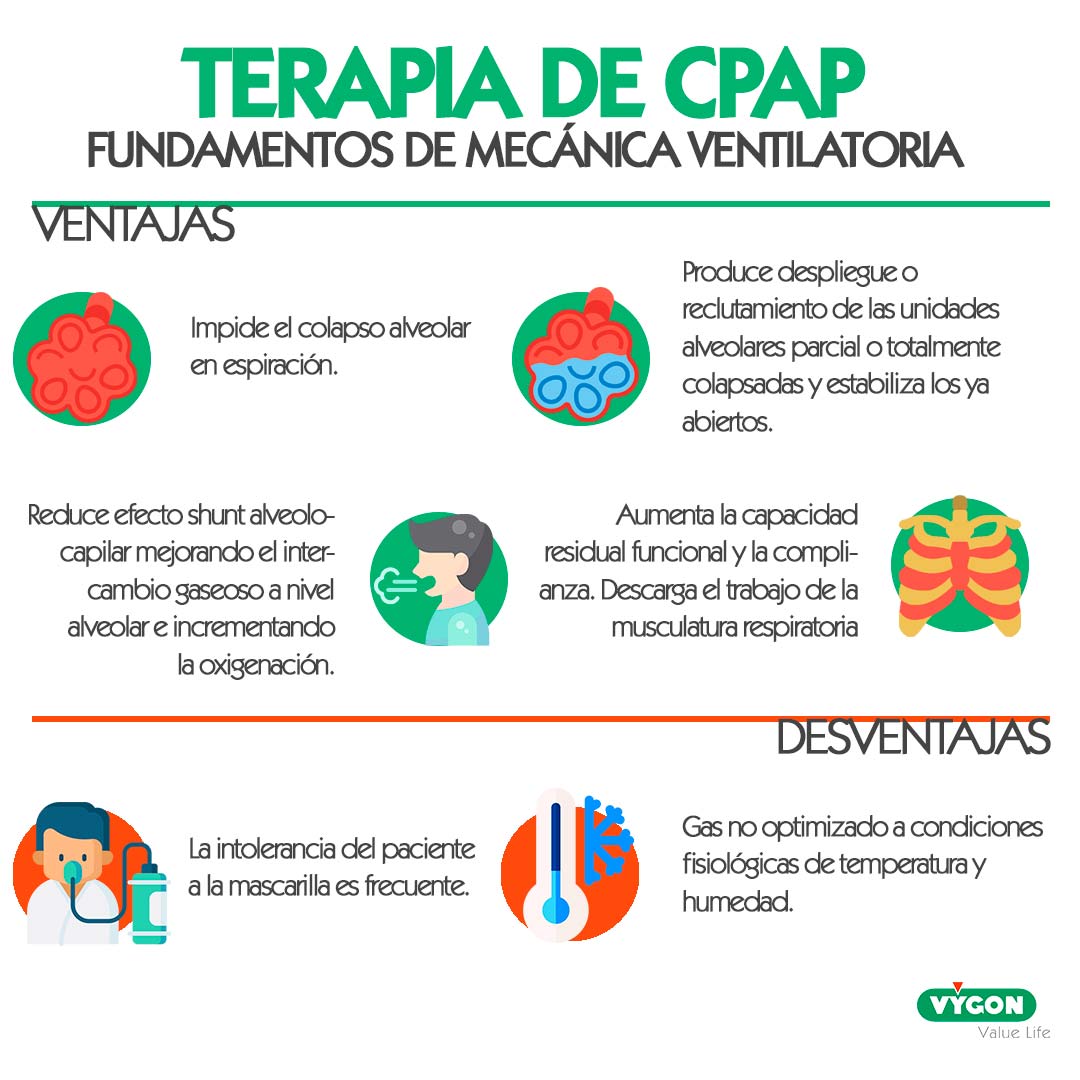
Fundamentos de la terapia de CPAP desde la mecánica ventilatoria
- Impide el colapso alveolar en espiración.
- Produce despliegue o reclutamiento de las unidades alveolares parcial o totalmente colapsadas y estabiliza los ya abiertos.
- En consecuencia, genera un aumento de la capacidad residual funcional con incremento de la complianza, descarga el trabajo de la musculatura respiratoria con mejora final del volumen corriente espiratorio-volumen minuto-frecuencia respiratoria reflejo de la reducción del componente elástico-estático del esfuerzo inspiratorio.
- Reduce el efecto shunt alveolo-capilar (mayor en espiración) mejorando el intercambio gaseoso a nivel alveolar e incrementando la oxigenación.
Inconvenientes del uso de la terapia de CPAP
- Gas no optimizado a condiciones fisiológicas de temperatura y humedad.
- Intolerancia a mascarilla frecuente.
La combinación del alto flujo nasal y la CPAP de Boussignac
Ya hemos visto las características principales de estas dos terapias y sus inconvenientes. Pero… ¿Y si la combinación de estas terapias pudiera compensar las limitaciones que ambas tienen por separado?
Hace unos años, los doctores José Miguel Alonso, Amadeo Almela, Alejandro Albert y yo mismo, José Manuel Carratalá, ofrecimos una nueva manera (más eficaz) de humidificar de forma activa la terapia con CPAP acoplando una válvula de Boussignac, a la rama seca de un humidificador modelo MR850 de laboratorios Fisher and Paykel Healthcare®.
A raíz de este trabajo y ante la existencia de una intolerancia precoz a las mascarillas utilizadas en VMNI-CPAP en pacientes con orden de no intubación con un límite terapeútico preestablecido, se procedió a sustituir la interfase no tolerada por unas cánulas nasales (en este caso modelo Opty Flow de laboratorios Fisher and Paykel Healthcare®) para uso en TAFCN, con buenos resultados a nivel de eficacia y tolerancia.
Parecía que ofrecer el confort, la tolerancia y el acondicionamiento activo del gas de la TAFCN y completar con la posibilidad de un efecto presión positiva más eficaz y constante (válvula de Boussignac) era una idea no desdeñable.
El desarrollo tecnológico acontecido en las últimas dos décadas ha permitido el diseño de algunos sistemas para ofrecer TAFCN más eficaces y con materiales de mucha mayor calidad.
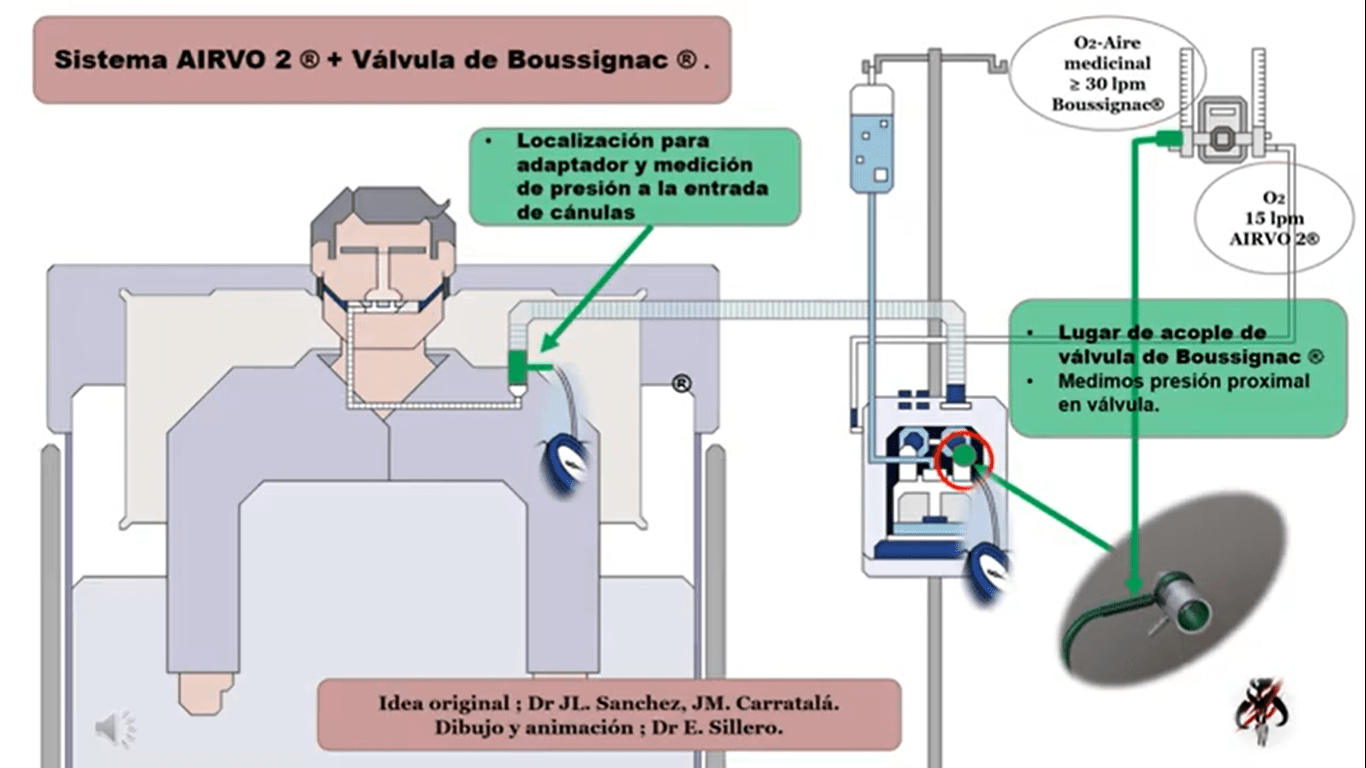
El sistema AIRVO-2 es uno de estos dispositivos; la disponibilidad de un fungible que ofrece un puerto para sistemas de aerosolterapia tipo malla vibrante, localizado en uno de los codos-adaptador para cámara de relleno automático, y la posibilidad de acoplar de forma estable en dicho puerto una válvula de Boussignac, nos hizo pensar en la posibilidad de extrapolar la idea desarrollada con el MR 850, al sistema AIRVO-2 y volver a combinar dos soluciones eficaces con buenos resultados preliminares.
La mediciones realizadas en voluntarios sanos (presión proximal en válvula de Boussignac y presión distal en pieza adaptador colocada a nivel de inicio de cánulas nasales) muestran incrementos de la presión positiva a nivel distal de hasta dos veces cuando lo comparamos con el uso de TAFCN sin suplemento. Es de ley comentar que la tolerancia limita el uso de flujo excesivos desde el rotámetro que genera la presión positiva a través de la válvula de Boussignac ya que los valores ofrecidos desde dicho caudalímetro de 30-35 lpm (combinados con los flujos 40-50-60 lpm gestados por el AIRVO-2) son bien tolerados pero superiores condicionan intolerancia y dolor a nivel de fosas nasales.
Los resultados clínicos-gasométricos observados en pacientes con intolerancia precoz a las mascarillas (VMNI-CPAP) y orden de no intubación, son muy esperanzadores.
El abanico terapéutico para esta técnica se abre a situaciones de destete de ventilación mecánica invasiva (VMI) en unidades de anestesiología-unidades de cuidados intensivos, terapia integrada para el éxito de la VMNI-CPAP (destete, descansos) y solución en pacientes con orden de no intubación e intolerancia precoz a la mascarilla y/o presiones utilizadas. El futuro nos dirá si su utilización como terapia primaria en enfermos con IRA (fundamentalmente hipoxémica) es posible.
Qué material necesitamos para combinar alto flujo y CPAP de Boussignac
Para generar la terapia combinada entre Alto Flujo y CPAP de Boussignac necesitamos:
- Dispositivo AIRVO2 con fungible completo incluyendo codo adaptador para cámara de relleno automático con puerto para acoplar sistema de aerosolterapia de malla vibrante y cánulas tipo Opty Flow.
- Válvula de Boussignac.
- Caudalímetro de alto flujo (≥ 30 lpm) o mezclador de alto flujo como fuente de gas para la válvula de Boussignac.
- Caudalímetro de 15 o más lpm como fuente enriquecedora de oxígeno para AIRVO-2 si lo precisara el paciente.
- Dos manómetros.
- Agua desionizada.
- Pieza cilíndrica con puerto para medición de presión positiva distal a entrada de cánulas nasales.
[infobox title=’BIBLIOGRAFÍA’]
- International High Flow Network. 2020
- Carratalá Perales, J.M. Terapia de Alto Flujo con suplemento de CPAP. Publicado por Asociación FSTV en Youtube. 25 de abril de 2020.
- Masclans, J.R.; Pérez-Terán, P.; Roca, O. Papel de la oxigenoterapia de alto flujo en la insuficiencia respiratoria aguda. Revista Medicina Intensiva, Vol. 39. Núm. 8., páginas 505-515 (Noviembre 2015).
- Martínez de Compañón Martínez de Marigorta, Zuriñe. Oxigenoterapia de alto flujo: Indicaciones. Hospital Vall d’Hebrón. Unidad de Cuidados Intensivos Pediátricos.
- Oxigenoterapia de alto flujo con cánulas nasales. Publicado por el Servicio de Urgencias del Hospital la Fe en Youtube.
[/infobox]
[infobox title=’Artículos relacionados’]
- El papel de la humidificación activa en las terapias de ventilación mecánica no invasiva
- Tutorial: cómo montar una CPAP de Boussignac
- Qué es el SWING en VMNI
- 3 retos y sus soluciones en los sistemas de CPAP
- El origen de la CPAP de Boussignac
- IRA en la infección por COVID-19: estrategias de tratamiento en emergencias
- IRA en la infección por COVID-19: estrategias de tratamiento en urgencias
- Criterios de uso de las Terapias No Invasivas en la IRA en urgencias y emergencias
- Entrevista al dr. José Miguel Alonso sobre la IRA por COVID-19
- La CPAP de Boussignac, un sistema versátil de presión positiva continua
[/infobox]
Idea original de combinar CPAP de Boussignac + AIRVO 2 de:
- Dr. Díaz Lobato
- Dr. Sánchez Rocamora
- Dr. Carratalá Perales
Dibujos originales de:
- Enrique Sillero
Colabora:
[authors users=»aibanez»]





NHF y CPAP son terapias diferentes, hay mecanismos diferentes en cada terapia, para lograr un CPAP efectivo se requiere presurización y se requiere una Mascarilla que selle.
NHF maneja un DPAP, en donde la presión siempre es DINAMICA por la fuga propia de los mecanismos de NHF.
Desde el punto de vista de ingeniería, administrar O2 a la salida de la cámara de humidificación, efectivamente aumentaría el flujo (por lo tanto, la presión) pero también enfría el gas que se supone ya está acondicionado a niveles óptimos en la cámara de humidificación. En el SISTEMA Airvo esta alteración significa solo meterles ruido a las mediciones del equipo y que no opere óptimamente.
Por otro lado, meter O2 frio generara condensación innecesaria y puede generar que a un mayor flujo y un gas enfriado con ese O2 adicional a la salida de la cámara de humidificación se genere MENOR tolerancia por parte del paciente.
Estas alteraciones al sistema no permiten una terapia optima de NHF, y no se comporta como CPAP. Además de que la mejor manera de medir la presión tendría que ser monitorizándola a nivel traqueal, mas allá de la presión de la vía aérea del sistema (Circuito y cánula) si buscan aumentar la presión también se logra con un tamaño de canula mayor, reduciendo la fuga, pero siempre conservando la fuga.
Si bien es cierto que hay pacientes que se verán beneficiados de CPAP y NHF intercalado ambas terapias ya con evidencia de alto nivel publicada al respecto por diferentes grupos de investigación. El uso correcto de NHF bajo sus principios y mecanismos de funcionamiento + CPAP con su equipo dedicado e interfaz correspondiente será siempre el mejor tratamiento.
Alteraciones de este tipo me hace pensar que es como quererle poner alas a un auto y esperar que vuele. Ese auto ni se desempeñaría bien como auto por el estorbo de las alas y la resistencia que estas generarían, ni tampoco volaría como un avión.
Otra analogía aplicada en el ámbito medico es, para medir SPO2 sobre un dedo, para tener una lectura correcta en el monitor siempre se evita que el paciente tenga barniz, o pigmentos en las uñas, ya que este barniz o pigmento ALTERA la medición el SISTEMA de monitorización de SPO2. El barniz es como agregar O2 a la salida de la cámara de humidificación en el esquema que proponen en esta publicación. Solo altera/agrega ruido a la temperatura, humedad y flujo entregado.
Buenas noches, ante todo agradecerle los cometarios realizados tras la visualización del video sobre el uso de terapia de ato flujo (TAFCN) con cánulas nasales optimizada con CPAP (o viceversa pues como usted sabe si damos la vuelta a la idea estaríamos aumentando el flujo y probablemente optimizaríamos la Fi02 administrada, en el sistema de Boussignac – éste ya ideo un sistema con reservorio que llamó “super Boussignac) ; sus comentarios traducen un conocimiento de las terapias no invasivas elevado.
Me gustaría transmitirle algunas reflexiones:
1.- Por supuesto son dos terapias y dos sistemas diseñados independientes y nunca lo hemos puesto en duda (por supuesto)
2.- La idea surgió ante la necesidad de ofrecer a un tipo muy concreto de paciente (no intubable con indicación de VMNI-CPAP y donde la TAFCN no controlaba disnea-FR-mejoría gasométrica) como solución compasiva (antes con consentimiento firmado por supuesto) y sobre los que esperamos ofrecerle información en modo de publicación en breve.
3.- Por supuesto que es un sistema no presurizado a modo de interfase ( lo probamos – por supuesto nosotros mismos- con interfase nasal e incluso con nasobucal, pero el confort era ( como supone) un factor que se perdía aunque la presurización se conseguía pero limitada y con condensaciones no deseadas ) y la fuga será mayor y la dinámica del fluido final cambiaría hacia menor presión , pero si se fija la oscilación del manómetro distal ( entrada de cánulas ) es mínima (seguimos investigando téngalo por seguro).
4.- La dinámica de fluidos apoya su idea de que la optimización del gas cambia (menor temperatura y/o humedad (agua fría y agua caliente da como resultado agua tibia) pero será un gas mejor optimizado que el usado sin humidificación activa ; cuando diseñamos el primer modelo (Alonso, Almela, Albert y un servidor) y lo probamos en el tipo de paciente ya comentado, éstos no se quejaban de gas seco y frío ( por supuesto seguramente menor de 31º C , o no ¿? Estaremos encantados de comunicarle los resultados a los que espero lleguemos pronto con la ayuda indispensable del Dr. Alonso utilizando higrómetros-termómetros de los que dispone y que se utilizaron en el artículo publicado por él mismo y colaboradores sobre como humidificar una CPAP de Boussignac).
5. La medición de la presión positiva en VAS-tráquea sería un dato muy relevante (Richard y otros midieron con cánulas los valores de presión positiva no constante dependiente de flujo y dinámica ventilatoria del paciente, en VAS utilizando sondas en pacientes en salas de reanimación y con dispositivos de los que no disponemos salvo colaboración, que parece vamos a obtener desde el Servicio de Anestesiología de mi hospital y si todo sale bien, desde el mismo servicio de un hospital de Córdoba en simuladores pulmonares, estaremos encantados en comunicarle nuestros resultados cuando sea posible), pero como usted también sabe cuando utilizamos otras terapias no invasivas las mediciones recibidas por el manipulador no son las de VAS-tráquea-árbol bronquial pero si las medidas de forma indirecta con gases espirados en un sistema ( por supuesto presurizado) , pero le aseguramos que está dentro de nuestros objetivos medir esta presión en VAS-tráquea en voluntarios y/o simulador pulmonar (otra opción indirecta de determinar si existe o no presión positiva en tórax, es el diámetro de cava mediante ECO-cardioscopía en insp-espiración con y sin el sistema (ver Roca y colaboradores ) cosa que no tenemos totalmente descartada.
6.- Totalmente conforme con la idea de rotación de terapias (demostrado en pacientes durante la pandemia por SARS-CoV-2) y esta es una de nuestras premisas irrenunciables
7.- Es una reflexión muy atinada el tema de la monitorización de la Fi02; sabemos la dificultad real de determinar la Fi02 exacta ofrecida, ya descrito en general por los sistemas no mecánicos de CPAP, y que probablemente la “mezcla” de flujos condicionará la lectura del medidor de Fi02 del AIRVO-2 pero creo que la oximetría es un buen método de monitorización no invasiva y por supuesto ningún voluntario llevaba las uñas pintadas.
8.- Puedo asegurarle que no es solo añadir oxígeno a una cámara de humidificación ; por lo menos le ofrecemos mediciones de presión con un manómetro homologado en el puerto destinado a este menester en la válvula de Boussignac y en la entrada de las cánulas nasales ( por supuesto que existe variación y esto como usted bien sabe , es lógico) y la misma en la entrada de las cánulas nasales con el sistema de alto flujo tal cual y como puede ver hay diferencias pero entendemos que para usted no sea suficiente.
9.- EL comentario de que es “ sólo hacer ruido “…, quizás con el tiempo podamos ofrecerle algo más, pero para el tipo de pacientes donde lo hemos utilizado (anotado previamente ) no fue sólo eso y además colocando el silenciador algo solucionamos ( además el tema del silenciador es muy interesante ya que cambia un poco la mecánica del fluido final , de la turbulencia y de la presión positiva distal en la válvula de Boussignac, tema que nos interesa bastante).
10.- Es muy posible que el coche no vuele (quizás no sea nuestra intención poner alas) pero pensamos que su cilindrada y prestaciones ofrezcan (por ahora) soluciones a una serie de pacientes (literal ya que los hemos recogido y estamos empezando a analizar) muy definido.
11.- Por último decirle que si no fuéramos gente que llevamos unos cuantos años trabajando “según guías” el sistema no mecánico de CPAP de Boussignac y con los dispositivos de terapia de alto flujo ( puede confrontarlo ) y estando totalmente conforme con usted con los beneficios den su uso aislado y en modo rotatorio, no estaríamos trabajando en este proyecto que por supuesto tiene sus pegas ( difícil medir Fi02, limitaciones en el uso de flujos dese el rotámetro madre de la válvula de Boussignac – como puede observar limitamos a 30-35 lpm desde éste pues crea intolerancia y difícil compensación desde la turbina que aporta el AIRVO-2…) pero que nos estimula a seguir trabajando ya que algunos pacientes ( le recuerdo el tipo de paciente y el consentimiento previo) se han beneficiado en el control de su sensación de disnea.
Vuelvo a transmitirle nuestro agradecimiento sobre sus comentarios.
Atentamente.
José Manuel Carratalá Perales.
Correo; batbueno@hotmail.com
Nota; si tiene interés en algún dato más aquí le dejo mi correo particular.
Excelente el saber que se pueden combinar. En ocaciones como técnicos realizamos algunas técnicas empíricas con buena tolerancia. En paciente con la negativa de intubacion. Gracias. Muy buena publicación.