Hoy en día muchos pacientes se benefician de una Nutrición Parenteral Domiciliara (NPD) ganando calidad de vida al poder recibir este aporte nutricional en su domicilio, su ambiente, con su familia, y llevando una vida lo más normal posible.
Para ello es imprescindible contar con un DAV (Dispositivo de Acceso Venoso) que nos garantice la administración con la menor incidencia posible de complicaciones.
Si hacemos un breve recorrido sobre en la bibliografía sobre este tema, nos encontramos por ejemplo con Pironi et.al, que en Clinical Nutrition 2016 nos dice que no se recomienda el uso del PICC para NPD a largo plazo, por el elevado riesgo de trombosis y los problemas relacionados con la autoadministración de la NPD. Se recomienda que los catéteres centrales tunelizados o los catéteres totalmente implantados se utilicen en la NPD a largo plazo».
Entonces: ¿qué tipo de dispositivo es el más adecuado?
¿Es el PICC un catéter fiable y eficaz para su administración en este entorno o no?
Para contestar vamos a buscar estudios y datos empíricos sobre este tipo de catéter que nos puedan ayudar a responder a nuestro planteamiento.
¿NO TIENES TIEMPO DE LEERLO ENTERO? NO TE PREOCUPES, TE HEMOS PREPARADO UN RESUMEN:
RECORRIDO
Su uso se remonta à más de 15 años en este ámbito. En el año 2013 y 2015 se publicaron 2 estudios, Botella-Carretero et.al y Cotogni et.al, que demuestran que el PICC se puede usar para la administración de NPD a largo plazo y con una baja tasa de complicaciones
¿CÓMO SE PUEDE HACER?
Con unos profesionales sanitarios formados y mediante técnica ecoguiada (éxito en la primera punción, reducción de las complicaciones) y comprobación con ECG (no hay exposición a rayos y más preciso), el PICC es un acceso vascular seguro, cómodo para el paciente y barato.
INCONVENIENTES
Las objeciones que se encuentran frente al uso del PICC en domiciliaria son las siguientes:
- Tiene una parte externa visible. PERO existen manguitos para poder sujetarlo y hacerlo más discreto
- Dificulta la higiene personal. PERO existen dispositivos de protección totalmente estancos para la ducha
- Hay un riesgo de extracción accidental. PERO la fijación de anclaje subcutáneo permite evitar este tipo de incidencia
- Automanipulación difícil. PERO existen prolongadores adecuados para que el paciente pueda hacer sus propios cuidados
CONSEJOS
Según la experiencia de Maite Parejo como experta en NPD y según las últimas recomendaciones internacionales, el PICC es una vía fiable en general, en su versión tunelizada para el largo plazo.
REVISIÓN BIBLIOGRÁFICA SOBRE EL PICC EN LA NPD
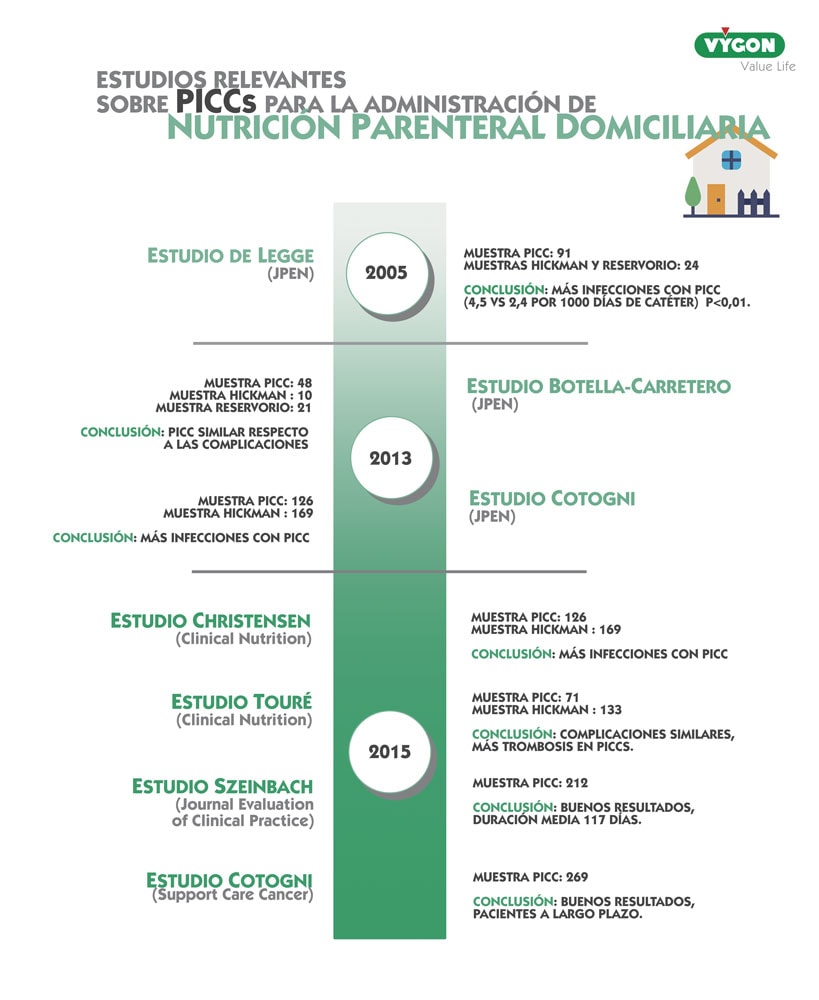
Al realizar una revisión bibliográfica sobre el uso del PICC en NPD, nos encontramos diferentes estudios en los que se compara el PICC con otros DAV y las complicaciones derivadas de su uso. En la siguiente imagen se observan algunos estudios destacados:
ANÁLISIS DE LOS ESTUDIOS DESTACADOS
En dichos estudios aparecen dados que son favorables al uso del PICC a medio-largo plazo y otros que, por el contrario, no lo aconsejan.
En el estudio Christensen “Comparison of complications associated with PICC and Hickman catheters in patients with intestinal failure receiving home parenteral nutrition. Six-year follow up study» se observa una mayor incidencia de infección en los pacientes a los que se les ha insertado un PICC.
Sin embargo, cabe observar que los pacientes a los que se les colocaba el PICC eran mayoritariamente oncológicos, y con una previsión de soporte nutricional inferior a 6 meses.
Desde mi punto de vista se trata de un sesgo, ya que el paciente oncológico es un paciente con peor pronóstico y puede presentar un mayor riesgo de complicaciones.
¿Te has perdido el primer episodio sobre Nutrición Parenteral Domiciliaria?
¡Descúbrelo aquí!
En el estudio de Botella-Carrero JI, “Role of PICC in Home Parenteral Nutrition: a 5-year prospective study“, comparan los tres tipos de DAV en pacientes con NPD. Observamos que el PICC da menos complicaciones con respecto al Hickman y el reservorio subcutáneo, y que éste ha sido utilizado con una duración superior a 6 meses.
En el estudio de Cotogni “PICC in non-hospitalized cáncer patients: 5-year results of a prospective study“, vemos como en 7 pacientes oncológico se utiliza el PICC a largo plazo, encontrando una incidencia de infección relacionada con el catéter de 0,05 / 1000 días de catéter y de trombosis sintomática de 0,05/ 1000 días de catéter.
Este estudio concluye que el PICC puede utilizarse en pacientes oncológicos no hospitalizados con NPD y presenta una baja incidencia de infección relacionada con el catéter, trombosis y complicaciones mecánicas.
Las recomendaciones de la CDC (Centers of Disease Control) dicen:
“Mediante la técnica de punción guiada por ecográfia podemos disminuir el nº de venopunciones y reducir las complicaciones mecánicas” (CDC 2011 1B).
“Los profesionales deben formarse y capacitarse en la elección, inserción y cuidados de dichos catéteres para manejarlos con rigor técnico y científico” (CDC 1A).
Las Guías INS, EPIC, ESPEN, Manual Gavecelt sobre catéteres PICC y MIDLINE 2017, recomiendan el uso del ecógrafo y comprobación localización punta de catéter por ECG.
La comprobación del posicionamiento de la punta del catéter por ECG, lo cual nos da las siguientes ventajas:
- Evitar mal posicionamiento de catéteres (reconducción al momento)
- Posibilidad de utilizar el catéter nada más implantarlo (reducción de las esperas)
- Eliminación del coste de la radiografía del tórax, celador, etc…
- Eliminación de la radiación al paciente y desplazamientos
- Mayor posibilidad de posicionamiento adecuado reduce complicaciones
- Realizado por enfermería
INCONVENIENTES DEL PICC: ¿QUÉ SOLUCIONES?
En cuanto a los inconvenientes, que muchas veces son los que se indican para no ser utilizado en pacientes con NPD, encontramos:
- Es un catéter externo
- Es más visible
- Mayor posibilidad de extracción accidental que los catéteres tunelizados
- Los pacientes deben ir cada 15 días al hospital para las curas del catéter
- Dificultad para la auto-manipulación del catéter en NPD
- A veces no es posible la inserción por la no existencia de un acceso venoso.
Nos podemos hacer la siguiente pregunta: ¿Son verdaderamente inconvenientes?
Demos respuesta a cada uno de ellos:
1. Es un catéter externo y es más visible
Sin embargo existen manguitos para cubrirlo
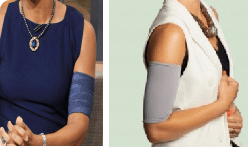
2. Dificultad para la higiene personal, ducharse y bañarse
Existen dispositivos que permiten cubrirlo facilitando el aseo, el baño.

3. Mayor posibilidad de extracción accidental
Tenemos dispositivo de anclaje subcutaneo (Securacath) y posibidad de tunelizar PICC.
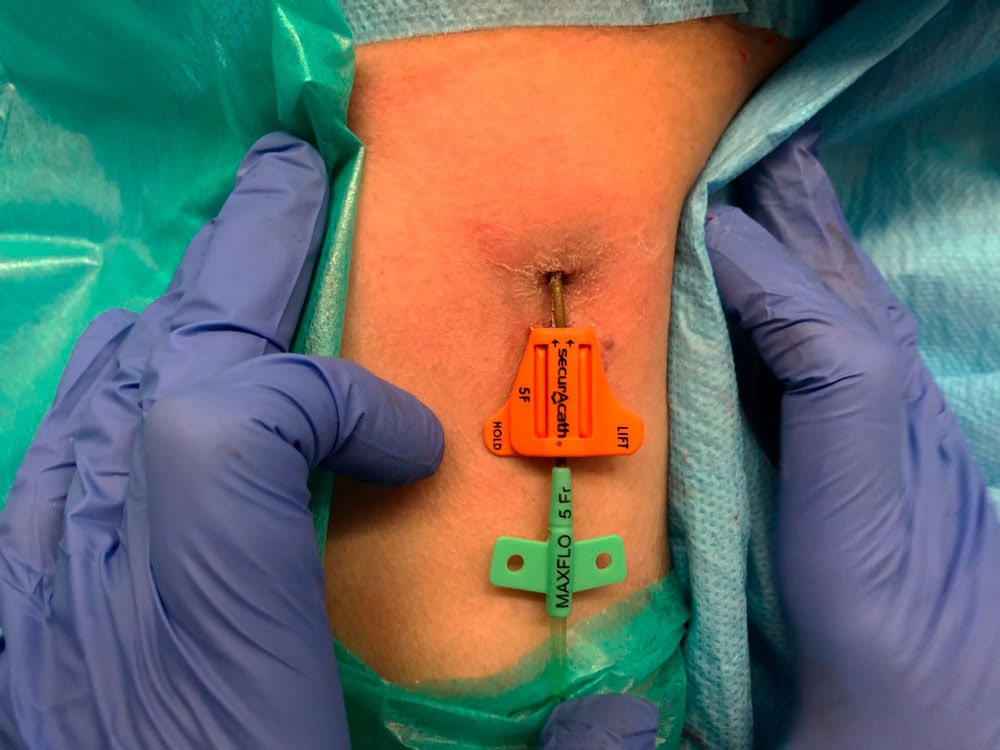
En el Reino Unido, el Instituto Nacional de Excelencia en Salud y Atención (NICE) recomienda la adopción de este dispositivo (SecurAcath) para asegurar los PICC:
El estudio SecurAcath versus Statlock para la fijación de PICCs” demostró que el uso de SecurAcath ahorraba tiempo durante el cambio de apósito en comparación con una alternativa de sujeción adhesiva dispositivo de sujeción (Statlock). Además con este dispositivo se disminuye la migración o mal posición y el desplazamiento del dispositivo, reduciendo el riesgo de trombosis e infección relacionada con el catéter; del mismo modo que disminuye la retirada accidental y obteniendo mínimas complicaciones cutáneas como se aprecia en el estudio “Intravascular catheter migration: Across-sectional and health-economic comparasion of adhesive and subcutaneous engineered stabilisation devices for intravascular device securement”(Dympna McParlan)
4. Los pacientes deben ir cada 15 días al hospital para las curas del catéter y cambio de alargadera
En nuestro hospital preguntamos a los pacientes su opinión y nos dijeron que les daba seguridad y les servía para resolver dudas. Sin embargo, también se puede educar a un paciente para el lavado y sellado, a un familiar para la cura, ya que el paciente no puede solo, evitando que se desplacen al hospital.
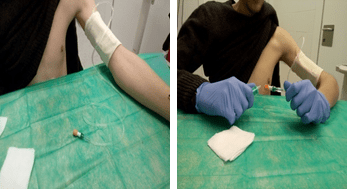
5. Dificultad para la auto-manipulación del catéter en NPD
Se pueden colocar alargaderas para facilitar la manipulación.
6. A veces no es posible la inserción por la no existencia de un acceso venoso
Con ecógrafo y con posibilidad de tunelización estos casos se reducen (casi al 100%).
EXPERIENCIA DEL HOSPITAL SANT JOAN DE REUS
En nuestro Centro desde la implantación del Equipo de Terapia Intravenosa, todos los pacientes con NPD son portadores de PICC, sin tener complicaciones significativas.
Hay algún paciente que inicialmente llevaba un catéter tunelizado y al ponerle el PICC indicaron que era más cómodo para ellos, que facilitaba la higiene personal, y que el catéter no les altera sus actividades diarias.
Nuestra experiencia y la de otros centros en los que interviene un Equipo de Terapia Intravenosa, nos muestra que el PICC es un acceso con baja incidencia de complicaciones, y que podría estar indicado en pacientes con NPD por un período mayor a 6 meses.
¿Nos respaldan las recomendaciones?
Aunque en las guías de ESPEN sigue apareciendo el catéter tunelizado como primera elección y consideran al reservorio como otra vía de acceso en NP.
Cuando revisamos las guías de acceso vascular Gavelcelt (Grupo de acceso venoso central a largo plazo), el DAV EXPERT,y comentándolo con los doctores Pittiruti y Bertoglio, referentes internacionales del acceso venoso, coinciden en que el catéter de primera elección para NPD sería el PICC.
Si es para larga duración estaría indicado el PICC tunelizado. Por otro lado, recomiendan (igual que ESPEN) que debe hacerse con una fijación sin suturas o utilizar un anclaje subcutáneo.
En cuanto al reservorio o port, quedaría totalmente descartado para la NPD por tratarse de una administración frecuente (más de 2 días a la semana). El port está indicado en tratamientos de larga duración, pero con una administración no frecuente (DAV Expert).
Además, el paciente en domiciliaria realiza una vida lo más normal posible, con movilidad continua, la fijación de la aguja en ocasiones es dificultosa. Lo cual puede provocar una salida de lugar de la aguja provocando una extravasación, que dará lugar a un daño endotelial o tisular. Por otra parte, el propio dispositivo tiene un riesgo de infección mas elevado al quedar residuos de NP. Otro punto a tener en cuenta es la membrana que normalmente tiene un número determinado de posibilidades de punción.
En caso de que el paciente ya fuese portador de un port y presentase dificultad para obtener un nuevo acceso, este podría ser utilizado.
Al analizar la literatura existente y a través de nuestra experiencia como ETI, podemos decir que el PICC puede ser un DAV adecuado para pacientes con NPD a largo plazo.
Te puede interesar
Bibliografía
- Legge et.al, Consensus Statements Regarding Optimal Management of Home Enteral Nutrition (HEN) Access, JPEN vol.30-nº1, 2005
- Cotogni et.al, Catheter-related complications in cancer patients on home parenteral nutrition: a prospective study of over 51,000 catheter days, JPEN May-Jun 2013;37(3)
- Christensen, Comparison of complications associated with PICC and Hickman catheters in patients with intestinal failure receiving home parenteral nutrition. Six-yearfollow up study, Clin Nutr, 2016 Aug;35(4):912-7
- Botella-Carrero JI, Role of PICC in Home Parenteral Nutrition: a 5-year prospectivestudy, JPEN, 2013 Jul;37(4):544-9
- Touré et.al, A comparative study of peripherally-inserted and Broviac catheter complications in home parenteral nutrition patients, Clin Nutr. 2015 Feb;34(1)
- Szeibach et.al, Evaluating catheter complications and outcomes in patients receiving home parenteral nutrition, JECP, Volume21, Issue1, February 2015, Pages 153-159
- Cotogni, PICC in non-hospitalized cancer patients: 5-year results of a prospective study, Support Care Cancer, 2015 Feb;23(2):403-9
- Carrero Caballero MC, Botella Carretero JI, Vázquez C, Zamarrón I, Balsa J, Arrieta F. Enfermos con alimentación parenteral domiciliaria a través de un catéter PICC. Rev ROL Enferm 2009; 32(10):684-686
- Carrero Caballero MC. Accesos vasculares. Implantación y cuidadosenfermeros. Difusión y avances de enfermería. Madrid- España; 2002.
- Carrero Caballero MC. Tratado de Administración Parenteral; 2005. Capítulo 9 «CVC de largaduraciónindicaciones y criterio de elección».
- Carrero Caballero MC, Valbuena Esteban B. Mantenimiento y cuidado de catéteres intravasculares. Rev ROL Enferm 2012; 35(06: 447-450.
- CDC (Centers of Disease Control) Recomendaciones; 2011
- Pittiruti M, Hamilton H, Biffi R, MacFie J, Pertkiewicz M. ESPEN Guidelines on Parenteral Nutrition: central venouscatheters (access, care, diagnosis andtherapy of complications). Clin Nutr. Elsevier; 2009;28(4):365–77
- Rodríguez T. Proceso de educación del paciente/familiar en programa de nutrición parenteral domiciliaria. Farm Hosp. 2006;6:319–25.
- Tejada, Domínguez FJ, Ruiz DM del R. Educación y entrenamiento a paciente y familia con nutrición parenteral en domicilio. Enfermería Global Revista electrónica Semestral enfermería. Servicio de Publicaciones; 2011;22(22):10–1
- Mauro Pittiruti, Giancarlo Scoppettuolo, Manual GAVeCeLT sobre catéteres PICC y MIDLINE
- Mauro Pittiruti, Helen Hamilton, Roberto Biffi, John MacFie, Marek Pertkiewicz
- Soporte nutricional y nutrición parenteral en el paciente oncológico: informe de consenso de un grupo de expertos Miguel Camblor-Álvarez et.al., feb. 2018
- ESPEN guideline on home parenteral nutritionLorisPironi, Kurt Boeykens, Federico Bozzetti, Francisca Joly, StanislawKlek, Simon Lal, MarekLichota, Stefan Mühlebach, Andre Van Gossum, Geert Wanten, CarolynWheatley, Stephan C. Bischoff
- ESPEN Guidelines on Parenteral Nutrition: Central VenousCathetersaccess, care, diagnosis and therapy of complications) Clin Nutr 2009;28:365
- Intravascular catheter migration: Across-sectional and health- economic comparison of adhesive and subcutaneous engineered stabilisation devices for intravascular device securement, Dympna McParlan; JVA 1-6 2019
Contenidos utilizados
Foto de portada: JoulyC en Shutterstock
Primera infografía: casa
Segunda infografía: iconos en flaticon.es
Foto SecurAcath y paciente manipulando su PICC: cortesía de Maite Parejo.





0 comentarios
Trackbacks/Pingbacks