¿Es posible adelantarse a episodios hipotensivos en lugar de reaccionar a ellos?
¿Puede la monitorización hemodinámica permitirnos un paso por delante?
Hoy hablamos del parámetro de la elastancia dinámica (Eadyn) y cómo su alto valor predictivo permite al profesional una comprensión más profunda de la fisiopatología subyacente.
Escucha el episodio aquí:
¿Qué es la Eadyn?
La Eadyn, o elastancia arterial dinámica, se define como la relación entre la variación respiratoria de la presión de pulso (∆respPP) y la variación respiratoria del volumen sistólico (∆respSV).
Es un indicador del balance entre presión y volumen del sistema cardiovascular, con un valor normal alrededor de 1.
Monitorización hemodinámica avanzada: primeros pasos para entender el valor de la elastancia arterial
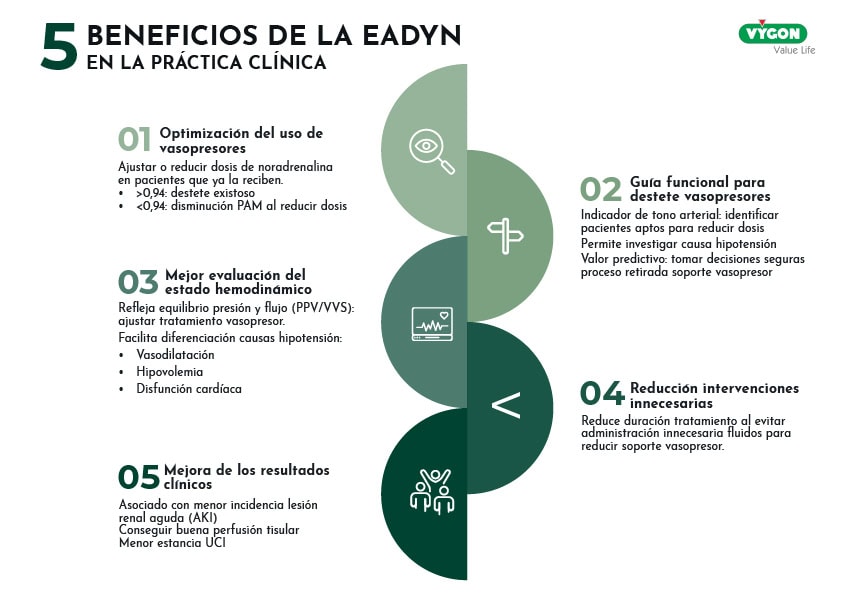
Su elevado valor predictivo aporta al profesional una serie de beneficios en su práctica clínica diaria:
1. Optimización del uso de vasopresores
Permite ajustar o reducir la dosis de noradrenalina en pacientes que ya la reciben, evitando su uso excesivo, lo cual resulta especialmente importante en pacientes con shock séptico.
- Un valor de Eadyn > 0.94 predice un destete exitoso sin caída significativa de la presión arterial media (PAM).
- Un valor Eadyn < 0.94 predice una disminución de la PAM al reducir la dosis, ayudando a evitar hipotensión inesperada.
2. Guía funcional para el destete de vasopresores
Eadyn actúa como un indicador funcional del tono arterial, convirtiéndose en una herramienta práctica para identificar a los pacientes aptos pare reducir la dosis de noradrenalina de forma segura.
- Evalúa el tono vasomotor, permitiendo investigar la causa de la hipotensión. No se emplea para el inicio de vasopresores, sino para evaluar su efecto.
- Su alto valor predictivo ayuda a tomar decisiones seguras en el proceso de retirada del soporte vasopresor.
3. Mejor evaluación del estado hemodinámico
La elastancia dinámica refleja el equilibrio entre presión y flujo (relación PPV/VVS), ayudando a ajustar el tratamiento vasopresor de forma más precisa, evitando un exceso de presión sin mejora del flujo.
- Facilita la diferenciación de las causas de hipotensión: vasodilatación, hipovolemia o disfunción cardíaca.
- No se utiliza para iniciar vasopresores, sino para evaluar su efecto y guiar su ajuste.
4. Reducción de intervenciones innecesarias
El uso de Eadyn a pie de cama ha demostrado reducir la duración del tratamiento con noradrenalina (por ejemplo, de 39 a 17 horas en estudios clínicos). ¿El motivo? Permite evitar la administración innecesaria de fluidos para reducir el soporte vasopresor, contribuyendo a una gestión más precisa del volumen, manteniendo una buena presión arterial.
- Evita el uso excesivo de vasopresores y fluidos, lo que contribuye a una terapia más segura y eficiente.
- Gracias a estar basado en variaciones dinámicas, es un parámetro versátil para pacientes en diversas condiciones clínicas.
5. Mejora de los resultados clínicos
Debido a los beneficios previamente mencionados, también es un parámetro asociado con una menor incidencia de lesión renal aguda (AKI), especialmente en estadios avanzados.
- Ayuda a conseguir una buena perfusión tisular, evidenciada por una mayor saturación venosa central de oxígeno (ScvO₂).
- Contribuye a una menor estancia en la unidad de cuidados intensivos (UCI).
Comprender el sistema cardiovascular es el primer paso para tomar mejores decisiones clínicas
Este artículo pone en relieve no solo la importancia del parámetro Eadyn para el clínico, sino la relevancia de comprender el sistema cardiovascular para entender las señales y anticiparse a la hipotensión arterial. Comprender la causa de ésta y conocer la utilidad de los parámetros hemodinámicos permitirá tomar decisiones más seguras para el paciente.
Puedes aprender más sobre monitorización hemodinámica en las jornadas VYHEMDAYS, Excelencia en la monitorización hemodinámica. Descubre las ponencias de 10 expertos nacionales e internacionales del sector:

Bibliografía
García, M. et al. (2014). Dynamic arterial elastance as a predictor of arterial pressure response to fluid administration: a validation study. Critical care (London, England), 18(6), 626. https://doi.org/10.1186/s13054-014-0626-6
Guinot, P. G., et al. (2014). End-expiratory occlusion manoeuvre does not accurately predict fluid responsiveness in the operating theatre. British journal of anaesthesia, 112(6), 1050–1054. https://doi.org/10.1093/bja/aet582
Guinot, P. G., et al. (2017). Monitoring dynamic arterial elastance as a means of decreasing the duration of norepinephrine treatment in vasoplegic syndrome following cardiac surgery: a prospective, randomized trial. Intensive care medicine, 43(5), 643–651. https://doi.org/10.1007/s00134-016-4666-z
Guinot, P. G., et al. (2023). A norepinephrine weaning strategy using dynamic arterial elastance is associated with reduction of acute kidney injury in patients with vasoplegia after cardiac surgery: A post-hoc analysis of the randomized SNEAD study. Journal of clinical anesthesia, 88, 111124. https://doi.org/10.1016/j.jclinane.2023.111124
Mulder, M. P., et al. (2023). Is Continuous Intraoperative Monitoring of Mean Arterial Pressure as Good as the Hypotension Prediction Index Algorithm?: Research Letter. Anesthesiology, 138(6), 657–658. https://doi.org/10.1097/ALN.0000000000004541
Pinsky, M.R. (2002). Functional Hemodynamic Monitoring: Applied Physiology at the Bedside. In: Vincent, JL. (eds) Intensive Care Medicine. Springer, New York, NY. https://doi.org/10.1007/978-1-4757-5551-0_49
Wang, Fei et al. (2023). Intraoperative hypotension and postoperative outcomes. Br J Anaesth, 131, 823-831. Intraoperative hypotension and postoperative outcomes. Comment on Br J Anaesth 2023; 131: 823–831 – British Journal of Anaesthesia
Wijnberge, M., et al. (2020). Effect of a Machine Learning-Derived Early Warning System for Intraoperative Hypotension vs Standard Care on Depth and Duration of Intraoperative Hypotension During Elective Noncardiac Surgery: The HYPE Randomized Clinical Trial. JAMA, 323(11), 1052–1060. https://doi.org/10.1001/jama.2020.0592
Wu, X., et al. (2017). Optimal blood pressure decreases acute kidney injury after gastrointestinal surgery in elderly hypertensive patients: A randomized study: Optimal blood pressure reduces acute kidney injury. Journal of clinical anesthesia, 43, 77–83. https://doi.org/10.1016/j.jclinane.2017.09.004





0 comentarios