Cómo identificar cuándo el ayuno supone una amenaza para la salud cardiovascular. Una visión crítica para profesionales sanitarios
El ayuno intermitente (AI) se ha popularizado de forma extraordinaria en los últimos años como estrategia de pérdida de peso y mejora metabólica. Las redes sociales, influencers de salud y ciertos estudios preliminares han difundido la idea de que restringir la ingesta a ventanas de entre 4 y 12 horas puede además mejorar la glucemia y potenciar la longevidad. Sin embargo, esta tendencia creciente plantea nuevos retos en cardiología y en otros ámbitos sanitarios, especialmente cuando los pacientes adoptan estas prácticas sin supervisión clínica.
Recientemente, datos emergentes han cuestionado la seguridad del AI en algunas poblaciones. Un estudio (1) con más de 20.000 adultos ha asociado una ventana alimentaria inferior a 8 horas con un 91% más de riesgo de muerte por enfermedad cardiovascular respecto a quienes comen entre 12 y 16 horas al día. Esta información debe ser interpretada con cautela, pero subraya la necesidad de que el sector sanitario aborde activamente esta tendencia, educando a los pacientes y reforzando la importancia del seguimiento médico.
Este artículo ofrece una revisión crítica y divulgativa de la evidencia disponible con el fin de dotar a cardiólogos, internistas, endocrinólogos, médicos de familia y personal de enfermería de herramientas para orientar adecuadamente a sus pacientes.
¿Qué entendemos por ayuno intermitente? Breve marco conceptual
El AI incluye varios patrones alimentarios que alternan periodos de ayuno y de ingesta. Entre los más comunes:
- 16:8 (16 h de ayuno, 8 h de alimentación)
- 14:10
- Ayuno en días alternos
- 5:2 (dos días de restricción calórica severa por semana)
El modelo más extendido en Occidente es el 16:8, que coincide con el patrón estudiado en el análisis que ha levantado preocupación por su asociación con mayor mortalidad cardiovascular.
Aunque algunos estudios previos han señalado beneficios metabólicos, los efectos a largo plazo siguen siendo objeto de debate y los resultados son especialmente heterogéneos.
Nuevos hallazgos: ¿mayor riesgo cardiovascular?
El estudio presentado en las Sesiones Científicas 2024 de la American Heart Association (AHA) ha introducido un punto de inflexión en el debate. Se trata de un análisis observacional que utilizó datos de las encuestas NHANES (2003–2018) y los comparó con los registros de mortalidad (2003–2019), evaluando más de 20.000 adultos con seguimiento de 8 a 17 años.
Los hallazgos principales fueron:
- Ventanas alimentarias <8 h/día implican un incremento del 91% del riesgo de muerte cardiovascular.
- En personas con enfermedad cardiovascular establecida, comer durante <10 horas se asoció con un 66% más de riesgo de muerte por ictus o enfermedad cardíaca.
- No se encontró reducción significativa del riesgo de mortalidad global.
- Las personas con cáncer tuvieron menor mortalidad cuando comían >16 horas al día, aunque este hallazgo requiere confirmación.
Este estudio no establece causalidad, pero sí señala una correlación preocupante, especialmente porque muchos pacientes con patologías cardiovasculares recurren al AI para perder peso rápidamente sin consultar con un profesional.
¿Por qué podría aumentar el riesgo cardiovascular? Posibles mecanismos
Aunque aún no está clara la fisiopatología de esta asociación, pueden plantearse varias hipótesis razonadas basadas en fisiología y estudios previos.
Comportamiento alimentario compensatorio
Los patrones de AI sin supervisión pueden generar:
- ingestas excesivas durante la ventana de alimentación,
- preferencia por alimentos hipercalóricos,
- atracones nocturnos.
Estos comportamientos pueden alterar la regulación del sistema nervioso autónomo, favorecer picos de glucosa y contribuir a dislipemias.
Estrés fisiológico y neuroendocrino
Ayunos prolongados pueden inducir:
- incremento de cortisol,
- alteraciones electrolíticas,
- cambios en la variabilidad de la glucosa,
- hiperactivación simpática,
- todos ellos vinculados a mayor riesgo cardiovascular.
Comorbilidades mal controladas
Muchos pacientes que adoptan el AI presentan ya factores de riesgo:
- obesidad,
- síndrome metabólico,
- diabetes,
- trastornos de la conducta alimentaria.
Sin supervisión médica, el riesgo de descompensación aumenta.
¿Qué dice la evidencia previa?
Antes del estudio reciente, la literatura científica mostraba resultados más matizados:
Beneficios potenciales del AI
- reducción moderada de la grasa corporal,
- mejora de sensibilidad a la insulina,
- descenso de marcadores inflamatorios en algunos ensayos,
- efectos beneficiosos en modelos animales.
Limitaciones generales
- muchos estudios eran pequeños,
- duración corta (<12 semanas),
- alta heterogeneidad de metodologías,
- datos insuficientes en poblaciones con enfermedad cardiovascular.
En conjunto, la evidencia disponible previa señalaba beneficios potenciales a corto plazo, pero incertidumbre a largo plazo. El nuevo estudio enfatiza precisamente estos riesgos diferidos y la necesidad de estudios más robustos.
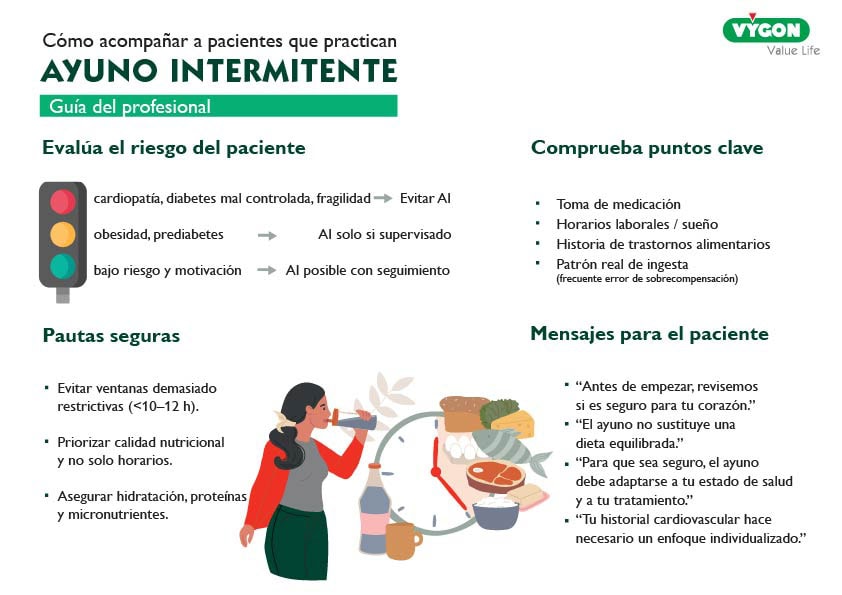
El riesgo de seguir el ayuno intermitente sin supervisión médica
El problema no es el AI en sí, sino cómo lo aplican los pacientes:
Falta de personalización
Cada paciente tiene:
- medicación específica (estatinas, anticoagulantes, antidiabéticos…),
- horarios laborales,
- comorbilidades,
- necesidades nutricionales diferentes.
Un patrón rígido puede interferir con la toma de medicación (por ejemplo, hipoglucemiantes).
Malnutrición inadvertida
Reducir la ventana de alimentación sin control nutricional puede disminuir:
- ingesta proteica,
- vitaminas,
- electrolitos,
- ácidos grasos esenciales.
Incremento del riesgo en pacientes vulnerables
El propio estudio advierte especial precaución en pacientes con:
- cardiopatía establecida,
- cáncer,
- trastornos metabólicos graves.
Cómo abordan los profesionales sanitarios esta tendencia
Los sanitarios tienen un papel clave para reconducir la situación:
1. Preguntando de manera rutinaria sobre los patrones alimentarios
Muchos pacientes no mencionan el AI a menos que se les pregunte directamente.
2. Evaluando riesgos individuales
Adaptan recomendaciones según:
- presencia de cardiopatía,
- diabetes,
- factores de riesgo,
- fragilidad,
- uso de medicación.
3. Educando sin alarmismo, pero con claridad
Mensajes clave:
- El AI puede tener riesgos si no se realiza bajo supervisión.
- Los datos recientes plantean dudas sobre su seguridad en algunos grupos.
- La restricción extrema (<8 h) es la más problemática según la evidencia actual.
4. Proponiendo alternativas más seguras para perder peso
- dieta mediterránea,
- dieta DASH,
- control de porciones,
- aumento de actividad física,
- intervención conductual.
5. Derivando a nutrición o endocrinología cuando sea necesario
Sobre todo, en pacientes de riesgo alto o con pérdida de peso rápida.
Recomendaciones prácticas para comunicar a los pacientes
Estos son los mensajes claros y basados en evidencia que los sanitarios suelen transmitir a los pacientes:
“El ayuno intermitente no es adecuado para todos y puede ser perjudicial en ciertos casos, especialmente en personas con enfermedades del corazón.”
“Reducir demasiado las horas de alimentación podría aumentar su riesgo cardiovascular, según datos recientes en miles de pacientes.”
“Si quiere probar el ayuno, podemos hacerlo juntos de forma segura y controlada.”
“No se trata solo de cuándo come, sino de qué come.”
Conclusión: prudencia, personalización y seguimiento clínico
El AI es una herramienta que puede tener efectos beneficiosos en ciertos individuos a corto plazo, pero los datos recientes advierten de posibles riesgos significativos cuando se aplica sin control médico, especialmente en personas con enfermedad cardiovascular o factores de riesgo.
La popularidad del AI obliga a estar preparados para orientar a los pacientes basándonos en evidencia, no en tendencias. El objetivo último sigue siendo el mismo: proteger la salud cardiovascular y promover hábitos seguros y sostenibles.
Bibliografía
- American Heart Association Epidemiology and Prevention|Lifestyle and Cardiometabolic Health Scientific Sessions 2024, Abstract P192. 8-hour time-restricted eating linked to a 91% higher risk of cardiovascular death. March 2024
- Patterson RE, Sears DD. Metabolic Effects of Intermittent Fasting. Annu Rev Nutr. 2017.
- Anton SD et al. Flipping the Metabolic Switch: Understanding and Applying Health Benefits of Fasting. Obesity. 2018.
- Stockman M-C et al. Intermittent Fasting: Is the Wait Worth the Weight? Curr Obes Rep. 2018.
- Johnstone A. Fasting for Weight Loss: An Effective Strategy? J Hum Nutr Diet. 2015.
- Lowe DA et al. Effects of Time-Restricted Eating on Weight Loss and Health. N Engl J Med. 2020




0 comentarios