Imagina recibir un diagnóstico de infección que requiere tratamiento prolongado. Lo primero que viene a la mente es la hospitalización, la dependencia de visitas diarias a un centro médico, la desconexión del hogar. Sin embargo, ¿qué tal si pudieras recibir ese tratamiento en la comodidad de tu propia casa a través del programa DOMUS, una opción innovadora que permite realizar el tratamiento intravenoso sin necesidad de estar en un hospital?
Juan Manuel Carmona Caballero y José Manuel Sánchez Oliva, enfermeros del programa DOMUS del Servicio de Enfermedades Infecciosas (UCEIMP) en el Hospital Universitario Virgen del Rocío, nos cuenta la experiencia del proyecto pionero que han desarrollado desde su servicio.
Si no tienes tiempo para leer el post completo, aquí tienes un resumen rápido:
DOMUS es un programa pionero de tratamiento antimicrobiano domiciliario endovenoso (TADE), creado por las Unidades de Enfermedades Infecciosas de los Hospitales Universitarios Virgen del Rocío y Macarena de Sevilla. Permite a los pacientes recibir tratamiento en casa, mejorando su calidad de vida y reduciendo la necesidad de hospitalización.
Ventajas de la colocación de línea media en el domicilio:
- Permite a pacientes que no pueden desplazarse al hospital recibir tratamiento antimicrobiano en casa.
- Mejora la autonomía y comodidad, y reduce molestias al evitar múltiples pinchazos y visitas hospitalarias.
Limitaciones:
- Requiere enfermeros especializados y un entorno doméstico adecuado para garantizar la seguridad del procedimiento.
El futuro:
- Esta práctica innovadora está mejorando la calidad de vida de los pacientes y tiene el potencial de expandirse, reduciendo la carga sobre los hospitales.

DOMUS: un programa pionero e independiente
El tratamiento antimicrobiano domiciliario endovenoso (TADE) permite a los pacientes recibir tratamiento para infecciones en su propio hogar, mediante la administración de antimicrobianos por vía endovenosa y controles clínicos y analíticos para monitorear su evolución. Este tipo de tratamiento ofrece una opción eficaz y cómoda para pacientes que necesitan continuar su terapia fuera del hospital, mejorando su calidad de vida y comodidad.
A diferencia de otros programas de TADE que suelen estar integrados en servicios de hospitalización domiciliaria, nuestro programa DOMUS es un servicio independiente, creado por las Unidades de Enfermedades Infecciosas de los Hospitales Universitarios Virgen del Rocío y Macarena de Sevilla. Desde sus inicios en 2012, DOMUS se ha consolidado con el esfuerzo de un equipo multidisciplinario, y actualmente ofrece un servicio de alta calidad y gran satisfacción para los ciudadanos de Sevilla y sus alrededores.
La importancia del acceso vascular en el domus
Una de las claves en el éxito del programa DOMUS es la elección adecuada del acceso vascular. Al tratarse de un tratamiento domiciliario, es fundamental seleccionar dispositivos que garanticen tanto la eficacia del tratamiento como la seguridad y comodidad del paciente.
Al inicio del programa, el dispositivo de elección era el acceso periférico corto (APC), empleado con mucha más frecuencia que otros dispositivos, como los reservorios torácicos, los catéteres centrales de inserción periférica (PICC) o los catéteres venosos centrales (CVC). Sin embargo, el APC presentó múltiples desafíos en el entorno domiciliario: algunos fármacos, debido a su pH y osmolaridad, generaban efectos adversos en los pacientes, como flebitis (química y mecánica) y extravasación. Esto obligaba a canalizar varios dispositivos para un solo tratamiento, causando molestias al paciente por los múltiples pinchazos y dificultades para el personal de enfermería, que debía realizar varias visitas en un solo día para manejar las complicaciones.
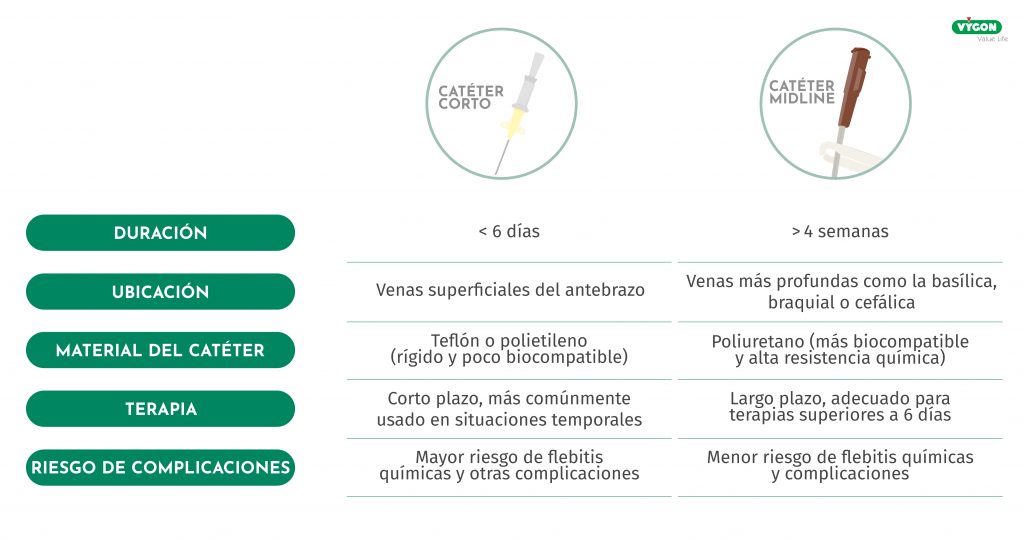
Por ello, desde la Unidad de Enfermedades Infecciosas se identificó la necesidad de un acceso vascular más adecuado para administrar estos fármacos de manera segura en el hogar. En 2015, se inició la formación específica del equipo de enfermería de la unidad, tanto en el ámbito hospitalario como en el programa DOMUS, para capacitarles en el uso de un dispositivo idóneo: la Línea Media.
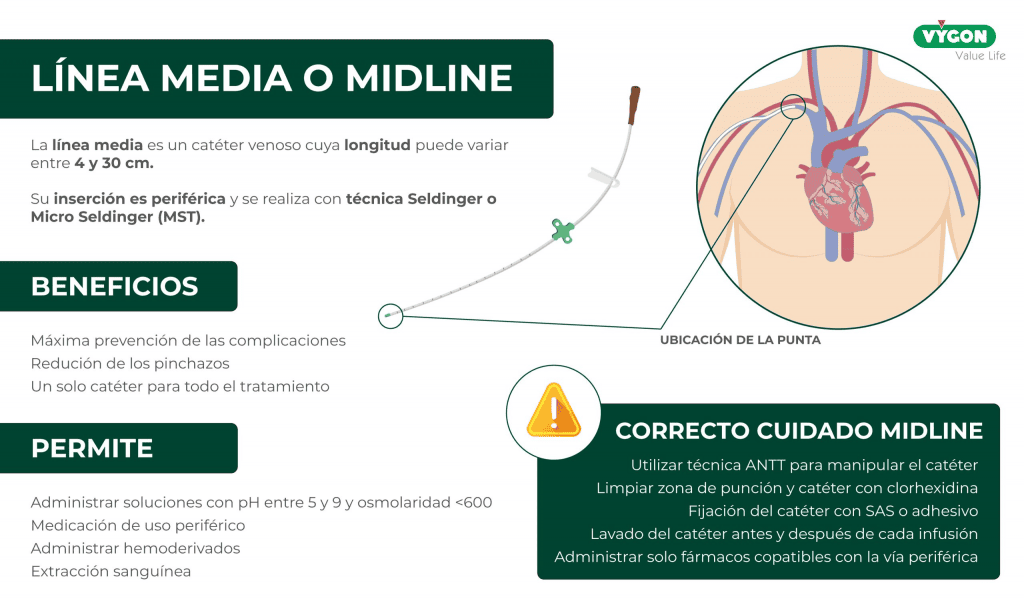
El impacto de la línea media en el programa DOMUS
La Línea Media se ha demostrado ideal para el perfil de pacientes que atendemos, ya que ofrece una durabilidad óptima (suficiente para tratamientos de 7 a 28 días) y permite la administración de casi todos los antimicrobianos. Además, su ubicación (habitualmente en la zona interna del brazo) proporciona a los pacientes mayor comodidad, libertad de movimiento y autonomía, mejorando su aceptación y bienestar en el entorno domiciliario.
Los pacientes nos comentan, durante el proceso de inclusión, que disponer de un dispositivo que les permita mantener su rutina diaria de forma independiente les brinda confianza y autonomía para enfrentar su tratamiento desde casa.
A partir de ese momento, la canalización de líneas medias se convirtió en el acceso vascular de elección para la gran mayoría de los pacientes del programa. De hecho, el 90% de los pacientes reciben una línea media al alta hospitalaria, mientras que un 5-7% requieren accesos vasculares centrales, como el PICC o el reservorio torácico, y el resto, accesos vasculares cortos.
Sin embargo, estos accesos vasculares (excepto los APC) solo podían ser canalizados en el entorno hospitalario, ya que requieren instrumental especializado (como ecógrafos y camas) y un ambiente adecuado para garantizar la seguridad de la práctica. Esto nos llevó a plantearnos un desafío crucial: ¿cómo atender a aquellos pacientes que, aunque necesitaban un tratamiento antimicrobiano prolongado, tenían dificultades para desplazarse al hospital o cuyo traslado implicaba riesgos adicionales para su salud?
Esta cuestión se convirtió en una prioridad para nosotros, impulsándonos a buscar soluciones que mejoraran el acceso y comodidad de los pacientes, especialmente para aquellos con limitaciones de movilidad o condiciones de salud delicadas.
Libro sobre Midline
¿Es posible canalizar líneas medias en el hogar de forma segura?
Esta cuestión nos surgía constantemente, y era habitual tener que asumir las consecuencias y molestias derivadas de las complicaciones, como la disfunción del acceso, la recolocación o retirada de los catéteres, y la necesidad de canalizar temporalmente un catéter corto hasta que se pudiera canalizar otra línea media para finalizar el tratamiento. La solución en esos casos siempre era trasladar al paciente al hospital o, en algunos casos, canalizar accesos periféricos cortos en aquellos pacientes cuyo capital venoso lo permitiera.
Tras años de experiencia canalizando líneas medias en el entorno hospitalario, el equipo de enfermería del programa DOMUS analizó todas estas cuestiones sin perder de vista el objetivo de ofrecer el mejor servicio al paciente, con la mayor comodidad y el mínimo riesgo. Fue entonces cuando comenzamos a estudiar la posibilidad de canalizar líneas medias en el domicilio.
El primer caso no tardó en presentarse: una paciente con patologías oncológicas y una cirugía reciente, cuya vivienda, aunque amplia, segura, ordenada y limpia, presentaba dificultades de movilidad para un paciente encamado. Decidimos entonces canalizarle un midline, confiando en nuestras habilidades y recursos.
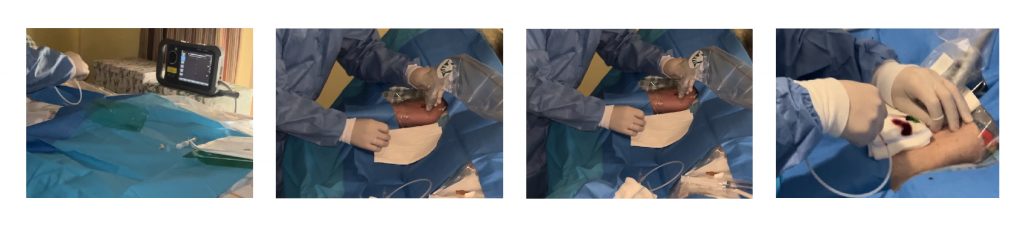
El principal reto era trasladar el material necesario al domicilio, especialmente el ecógrafo, ya que en nuestra unidad no contamos con ecógrafos portátiles (tabletas con sondas inalámbricas), por lo que tuvimos que desmontar el equipo (pantalla, sonda, etc.). Una vez resuelto este problema logístico, lo más importante fue asegurarnos de que el domicilio cumpliera con las condiciones higiénico-sanitarias mínimas para realizar la canalización y si disponía de una habitación adecuada para ello.
Una vez solucionados todos estos detalles, comenzamos a realizar la canalización de líneas medias en el domicilio del paciente, obteniendo un alto nivel de satisfacción tanto de los usuarios como de los profesionales que lo llevamos a cabo.
¿Qué factores determinan el éxito de la colocación de la línea media (lm) en domicilio?
El éxito de la canalización del midline en el domicilio depende de varios factores, siendo el principal la destreza del profesional que lleva a cabo la técnica. La experiencia adquirida a través de la práctica diaria en el entorno hospitalario es fundamental, ya que en ese medio se enfrentan a diversas situaciones que luego pueden extrapolarse al contexto domiciliario.
Otro factor clave es el capital venoso del paciente y su colaboración. Estos son aspectos cruciales tanto en el hospital como en el domicilio, ya que la calidad de las venas del paciente influye directamente en el éxito de la canalización y la colaboración del paciente es esencial para garantizar una colocación correcta y el éxito del tratamiento.
Por último, el uso de buenos equipos, tanto ecográficos como los sets de canalización, para el mantenimiento de la asepsia, también juega un papel determinante. Dependiendo de las características del paciente, se puede requerir una técnica específica, como la técnica de Seldinger o la técnica de Seldinger modificada, para asegurar una colocación exitosa y segura de la línea media.
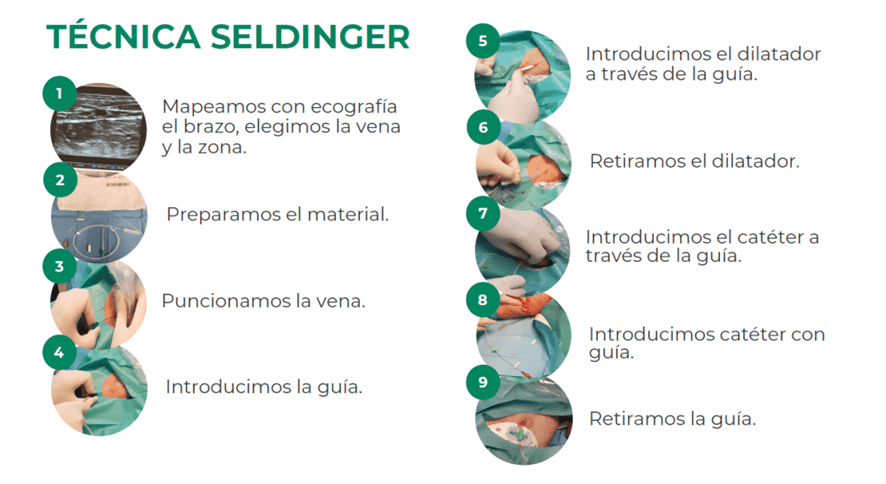

¿Cuál es el principal desafío al realizar esta técnica en los domicilios?
Uno de los problemas más frecuentes es la sensación de estar solos, sin la presencia de otro compañero para apoyarnos. Sin embargo, superamos esta dificultad gracias a la invaluable colaboración de la familia, que asume el rol de auxiliar y contribuye a que la técnica sea más segura y humanizada. Al involucrar a la familia, incluso con una ayuda mínima, percibimos que su implicación y confianza en las tareas propias del cuidador aumentan considerablemente, lo que favorece el éxito del procedimiento en el entorno domiciliario.
“El futuro de la enfermería se está orientado al cuidado de los pacientes en el entorno domiciliario y no solo aquellos pacientes paliativos o en el último momento de su vida, si no a pacientes que requieren cuidados enfermeros como la administración de fármacos por vía endovenosa”





0 comentarios