En este artículo profundizaremos de la mano de la doctora Maria Brugada, sobre la administración del surfactante en recién nacidos prematuros a través del método LISA. Una técnica que es menos invasiva y que ha demostrado ser eficaz en estos pacientes tan delicados, reduciendo complicaciones y mejorando la respiración de los mismos.
¿Qué encontrarás en este artículo?
- El surfactante pulmonar
- Manejo del SDR
- Técnica mínimamente invasiva (LISA) para la administración de surfactante.
- Materiales necesarios para realizar la técnica.
- Indicaciones durante la administración de surfactante y posibles complicaciones.
La técnica lisa. beneficios y aplicaciones en el manejo respiratorio en recién nacidos
¿Cómo y cuándo se forma el surfactante?
Para entender las necesidades del recién nacido tras el nacimiento, es imprescindible conocer la fisiología respiratoria.
El desarrollo pulmonar se inicia entre la tercera y la séptima semana de vida. La fase canalicular tiene lugar entre las 17 y 27 semanas, y en ella los bronquiolos terminales dan lugar a los bronquiolos respiratorios y los ductos alveolares. Se produce un progresivo adelgazamiento del intersticio pulmonar y se disminuye significativamente la distancia alveolo capilar. Los ductos alveolares se caracterizan por estar recubiertos de neumocitos tipo II.
En torno a la semana 23 la barrera alveolo capilar presenta un grosor similar a la del adulto y en la semana 24 pueden observarse proteínas del surfactante como cuerpos lamelares, en el interior de los neumocitos tipo II. Hacia el final de esta etapa la parte periférica del pulmón se encuentra formada por sacos de paredes finas, dando lugar a la etapa sacular. Durante esta fase, que tiene lugar entre las semanas 28 y 36, continúan la división de la vía aérea y el aumento de la superficie de intercambio, los cuerpos lamelares aumentan y los neumocitos tipo II siguen diferenciándose hacia neumocitos tipo I.
Los alveolos propiamente dichos comienzan a aparecer a partir de la semana 30. La última etapa es la fase alveolar y abarca entre la semana 36 y los dos años postnatal. Se trata de una etapa en la que proliferan todos los tipos celulares y los neumocitos tipo I recubren el 80-90% de la superficie alveolar.
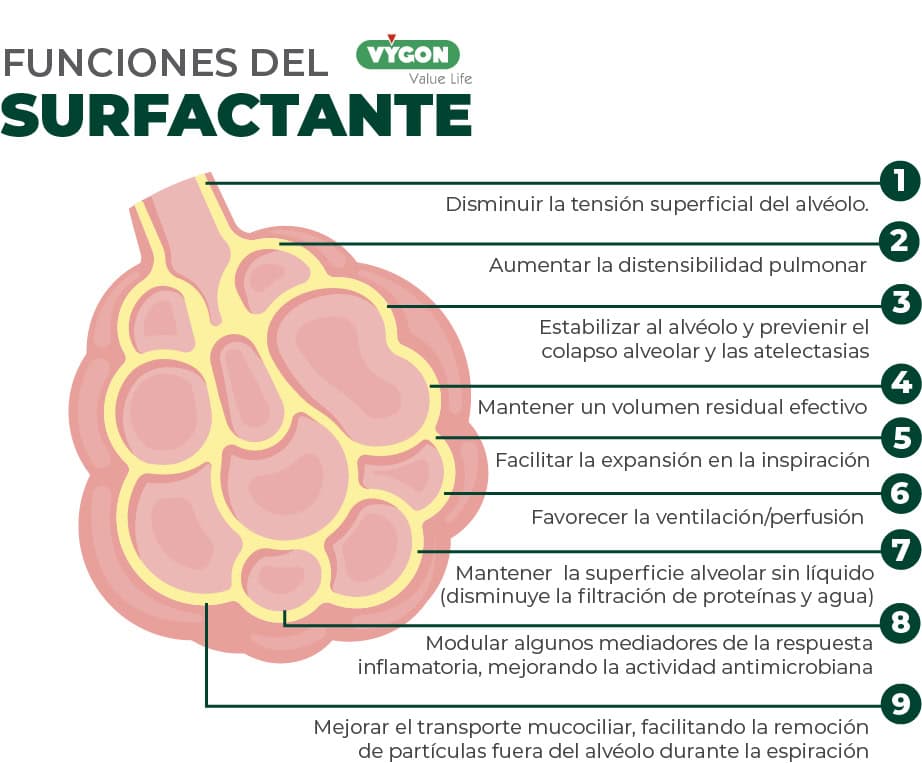
El surfactante pulmonar es un compuesto formado por fosfolípidos y proteínas que disminuye la tensión superficial en la interfaz aire-líquido de los alvéolos. Se produce y segrega en los neumocitos tipo II (también conocidos como células alveolares tipo II) a partir de la semana 24 de gestación, alcanzando su madurez entre las semanas 34 y 36.
EL SÍNDROME DE DISTRÉS RESPIRATORIO (SDR)
Cuando el nacimiento se produce antes de que se haya completado el desarrollo pulmonar descrito puede producirse una alteración en su función normal, caracterizada por la ausencia en mayor o menor medida del surfactante alveolar. Clásicamente conocida como enfermedad de membrana hialina (EMH), se trata de un Síndrome de Distrés Respiratorio (SDR) agudo debido a un déficit de surfactante que impide la correcta aireación pulmonar y con ello un intercambio gaseoso adecuado. La incidencia y la gravedad de este cuadro aumentan al disminuir la edad gestacional, presentándose sobre todo en recién nacidos menores de 32 semanas.
Un adecuado manejo obstétrico que prevenga la prematuridad, la administración de corticoides prenatales para acelerar la maduración pulmonar en caso de amenaza de parto pretérmino, son algunas de las estrategias que pueden ayudar a prevenir o minimizar la incidencia de SDR.
La terapia con surfactante forma parte de la práctica habitual en el manejo del distrés respiratorio en el recién nacido pretérmino y es una de las pocas terapias en Neonatología que ha demostrado disminuir la mortalidad global. La indicación de administración de surfactante está en continua revisión.
De acuerdo con el último consenso europeo, en el caso de recién nacidos pretérmino que precisen intubación en el paritorio, la administración debe ser precoz. En aquellos pacientes que se encuentren con soporte no invasivo y presenten clínica sugestiva de SDR, hallazgos compatibles en radiografía y ecografía y necesidad de oxígeno suplementario por encima de 0,3 está indicada la administración de surfactante.
nuevas prácticas no invasivas para la administración de surfactante: la técnica lisa
La administración de surfactante se realiza mediante su instilación en la vía respiratoria, a nivel traqueal, permitiendo de esta forma una distribución más homogénea a nivel pulmonar. El procedimiento establecido para su administración ha sido tradicionalmente mediante intubación endotraqueal, procedimiento que no está exento de riesgos. Así, se han descrito efectos adversos como lesión directa de la vía aérea, dolor, hipotensión, desaturación o bradicardia durante el mismo. Por otra parte, la aplicación de soporte ventilatorio con presión positiva intermitente sobre un pulmón inmaduro puede iniciar el daño pulmonar, sobre todo cuando, gracias a la acción del surfactante, mejora la distensibilidad pulmonar.
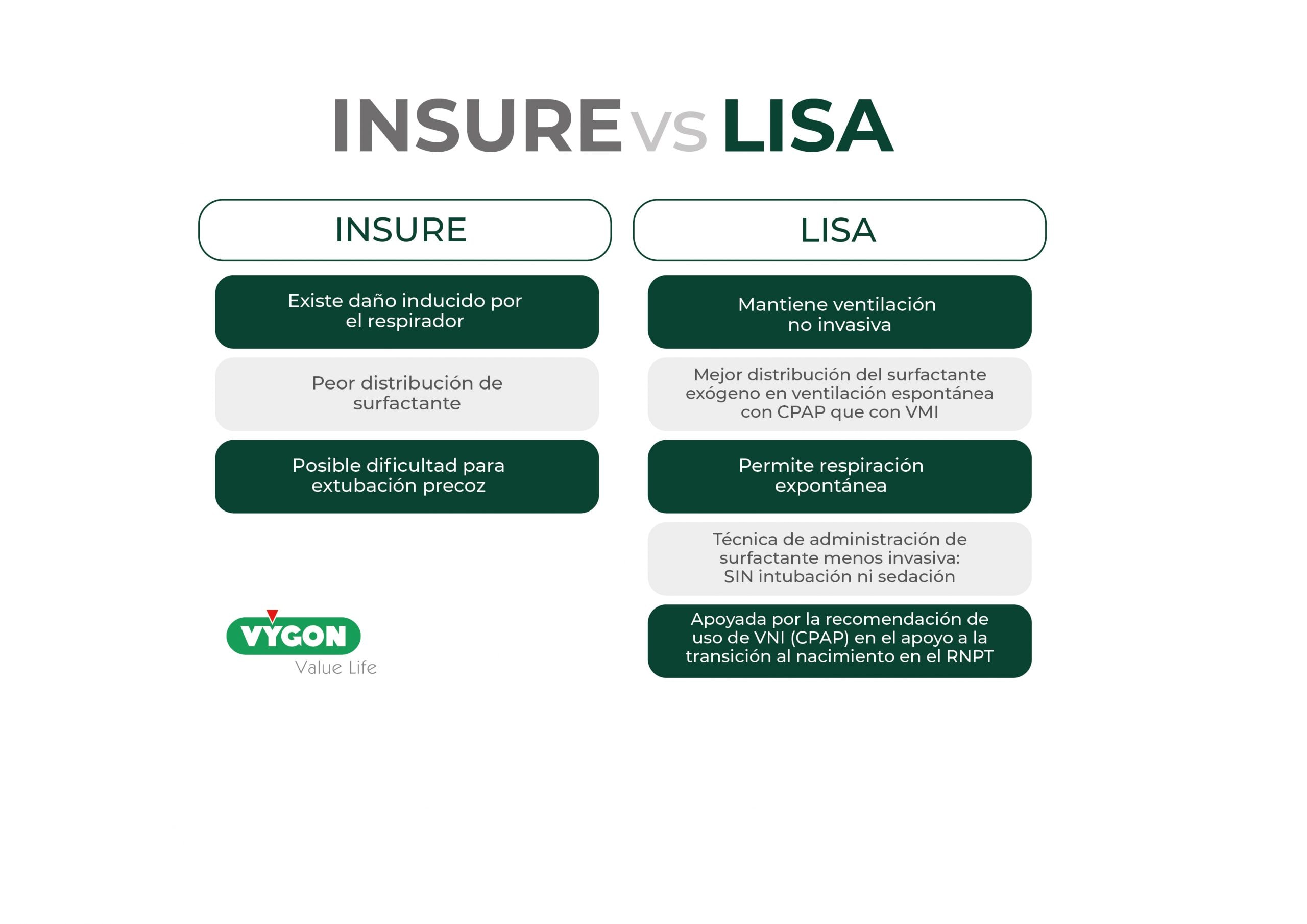
Con el fin de minimizar el tiempo de intubación y ventilación mecánica se diseñó la estrategia INSURE, que consiste en intubar, administrar el surfactante y a continuación extubar inmediatamente al paciente, minimizando así la posible exposición a la ventilación mecánica y sus consecuencias, pero aun así no es una técnica exenta de riesgos.
Es por ello por lo que en los últimos años se han investigado nuevas técnicas de administración de surfactante menos invasivas. El objetivo de estas nuevas técnicas es minimizar los efectos de la intubación traqueal y con ello el daño o los efectos adversos que pueden derivarse de la misma, así como evitar la aplicación de la ventilación mecánica.
Para ello se realiza la administración de surfactante con un catéter fino colocado intratraquealmente mientras el paciente continúa siendo soportado mediante ventilación no invasiva (método SONSURE).
En los años 90 se publicaron, de forma anecdótica, los primeros casos en los que se había administrado surfactante mediante sonda a niños conectados a presión positiva continua en la vía aérea (CPAP). Posteriormente, en esta última década, especialmente en el norte de Europa, se han publicado ensayos clínicos en los que se ha administrado surfactante mediante diversas técnicas mínimamente invasivas que se han denominado MIST (minimal invasive surfactant administration), o LISA (less invasive surfactant administration). Estos estudios han concluido que la técnica, en todas sus variantes, es segura y eficaz, disminuyendo la necesidad de ventilación mecánica comparado con la aproximación clásica de intubación y conexión a ventilación mecánica para la administración de surfactante.
Tal y como se recoge en el Consenso Delphi sobre el Manejo del Síndrome de Distrés Respiratorio en recién nacidos moderados/tardíos (2024), las técnicas mínimamente invasivas (LISA o MIST) ofrecen beneficios en recién nacidos prematuros moderados o tardíos. Mejoran la respiración con menos efectos adversos, reducen significativamente la necesidad de ventilación mecánica y de traslado a centros de atención terciaria, así como la estancia en la UCI neonatal y hospitalaria, y disminuyen el riesgo de neumotórax.
En el siguiente tutorial se puede visualizar la administración de surfactante con Surfcath, un catéter diseñado específicamente para la administración de surfactante de manera mínimamente invasiva, con una forma que nos permite introducirlo en la tráquea.
¿Qué material necesitamos para realizar la técnica LISA?
- Catéter
- Jeringa de con el surfactante precargado (entre 100 y 200 mg por kg)
- Laringoscopio con pala apropiada para el tamaño del paciente (normalmente palas rectas que oscilan entre 02 y 00)
- Gasas mojadas con agua y destilada para limpiar la boca antes de comenzar la técnica
Para la administración de surfactante mediante técnica mínimamente invasiva, el paciente tiene que estar conectado a ventilación no invasiva y mantenerla bien sellada para permitir el reclutamiento. A continuación, se detallan los pasos a seguir:
- Visualizar la glotis.
- Introducir la sonda en la tráquea sujetamos.
- Conectar la jeringa al catéter e introducir el surfactante de una forma lenta entre uno y tres minutos.
- Desconectar la jeringa e introducir un poco de aire para lavar todo el surfactante que haya quedado en nuestra sonda.
- Retirar la sonda.
Indicaciones para la administración de surfactante
Durante el procedimiento pueden suceder algunas complicaciones. Una de ellas es que se produzca una bradicardia como consecuencia de una reacción vagal y para ello previamente se debe administrar atropina en dosis 0,02mg/kg.
Además, puede ocurrir que el paciente se desature. Si la desaturación es leve se deberá aumentar el oxígeno en el soporte no invasivo y sin necesidad de interrumpir la técnica. En el caso de que la desaturación sea más importante detenemos el procedimiento se recupera al paciente y luego se vuelve a comenzar.
Otra de las complicaciones que puede ocurrir es que el paciente tosa o refluya surfactante a la boca. Resultará útil tener una sonda nasogástrica introducida en el paciente para poder aspirar al mismo tiempo que se administra el surfactante y comprobar que el catéter está bien posicionado en el interior de la tráquea.
¿QUIERES PONER EN PRÁCTICA LO APRENDIDO? NO TE PIERDAS EL SIGUIENTE CASO CLÍNICO








EXCELENTES TEMAS