El plexo braquial es una estructura anatómica compleja de la extremidad superior. Una red de nervios periféricos que «permite la reorganización de las fibras motoras eferentes, procedentes de diferentes nervios espinales, en varias ramas terminales dirigidas a los músculos de la extremidad superior» (Belviso, I. et al., 2020). Aunque las lesiones graves del plexo braquial no son frecuentes, sus consecuencias en las funciones motoras y sensoriales del miembro superior pueden tener un impacto devastador en la vida de los pacientes.
Esta amenaza pone de relieve la importancia no solo de una detección temprana, sino de la formación y práctica necesaria para evitar que ocurran dentro del propio entorno médico, como para conseguir un efecto experto en el tratamiento de dichas lesiones.
Anatomía en foco: la intrincada red del plexo braquial
El plexo braquial es una red nerviosa con relaciones anatómicas complejas y una topografía detallada, situada en la región del cuello y hombros, o más específicamente, extendida desde la región laterocervical hasta la axila distal. Debido tanto a su extensión como a su posición, se relaciona con diferentes estructura nerviosas, vasculares o linfoides en su recorrido, articulándose como una compleja topografía anatómica vital para la funcionalidad del miembro superior.
Los resultados de las lesiones del plexo suponen en muchos casos la pérdida de movilidad, sensibilidad y dolor crónico de no ser tratadas a tiempo. Tal y como recogen en el estudio «First Study of the Prevalence and Characterization of Braquial Plexus Injuries in Guatemala» (González Lemus y Romero Prieto, 2021), la calidad de vida tiende a verse gravemente afectada, provocando en muchos casos estrés, ansiedad o depresión.
«El 90% de las personas que tuvieron accidentes de moto sufrieron lesiones del plexo braquial (PBI), y los accidentes estuvieron relacionados en su mayoría con la ingesta de alcohol»
González Lemus y Romero Prieto (2021)
Causas y variedades de lesiones del plexo braquial
Las causas y lesiones del plexo braquial (en inglés, BPI, brachial plexus injury) pueden derivar de accidentes traumáticos, lesiones deportivas o incluso errores en el intraoperatorio. Por consiguiente, ante tal diversidad de escenarios, la gravedad puede variar desde estiramientos leves hasta avulsiones nerviosas completas.
No debemos olvidar que se trata de una complicación potencial a la hora de realizar un bloqueo del plexo braquial o en la punción de un vaso. Esto puede ocurrir como consecuencia del traumatismo provocado con la propia aguja, la neurotoxicidad de los agentes de inyección y la formación de hematomas.
Prevención del riesgo en el entorno sanitario
Un conocimiento extenso de la anatomía, la comprensión del procedimiento o la destreza en la colocación de la aguja son fundamentales para evitar la lesión del plexo. Además, existen ciertas indicaciones que debemos manejar para que no ocurra.
- Evaluación preoperatoria detallada. Es crucial conocer la historia médica del paciente y otras condiciones preexistentes para así reducir el riesgo de complicaciones.
- Técnica adecuada, teniendo en cuenta el tipo y dosis de anestésico local empleado
- Técnicas de imagenología, tales como la ecografía para un seguimiento seguro, con mayor precisión y menor riesgo
- Monitorización continua, durante y tras el procedimiento, para detectar y evitar el agrave de cualquier complicación
Causas de la lesión en el intraoperatorio
Tres de las causas más comunes de lesión del plexo braquial en el intraoperatorio son el trauma directo por la aguja, la neurotoxicidad química y el hematoma/pseudoaneurisma/síndrome compartimental de la fascia braquial medial.
- Trauma directo por la aguja: en este caso los pacientes suelen presentar síntomas agudos en el momento de la colocación de la aguja, con descargas eléctricas dolorosas, irradiando distalmente por la extremedidad en la distribución del nervio. El trauma también puede darse tras intentar varias veces cateterizar la vena subclavia debido a una dirección errónea de la aguja (no paralela al plano cordal) o a una variación anatómica al propio plexo, tal y como recogen en el artículo “Brachial plexus injury following subclavian vein catheterization: a case report” (2003).
- Neurotoxicidad química: la naturaleza del agente inyectable juega también un rol importante en una posible lesión. Estudios experimentales, como el de Yamashita, A. et al (2003) y el de Radwan, IA. Et al. (2002) analizan como anestésicos locales como la bupivacacína o la lidocaína se articulan como potencialmente neurotóxicos.
- Hematoma, pseudoaneurisma o síndrome compartimental de la fascia braquial medial: es posible que se formen hematomas o pseudoaneurismas tras la lesión del plexo, lo cuales podrían presurizar el nervio e introducir cambios isquémicos. Algunos estudios, como “Brachial plexus plexus injury following axillary arteriography. Case report and review of the literatura” recogen la posibilidad de que la muerte axonal se produzca tras un periodo de compresión menor de 24h o degeneración walleriana si la compresión se alarga más allá de dicho periodo.
Efectos secundarios y complicaciones en el bloqueo del plexo braquial: prevención, manejo y recomendaciones
¿A qué nos enfrentamos como profesionales sanitarios?
Las causas de lesión de plexo braquial son, tal y como hemos apuntado, diversas. En el artículo «Brachial Plexus Injuries – Review of the Anatomy and the Treatment Options» (Pejkova et al., 2021) se recogen diferentes indicaciones anatómicas del plexo, así como las inervaciones, funciones y déficits clínicos de sus ramas terminales, permitiendo obtener así una clasificación de las lesiones según la región anatómica y opciones de tratamientos.
No siempre es posible llegar a tiempo
Un gran número de lesiones del plexo braquial son provocadas por accidentes de tráfico (72% en un estudio realizado en Guatemala), afectando en su mayoría a la extremidad superior dominante (dominant upper extremity). De estas, muchos de los pacientes (64,28%) tardaron entre 1 y 6 meses en acudir a consulta y además, solo el 16,07% solicitó asistencia médica en un tiempo menor a un mes tras el inicio de síntomas. En otras palabras, un claro ejemplo de que un diagnóstico precoz que permita una recuperación adecuada no siempre es posible.
Por ejemplo, en casos de avulsión del plexo braquial (ABP), una lesión nerviosa periférica aguda grave en adultos, provoca la pérdida total de la función motora de la extremidad superior. En muchos casos la función motora no puede restablecerse por completo, debido a la lenta velocidad de crecimiento del axón, que dificulta la reinervación de los músculos objetivo antes de que se desarrolle la atrofia. De ocurrir, es imprescindible conocer cuáles son las opciones de tratamientos a largo plazo que podemos ofrecer a nuestro paciente.
En éste aspecto, el artículo «Review of rehabilitation protocolos for brachial plexus injury» (2023) realiza una revisión del proceso de rehabilitación y protocolos en lo que a lesiones del plexo braquial se refiere.
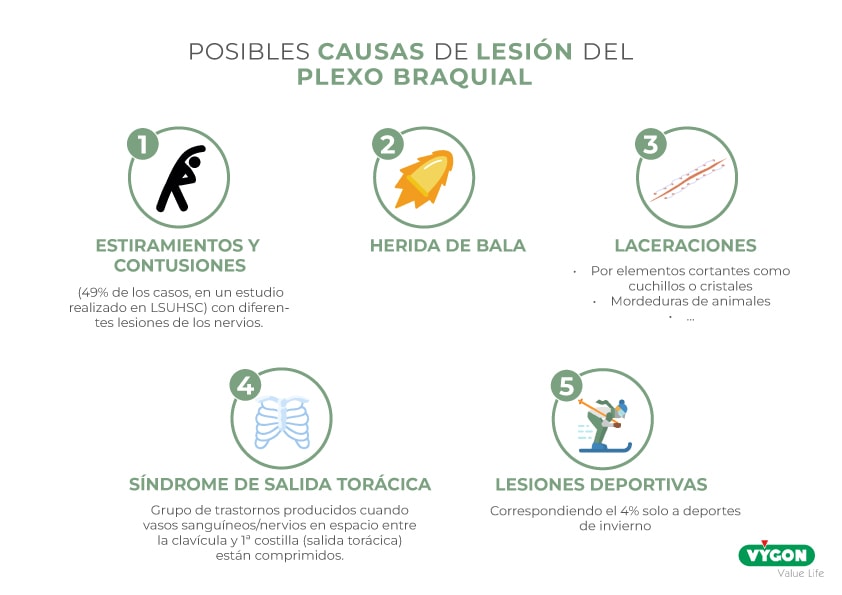
Una guía de posibles causas de la lesión del plexo braquial
A modo de esquema práctico, se recogen algunas de las causas más comunes de lesión del plexo braquial a las que debe enfrentarse el profesional sanitario:
- Estiramientos y contusiones (49% de los casos, en un estudio realizado en el Centro de Ciencias de la Salud de la Universidad Estatal de Luisiana, LSUHSC, recopilando 1019 casos en un período de 30 años) con diferentes lesiones de los nervios.
- Herida de bala
- Laceraciones (algunas causadas por elementos cortantes como cuchillos o cristales y otras por mordeduras de animales u otros factores)
- Síndrome de salida torácica
- Lesiones deportivas (correspondiendo el 4% solo a deportes de invierno)
Sea cual sea el escenario, los estudios coinciden: lo más efectivo es detectar la lesión a tiempo. A saber, la detección precoz se establece idealmente en los tres meses siguientes a la lesión. La lesión del plexo braquial, tal y como apuntan Kaiser, Mencl y Haninec (2014) suele verse acompañada de otras lesiones graves, lo que cual puede dificultar su identificación. Mencionar también que aquellas lesiones inferiores y completas del plexo están asociadas con una mayor escala de gravedad.
Detección: identificación y diagnóstico de lesiones del plexo braquial
Un diagnóstico preciso es imprescindible para determinar correctamente el alcance y gravedad de la lesión. Algunas de las formas de detección son:
- Electromiografía: mostrando pérdida funcional completa/disminuida si se estimula el nervio proximal a la lesión.
- Estudio de la conducción nerviosa: considerando anormal las respuestas inferiores al 50% en comparación con el lado contralateral
- Resonancia magnética y ecografía: la resonancia magnética permite visualizar el nervio edematoso o formación de un hematoma que comprima el nervio, tal y como apuntan Tsao y Wilbourn (2004), y la eccografía localizando el plexo braquial y visualizando el nervio lesionado como un nervio agrandado y edematoso con pérdida del revestimiento hiperecoico o discontinuidad del nervio.
Tratamiento
El enfoque terapéutico varía según la gravedad de la lesión y la situación de cada paciente. Si las lesiones no son degenerativas o los fascículos están intactos, se recomienda un tratamiento conservador. Así tenemos medicamentos de analgésicos opiáceos y no opiáceos; u otros fármacos para control del dolor neuropático agudo como los antidepresivos, antiepilépticos o estabilizadores de membrana. Mencionar además la importancia de iniciar la fisioterapia lo antes posible para prevenir la atonía.
En cambio, en aquellos casos en los que las lesiones sean de mayor gravedad y las alteraciones sensoriales o motoras tengan una degeneración grave, será necesario la intervención quirúrgica. Especialmente, si se forma un hematoma, debe extirparse rápidamente. Cirugías reconstructivas que buscan reparar los nervios lesionados o reconstruir conexiones nerviosas perdidas para restaurar la función nerviosa y motora, o terapias innovadoras como la terapia celular constituyen alternativas a tener en cuenta.
El diagrama de flujo para el tratamiento de la lesión del plexo braquial causada por un bloqueo nervioso o punción vascular, a partir del artículo «Brachial Plexus Injury as a Complication after Nerve Block or Vessel Puncture» (2014) es el siguiente:
Consideraciones finales
La lesión del plexo braquial, debido a su complejidad y variabilidad, presenta desafíos tanto en el diagnóstico como en el tratamiento. Tal y como se recoge a lo largo del artículo, solo mediante la comprensión de la anatomía y el conocimiento de las distintas opciones adecuadas a cada escenario, puede mejorarse el manejo de dichas lesiones.
Así, mejorar la calidad de las intervenciones y actuar a tiempo son dos factores clave para mejorar la calidad de vida de aquellos que las padecen. Si bien una detección temprana no siempre es posible, sí lo es conocer las opciones de tratamiento a corto y largo plazo que existen, así como emplear el material adecuado y contar con los conocimientos necesarios para evitar que otras heridas aparezcan en la intervención médica.

Si quieres seguir aprendiendo sobre cómo realizar un bloqueo del plexo braquial, ¡este curso es para ti!

Te puede interesar….
Claves para realizar un buen bloqueo del plexo braquial a nivel axilar
Claves para realizar un buen bloqueo interescalénico del plexo braquial
Bibliografía:
Belviso, I., Palermi, S., Sacco, A. M., Romano, V., Corrado, B., Zappia, M., & Sirico, F. (2020). Brachial Plexus Injuries in Sport Medicine: Clinical Evaluation, Diagnostic Approaches, Treatment Options, and Rehabilitative Interventions. Journal of functional morphology and kinesiology, 5(2), 22. https://doi.org/10.3390/jfmk5020022
Garozzo, D. (2012). Brachial plexus injuries, how to diagnose them and when to treat them. Orthotips Rovigo Italy, 8(01), 7-26
González Lemus, C. J., & Romero Prieto, F. X. (2021). First Study of the Prevalence and Characterization of Brachial Plexus Injuries in Guatemala. Journal of brachial plexus and peripheral nerve injury, 16(1), e46–e50. https://doi.org/10.1055/s-0041-1731746
Huang, H., Chen, S., Wu, L., Dou, S., Chen, Q., Li, Y., Xiao, Z., Wu, H., & Chen, S. (2021). Therapeutic strategies for brachial plexus injury. Folia neuropathologica, 59(4), 393–402. https://doi.org/10.5114/fn.2021.111996
Kaiser, R., Mencl, L., & Haninec, P. (2014). Injuries associated with serious brachial plexus involvement in polytrauma among patients requiring surgical repair. Injury, 45(1), 223–226. https://doi.org/10.1016/j.injury.2012.05.013
Kim, D. H., Murovic, J. A., Tiel, R. L., & Kline, D. G. (2004). Mechanisms of injury in operative brachial plexus lesions. Neurosurgical focus, 16(5), E2. https://pubmed.ncbi.nlm.nih.gov/15174822/
Kim, H. J., Park, S. H., Shin, H. Y., & Choi, Y. S. (2014). Brachial plexus injury as a complication after nerve block or vessel puncture. The Korean journal of pain, 27(3), 210–218. https://doi.org/10.3344/kjp.2014.27.3.210
Li, H., Chen, J., Wang, J., Zhang, T., & Chen, Z. (2023). Review of rehabilitation protocols for brachial plexus injury. Frontiers in neurology, 14, 1084223. https://doi.org/10.3389/fneur.2023.1084223
O’Keefe DM. (1980) Brachial plexus injury following axillary arteriography. Case report and review of the literature. J Neurosurg, 53, 853-867 https://pubmed.ncbi.nlm.nih.gov/7441349/
Pejkova, S., Filipce, V., Peev, I., Nikolovska, B., Jovanoski, T., Georgieva, G., & Srbov, B. (2021). Brachial Plexus Injuries – Review of the Anatomy and the Treatment Options. Prilozi (Makedonska akademija na naukite i umetnostite. Oddelenie za medicinski nauki), 42(1), 91–103. https://doi.org/10.2478/prilozi-2021-0008
Porzionato A, Montisci M, Manani G. (2003). Brachial plexus injury following subclavian vein catheterization: a case report. J Clin Anesth, 15, 582-586 https://pubmed.ncbi.nlm.nih.gov/14724079/
Radwan IA, Saito S, Goto F. (2002). The neurotoxicity of local anesthetics on growing neurons: a comparative study of lidocaine, bupivacaine, mepivacaine, and ropivacaine. Anesth Analg.; 94:319–324 https://pubmed.ncbi.nlm.nih.gov/11812691/
Tsao, B.E. y Wilbourn, A.J. (2004). Infraclavicular brachial plexus injury following axillary regional block. Muscle Nerve, 30, 44-48 https://pubmed.ncbi.nlm.nih.gov/15221877/
Yamashita A, Matsumoto M, Matsumoto S, Itoh M, Kawai K, Sakabe T (2003). A comparison of the neurotoxic effects on the spinal cord of tetracaine, lidocaine, bupivacaine, and ropivacaine administered intrathecally in rabbits. Anesth Analg, 97:512–519 https://pubmed.ncbi.nlm.nih.gov/12873946/





0 comentarios