La monitorización hemodinámica es crucial para el diagnóstico precoz y tratamiento de numerosas patologías, reduciendo significativamente la morbilidad y mortalidad. Sin embargo, el paciente pediátrico constituye un reto para el profesional: las tecnologías de monitorización hemodinámica parecen ser diseñadas exclusivamente para el paciente adulto.
Ante métodos demasiado invasivos, un grupo vulnerable con diversidad de cambios tanto en su fisiología como en su respuesta hemodinámica frente al paciente adulto… ¿Cómo podemos monitorizar de forma avanzada en pediatría?
En el podcast Dosis de Buena Onda, entrevistamos al Dr. Escribá, anestesiólogo en el Hospital de la Fe, para responder a esta y otras preguntas clave.
Puedes escuchar la entrevista al completo en el siguiente enlace:
¿En qué se diferencia el niño del adulto a la hora de monitorizar?
El paciente pediátrico presenta particularidades fisiológicas respecto al adulto, que marcarán su diferente adaptación a los cambios hemodinámicos. Tanto su composición corporal como respuesta a intervenciones médicas será distinta, lo cual se traduce en retos para el anestesista pediátrico o el pediatra especialista en el área de críticos.
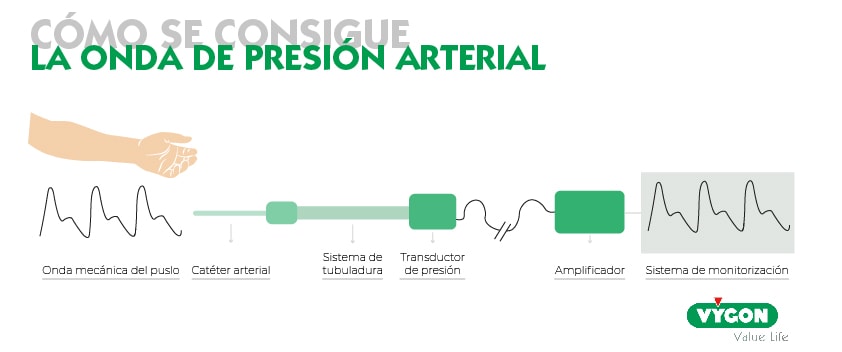
Además, debemos recordar que la mayoría de tecnologías clínicas se basan en ecuaciones predictivas diseñadas para adultos, lo cual puede inducir a error al aplicarlas en niños. Cuando hablamos de monitorización pediátrica, el límite reside en que los monitores hemodinámicos no han sido diseñados específicamente para el paciente pediátrico, sino adaptados desde modelos adultos. Un ejemplo claro son los transductores de presión arterial, optimizados para frecuencias adultas y poco fiables en población pediátrica.
Gasto cardíaco frecuencia dependiente
El gasto cardíaco en el paciente pediátrico dependerá en gran medida del número de latidos acelerados del corazón, ya que este órgano todavía «no está musculado» (el miocardio está menos desarrollado funcionalmente). Al no haber tenido el tiempo necesario para trabajar contra las resistencias y “muscularse”, carece de una gran fuerza de contracción o un alto volumen sistólico.
No obstante, a cambio presentará una frecuencia elevada (de ahí la denominación de “frecuencia dependiente”), que asegurará el GC.
Esta primera diferencia, donde la frecuencia juega un mayor rol que el volumen sistólico de la fuerza de contracción explica, a su vez, otros factores que debemos conocer e identificar. La bradicardia (frecuencia cardíaca baja) es resultado de esta característica de lo pacientes más jóvenes y puede complicarse en gran medida.
Otras particularidades del paciente pediátrico
La inmadurez del eje simpático y el desequilibrio con el parasimpático en el paciente pediátrico, especialmente en neonatos, conlleva una respuesta hemodinámica menos eficiente frente a situaciones como la hipovolemia o el sangrado. Esto puede traducirse en una compensación atípica, donde el aumento de la frecuencia cardíaca no siempre ocurre de forma adecuada o puede ser insuficiente, a diferencia de lo que suele observarse en el adulto.
¿Por qué la elastancia en los neonatos es más elevada que en el paciente adulto?
¿En qué se traducen estas diferencias a la hora de anestesiar y monitorizar?
Al llevar a cabo técnicas regionales, en las cuales el adulto trata de compensar los problemas que pueda generar el bloqueo simpático (por ejemplo, la hipotensión), no acontece así en el paciente pediátrico. En este caso, cuando realizamos técnicas de neuroeje como puede ser la epidural o la intradural, el mencionado eje inmaduro “ni se entera”. Es decir, existe una escasa repercusión hemodinámica1.
Reconocer estos factores es importante para saber cuál es la respuesta más “torpe” que tendrá el paciente pediátrico frente algunas de las complicaciones que puedan aparecer. Conocer cómo funciona su fisiología es el primer paso para una buena monitorización hemodinámica.
Si bien es cierto que es necesario desarrollar monitores pensados desde su origen para el paciente pediátrico, actualmente existen monitores de gasto cardíaco en el mercado que permiten llegar a un gran número de estos pacientes. Por ejemplo, el método PRAM constituye una de estas excepciones al poder ser empleado desde niños de 3kg.
¿Es posible una monitorización hemodinámica avanzada en pediatría?
¿A qué tipo de complicaciones se enfrenta el profesional?
Cuando implementamos una monitorización, ya no sólo hemodinámica, si no también de dolor, neuroeje… existen una serie de factores cruciales para determinar su éxito o fracaso. Tres de ellos son:
- La experiencia y habilidad del operador a la hora de implementar una técnica de monitorización
- La calidad asistencial del hospital. La preocupación del centro por contar con las herramientas correctas para implementar una buena respuesta de monitorización a los diferentes escenarios a los que un niño puede enfrentarse en un hospital; desde el área quirúrgica a críticos.
- Una buena onda de presión arterial. Contar con una onda de calidad es el primer paso necesario para tomar decisiones hemodinámicas fiables y precisas. En este aspecto, una correcta canalización de la arteria resulta imprescindible. La tasa de éxito aumenta si esta es ecoguiada, con menores complicaciones y más posibilidades de conseguirlo al primer intento. También es importante la postura del paciente, de ser posible, neutra y no flexionada.
“Todo se complica cuando no es al primer intento en el paciente pediátrico. Parece que no tienes tantos cartuchos para disparar, que todo debe salir bien y a la primera”.
Paco Escribà
Claves para una de presión arterial óptima
Todos los pasos que lleven la señal, desde una arteria radial o femoral, hasta el monitor, deben ser mimados al extremo. Esto incluye los catéteres que empleamos, las tubuladuras o el transductor. Una logística lo más corta posible, que juegue en contra de fenómenos de amortiguación o resonancia, son fundamentales, especialmente en el paciente pediátrico.
Monitorización avanzada en el paciente pediátrico
El mensaje clave que debemos llevarnos es que dejar de monitorizar nunca es la solución. Conocer las diferencias fisiológicas del paciente pediátrico, las complicaciones más comunes y los factores a los que prestar espacial atención son tres aspectos básicos. En cuando al monitor hemodinámico ideal para este tipo de pacientes, debemos buscar el equilibrio entre la mínima invasividad y la máxima precisión posible.
Aunque la tecnología sea creada teniendo el foco en el paciente adulto, existen ejemplos como el método P.R.A.M., el único método de estimación basado en el análisis del contorno de pulso que se ha validado en los pacientes pediátricos comparándolo con un método de referencia.
Si quieres saber más sobre monitorización pediátrica, no te pierdas el episodio al completo del podcast “Dosis de buena onda”, titulado “Pediatría: la gran olvidada” con el Dr. Escribá. Puedes acceder haciendo clic en el siguiente enlace:
Bibliografía:
Alonso-Iñigo, J. M., Escribá, F. J., Carrasco, J. I., Fas, M. J., Argente, P., Galvis, J. M., & Llopis, J. E. (2016). Measuring cardiac output in children undergoing cardiac catheterization: comparison between the Fick method and PRAM (pressure recording analytical method). Paediatric anaesthesia, 26(11), 1097–1105. https://doi.org/10.1111/pan.12997
- Aunque la respuesta al bloqueo simpático es menor, sí puede haber efectos hemodinámicos, especialmente en neonatos con comorbilidades. ↩︎





0 comentarios