En neonatología, cada decisión cuenta. El tipo de acceso vascular no solo determina la eficacia del tratamiento, sino también el bienestar del recién nacido, la carga asistencial del personal y la estabilidad del plan terapéutico.
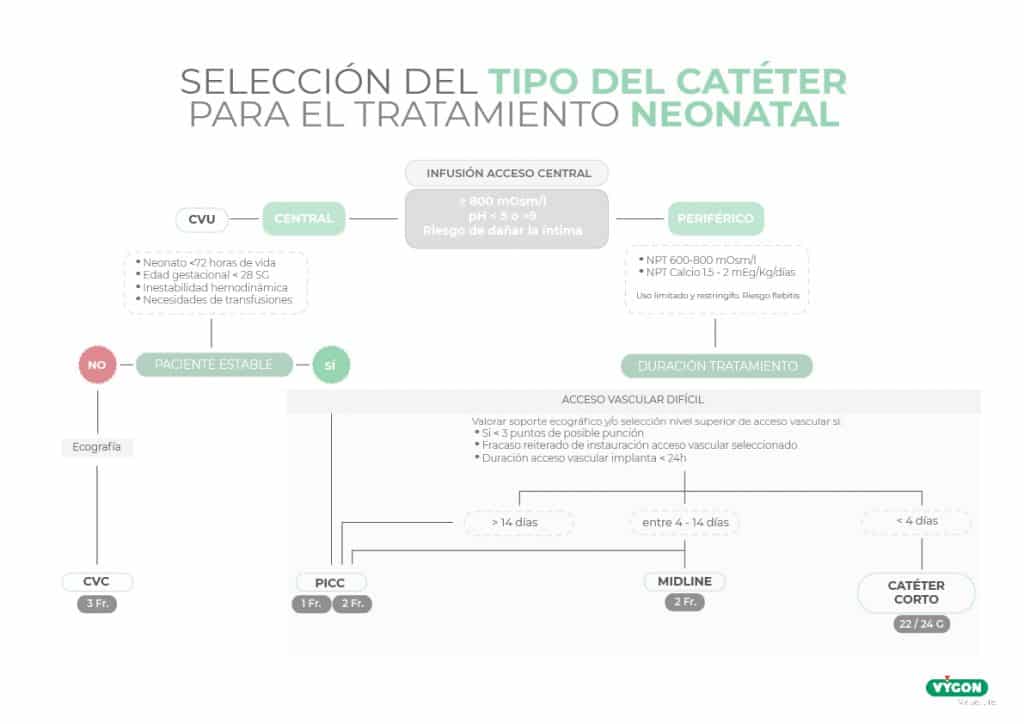
Durante años, el catéter periférico corto ha sido el dispositivo más utilizado en unidades neonatales. Sin embargo, la evidencia más reciente apunta hacia un cambio de paradigma: el catéter central de inserción periférica neonatal (n-PICC) o epicutáneo cava, según la nomenclatura WoCoVA, emerge como una alternativa más segura, eficiente y sostenible.
Mediante preguntas, responderemos a las dudas más frecuentes en las Unidades Neonatales:
- ¿Qué especificaciones tiene cada catéter?
- ¿Qué dice la evidencia científica?
- ¿Por qué es importante esta elección para enfermería?
- ¿Qué dispositivo necesita mi paciente neonatal?
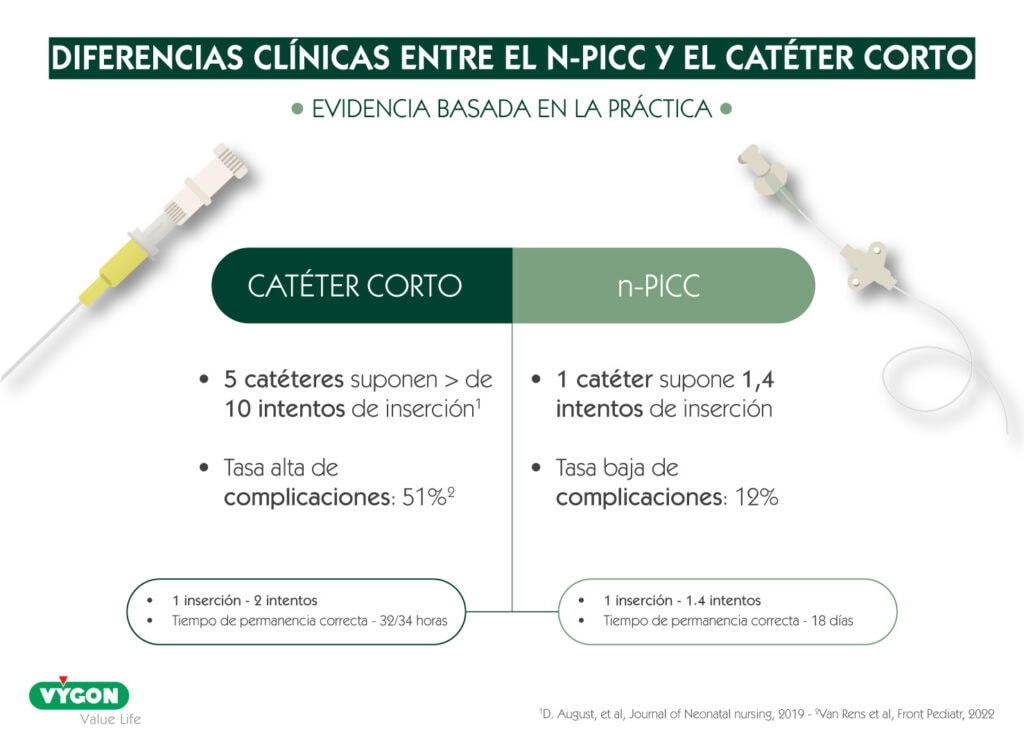
con un catéter periférico corto_
- No es apto para medicaciones con osmolaridades altas o con PH’s extremadamente ácidos o básicos.
- Se requieren hasta 5 catéteres durante un mismo tratamiento.
- Estos 5 catéteres suponen más de 10 intentos de punción, generando dolor, estrés y riesgo acumulado.
- La vida media de un SPC se sitúa en 32–34 horas, lo que obliga a múltiples recambios.
- La tasa de complicaciones puede alcanzar el 51 %, teniendo en cuenta que el tiempo de permanencia es menor (flebítis, extravasación, oclusiones) según Van Rens et al. (2022).
con un N-PICC:
- Permite administrar infusiones independientemente del Ph y de la osmolaridad.
- Se inserta 1 solo catéter, con una media de 1,4 intentos.
- El tiempo de permanencia se eleva hasta 14 días, evitando recambios frecuentes; por tanto es apto para terapias prolongadas.
- La tasa de complicaciones desciende a un 12 % teniendo en cuenta que el tiempo de permanencia del catéter es mayor.
Estos datos no solo hablan de resultados clínicos: hablan de calidad asistencial y confort para el recién nacido.
¿Qué dice la evidencia científica?
Los estudios coinciden: los catéteres periféricos cortos presentan una elevada tasa de fallo, especialmente en población pediátrica y neonatal.
El estudio “Peripheral intravenous catheter duration and failure in paediatric acute care” muestra que más del 40–50 % de los catéteres cortos fallan antes de finalizar la terapia prevista, principalmente por inflamación, oclusión o desplazamiento.
Por otra parte, el estudio “Peripheral Intravenous Cannulation: Complication Rates in the Neonatal Population” confirma esta tendencia: los catéteres cortos muestran complicaciones con facilidad y requieren recambios frecuentes, contribuyendo a interrupciones constantes en la administración de fármacos y nutrición.
El problema no es solo la duración limitada: cada fallo implica una nueva punción, lo que aumenta el dolor, el riesgo de infección y la carga de trabajo del equipo.
¿QUÉ APORTAN LOS n-PICC FRENTE AL CATÉTER PERIFÉRICO CORTO?
La evidencia existente respalda el uso del PICC en situaciones que requieren terapias continuas o irritantes, o cuando se prevé una duración superior a 3–5 días. También teniendo en cuenta el contexto de paciente DIVA.
Sus principales ventajas:
- Mayor tiempo de permanencia con seguridad.
- Menos extravasaciones.
- Tasa de flebitis similar pero en mayor espacio de tiempo.
- Menos punciones repetidas.
- Indicado en prematuros extremos por menor número de punciones.
Todo ello permite mantener la vía de forma estable y sin interrupciones, algo crucial en neonatos frágiles o prematuros.

¿Por qué es importante una buena elección por parte de enfermería?
Cada fallo de un catéter corto implica un procedimiento completo de recanalización: preparación, localización de una nueva vena, varios intentos y posterior vigilancia. Estos recambios repetidos consumen tiempo y generan una carga asistencial considerable en unidades donde el ritmo ya es muy exigente.
En efecto, el PICC reduce drásticamente esta dinámica, ya que suele mantenerse estable durante largos periodos sin necesidad de recambios. Esto permite al equipo de enfermería concentrarse en cuidados de mayor valor añadido, mejorar la planificación y disminuir intervenciones invasivas. En definitiva, menos tiempo dedicando a resolver fallos y más tiempo para cuidar.
¿qUÉ DISPOSITIVO NECESITA MI PACIENTE?
La elección del dispositivo vascular no debería basarse solo en la técnica disponible, sino en las necesidades reales del recién nacido. Cuando la terapia requiere más de unos pocos días, implica soluciones irritantes o es continua, el PICC ofrece una opción más segura y adecuada que el catéter corto.
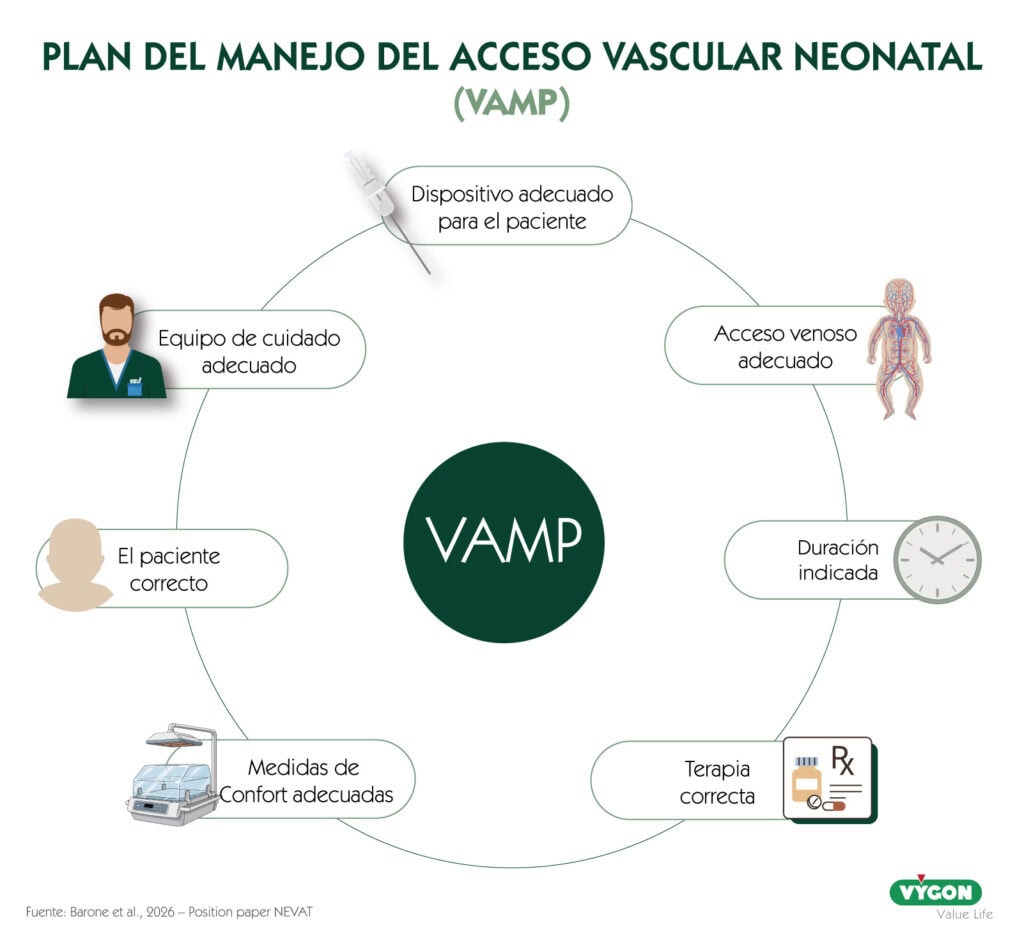
Muchos tratamientos habituales en neonatología cumplen estos criterios desde el inicio, por lo que optar directamente por un PICC permite anticiparse a complicaciones y garantizar la estabilidad de la vía. Esta decisión prioriza el confort del paciente, reduce procedimientos innecesarios y asegura la continuidad terapéutica desde el primer momento.
Las guías internacionales y la nueva evidencia científica recomiendan también el uso de n-PICC largos en neonatología con microintroductores. No obstante, se deberá tener en cuenta el calibre de la vena a canalizar. Las guías internacionales recomiendan que la relación entre el diámetro del catéter y el diámetro del vaso canalizado sea inferior a 1/3, con el fin de garantizar una circulación sanguínea óptima y disminuir la incidencia de complicaciones como trombosis o flebitis.
En conclusión, es importante preservar el capital venoso del paciente neonatal, que es limitado, utilizando siempre dispositivos adecuados según Fr, terapia y duración.
bibliografía
· Avsar, H., Bulbul, A., Kiray Bas, E., Uslu, H. S., & Turkoglu Unal, E. (2025). Peripherally inserted central catheters in newborns: A seven-year single-center experience from a neonatal intensive care unit. Children, 12(9), 1168. https://doi.org/10.3390/children12091168
· Barone, G., Piersigilli, F., & Pittiruti, M. (2026). Vascular access in the newborn: A position paper of Neonatal European Vascular Access Teams (NEVAT). European Journal of Pediatrics, 185, 71. https://link.springer.com/article/10.1007/s00431-025-06717-1
· D’Andrea, V., Cascini, V., Russo, R., Perri, A., Prontera, G., Ancora, G., Vento, G., Lisi, G., & Barone, G. (2023). The role of ultrasound in epicutaneo‑caval catheter insertion in neonates: Systematic review, meta‑analysis and future perspectives. Diagnostics, 13(17), 2850. https://doi.org/10.3390/diagnostics13172850
· Gan, W., Hu, L., Luo, Y., & Tang, M. (2023). Impact of peripherally inserted central venous catheter‑associated phlebitis in neonate guided by intracavitary electrocardiogram: A systematic review and meta‑analysis of randomized controlled trials. International Wound Journal, 20(4), 1130–1138. https://doi.org/10.1111/iwj.13971
(Texto de acceso abierto en Europe PMC: https://europepmc.org/article/MED/36220149)
Parker, S. I., Callander, D., & Whitehead, L. (2017). Peripheral intravenous cannulation: Complication rates in the neonatal population—A multicenter observational study. The Journal of Vascular Access, 18(5), 408–412. https://doi.org/10.5301/jva.5000558
· Romitti, M. G., Rodriguez Perez, C., Pezzotti, E., Motta, M., & Risso, F. M. (2021). Long peripheral catheters in neonates: Filling the gap between short peripheral catheters and epicutaneous‑caval catheters? Journal of Vascular Access, 22(6), 911–916. https://doi.org/10.1177/11297298211057377
· van Rens, M. F. P. T., Hugill, K., van der Lee, R., Piersigilli, F., Francia, A. L. V., van Loon, F. H. J., & Bayoumi, M. A. A. (2025). Short versus long peripheral intravenous catheters in neonates: A retrospective cohort study. Scientific Reports, 15(1), 15373. https://doi.org/10.1038/s41598-025-00301-1
Wallis, M. C., McGrail, M. R., Webster, J., Marsh, N., Gowardman, J. R., Playford, E. G., & Rickard, C. M. (2014). Peripheral intravenous catheter duration and failure in paediatric acute care: A prospective cohort study. Emergency Medicine Australasia, 26(6), 602–608. https://doi.org/10.1111/1742-6723.12305
· Wu, Y., Yan, J., Tang, M., Hu, Y., Wan, X., Li, X., Chen, Q., & Li, X. (2022). A review of neonatal peripherally inserted central venous catheters in extremely or very low birthweight infants based on a three‑year clinical practice: Complication incidences and risk factors. Frontiers in Pediatrics, 10, 987512. https://doi.org/10.3389/fped.2022.987512
· Xiao (Nanete) da Costa Prado, N. C., da Costa Santos, R. S., Silva Costa Almino, R. H., Morais de Lima, D., Silva de Oliveira, S., & Rosendo da Silva, R. A. (2020). Variables asociadas a eventos adversos en neonatos con catéter venoso central de inserción periférica. Enfermería Global, 19(59), 264–298. https://doi.org/10.6018/eglobal.387451
· Shcherbatiuk, K., Magagnoli, C., Susca, F., Caratozzolo, D., Fiander, M., Soll, R. F., Bruschettini, M., & Romantsik, O. (2025). Devices for neonatal peripheral catheterization and tip confirmation: A systematic review and meta‑analysis. Neonatology. Advance online publication. https://doi.org/10.1159/000549323





Muy interesante, no soy neonatóloga pero me es importante tener estos como conocimientos, porque el neonato es el beneficiario para evitarles complicaciones. Gracias por compartir sus conocimientos.