El pulso ha sido motivo de estudio y análisis durante toda la historia. Médicos y filósofos de la antigua Grecia como Aristóteles o Galeno ya conocían el gran papel que tiene en las afecciones médicas.
Comprender la onda de presión arterial permitirá al profesional conocer el estado de los pacientes y fijar objetivos terapéuticos específicos. 1
El Doctor José Miguel Alonso Iñigo, médico especialista en Anestesiología-Reanimación y Tratamiento del dolor, nos explica en qué consiste la onda de presión arterial para poder identificar alteraciones.
¿Cómo se consigue una onda de presión arterial?
Los monitores hemodinámicos nos permiten observar la onda de presión arterial, para ello transforman la onda mecánica del pulso en una señal analógica.
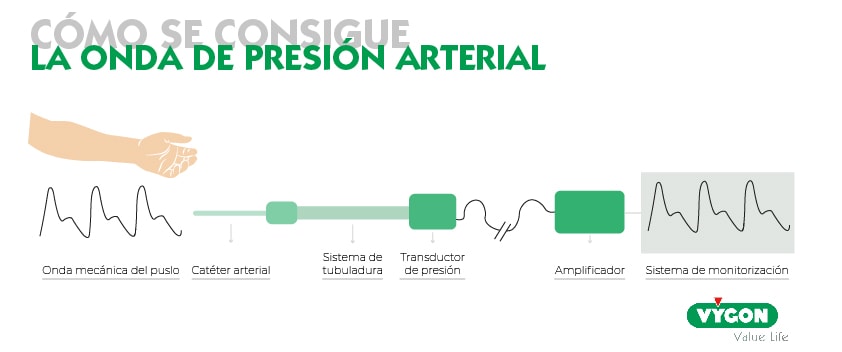
Esta transformación se realiza mediante un sistema de transducción. La secuencia es la siguiente:
- Catéter arterial.
- Sistema de tubuladura: suele ser de plástico y estar relleno de un líquido, normalmente suero fisiológico.
- Transductor de presión al que están conectados: donde se encuentra un oscilador armónico que transforma la señal mecánica en señal analógica.
- Amplificador: la señal analógica recogida por el transductor pasa a través de un amplificador hasta llegar al monitor.
- Sistema de monitorización: recoge la señal analógica generada por el transductor permitiendo la visualización grafica de la onda de presión arterial.
Partes de la onda de presión arterial
Para poder entender la onda de presión arterial es importante conocer su forma. En la siguiente gráfica se pueden identificar 6 partes:
- Ascenso sistólico.
- Presión arterial sistólica.
- Descenso sistólico.
- Punto dícroto.
- Descenso diastólico.
- Presión arterial diastólica.
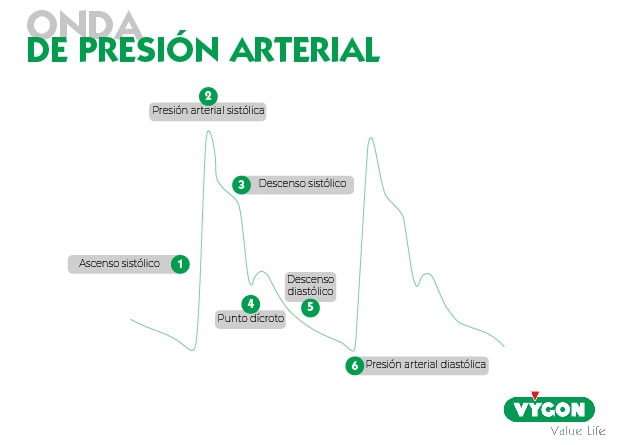
En mayor o menor medida, toda onda de presión arterial debe estar formada por estos 6 puntos. No obstante, hay situaciones en las que existen alteraciones o artefactos que pueden alterar la morfología de la onda de presión arterial.
Punto dícroto
Cuando nos encontramos ante una onda de presión arterial debemos observar toda su morfología, pero uno de los puntos más importantes en el que fijar nuestra atención es el punto dícroto.
Ya que, el punto dícroto representa el cierre de la válvula aortica y divide el ciclo cardiaco entre la sístole y la diástole.
¿Qué representa una onda de presión arterial?
La onda de presión arterial es la consecuencia de la interacción entre el volumen sistólico, el volumen de eyección del ventrículo izquierdo y las características físicas del sistema cardiovascular en cada latido.
Tras la aplicación de un algoritmo adecuado sobre la morfología de la onda de presión arterial es posible obtener información que nos permita analizar el estado cardiovascular de los pacientes como es:
- Tiempo del ciclo cardiaco
- Contractilidad
- Resistencias vasculares
- Volumen sistólico
- Gasto cardiaco
- Respuesta a fluidos durante la ventilación mecánica a través de parámetros como la variación de la presión del pulso o la variación de la presión sistólica.
Obtención de la onda de presión arterial
Para obtener la onda de presión arterial es necesario realizar una aproximación matemática, ya que se compone de diferentes armónicos u ondas básicas.
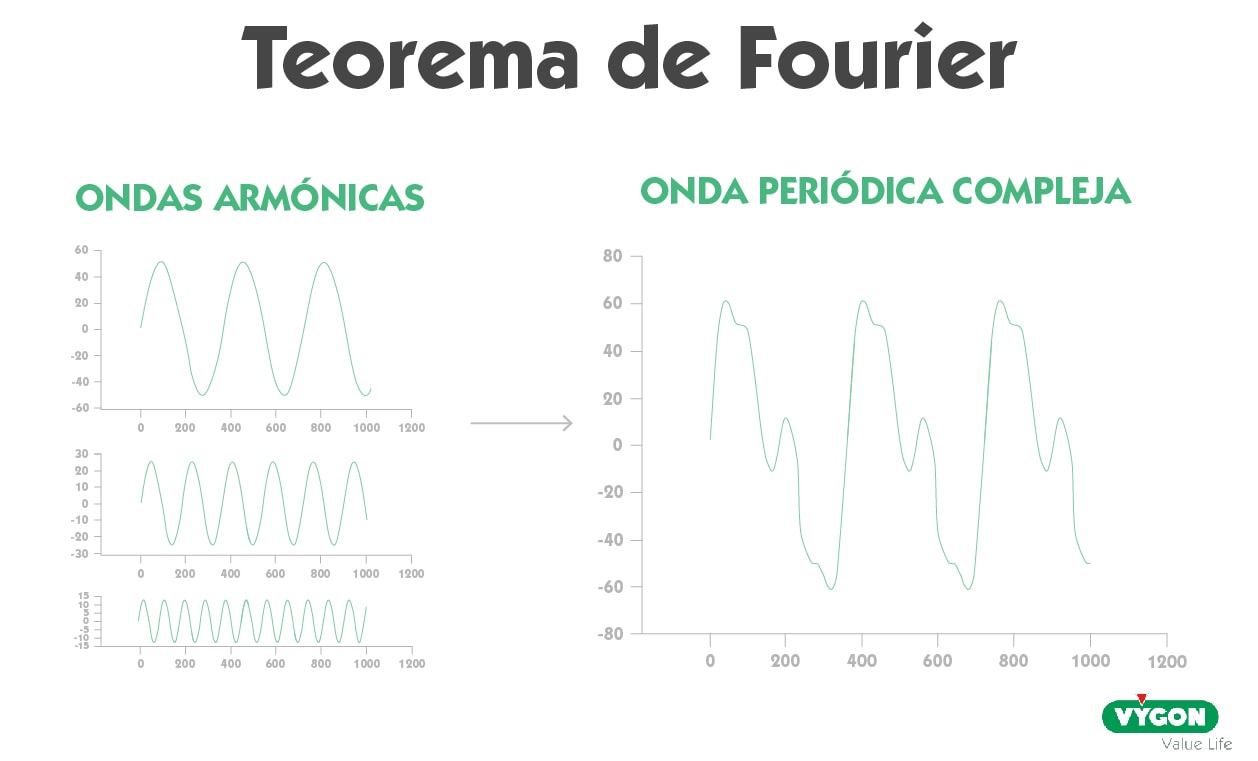
Al aplicar una transformada de Fourier sobre estas ondas básicas u armónicos obtenemos una onda periódica compleja, es decir, la morfología de la onda de presión arterial.
Frecuencia fundamental
Todas las ondas tienen una frecuencia fundamental, es decir, el número de veces que se repite esta onda en el tiempo.
En el caso de la onda de presión arterial, la frecuencia fundamental coincide con la frecuencia del pulso.
Como norma general, en una persona sana, la frecuencia de presión arterial aproximada es de entre 60 y 120 latidos por minuto.
Al hablar de ondas, la forma de expresar la frecuencia desde un punto de vista físico no es en latidos, si no en hercios.
Existe una regla que nos permite transformar el número de latidos en hercios:
60 lat/min = 1 lat/seg = 1 ciclo/seg =1 Hz
Para la obtención de esta onda de presión arterial es necesario emplear un sistema de transducción arterial o comúnmente denominado transductor.
¿Qué características debe tener un sistema de transducción?
El sistema de transducción está compuesto de una membrana, que es la responsable de la transformación de la señal, y de un sistema plástico, un tubo que conecta este transductor con la arteria.
Para evitar que se generen artefactos, como resonancia o amortiguación, el sistema de transducción que utilicemos debe cumplir una serie de características relacionadas con:
- Frecuencia natural: viene determinada por la capacidad de oscilación de la membrana que se encuentra en el interior del transductor.En transductores en los que la frecuencia natural sea muy baja se pueden producir fenómenos de amplificación de la onda de presión arterial, conocidos como resonancia.
- Coeficiente de atenuación. Todo este sistema de transducción formado por membrana y tubuladura, que esta presurizado con un líquido, presenta un coeficiente de atenuación que amortigua la señal mecánica desde la arteria que estemos monitorizando hasta el oscilador armónico o transductor. Si esta atenuación es muy elevada se producirá una disminución en la obtención de la onda de presión arterial, lo que denominamos fenómeno de amortiguación.
Tanto la frecuencia natural del sistema de transducción como el coeficiente de atenuación deben tener unas características específicas, que vienen determinadas por cada fabricante para que cuando hagamos una monitorización de la presión arterial, la onda que obtengamos, sea óptima.
Disponer de características óptimas es fundamental para interpretar correctamente tanto datos de presión arterial sistólica, presión arterial diastólica o presión arterial media, como aquellos derivados del análisis del contorno del pulso cuando apliquemos un algoritmo para la estimación del gasto cardíaco.
En resumen, la característica fundamental que debe tener un sistema de transducción es que su frecuencia natural sea lo más elevada posible para que tenga una respuesta dinámica adecuada, evitando los fenómenos de resonancia.
Onda óptimamente amortiguada
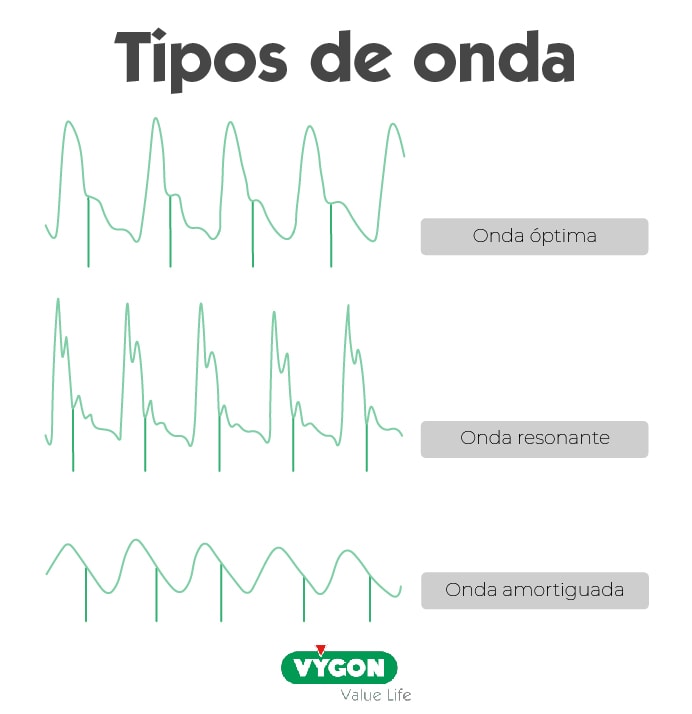
Cuando se estime el volumen sistólico a partir de una onda de presión arterial, independientemente del algoritmo que se utilice, lo más importante es que la onda sea óptima, o, en otras palabras, que esté óptimamente amortiguada.
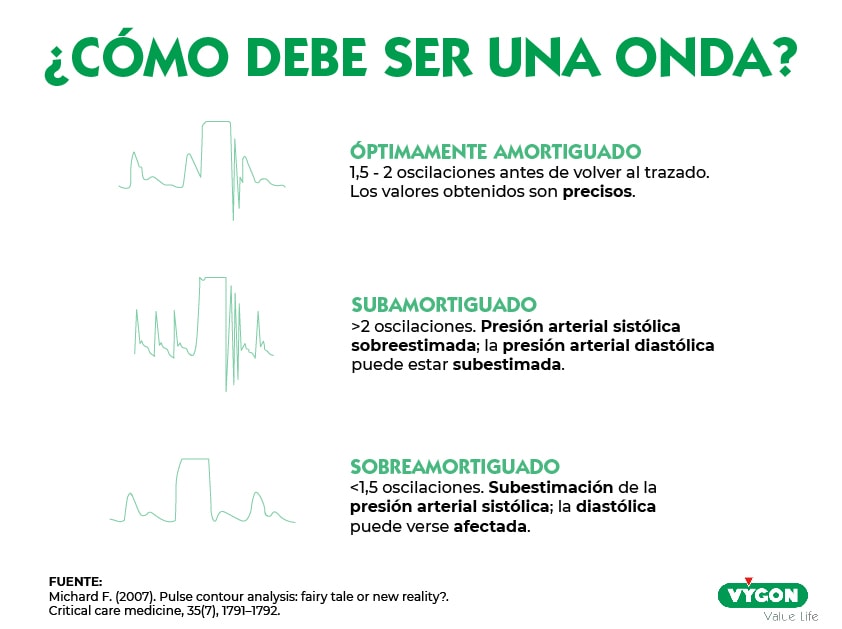
Aplicar cualquier algoritmo sobre una onda resonante o amortiguada aportará datos artefactados, y por tanto los resultados no serán fiables. 2
Siempre que vayáis a hacer una monitorización con un monitor de gasto cardiaco del contorno del pulso, primero hay que hacer un buen diagnóstico de la onda de presión arterial.
Tal es la importancia de tener una onda de presión arterial óptima que, en caso contrario, los valores de estimación del volumen sistólico o del gasto cardíaco van a ser erróneos, independientemente del monitor de contorno del pulso que se utilice.
Para conocer más sobre monitorización hemodinámica con el método P.R.A.M., matricúlate en el curso impartido por el Dr. José Miguel Alonso Iñigo, médico especialista en Anestesiología-Reanimación y Tratamiento del dolor. Para ello, solo tienes que hacer clic aquí o en el banner siguiente.

Te puede interesar
- 7 INDICADORES DE RESPUESTA AL FLUIDO
- 5 PARÁMETROS FUNDAMENTALES PARA CONOCER LA RESPUESTA HEMODINÁMICA DEL PACIENTE SÉPTICO
- 4 CLAVES PARA UN MAYOR CONTROL EN LA INFUSIÓN DE NORADRENALINACRISTALOIDES Y COLOIDES EN LA REANIMACIÓN DEL PACIENTE QUEMADO
- CRISTALOIDES Y COLOIDES EN LA REANIMACIÓN DEL PACIENTE CRÍTICO
- DIAGNÓSTICO, PRONÓSTICO Y TRATAMIENTO A TRAVÉS DEL PULSO SEGÚN FRANCISCO SOLANO LUQUE
Bibliografía
- Manisty, C. H., Zambanini, A., Parker, K. H., Davies, J. E., Francis, D. P., Mayet, J., McG Thom, S. A., Hughes, A. D., & Anglo-Scandinavian Cardiac Outcome Trial Investigators (2009). Differences in the magnitude of wave reflection account for differential effects of amlodipine- versus atenolol-based regimens on central blood pressure: an Anglo-Scandinavian Cardiac Outcome Trial substudy. Hypertension (Dallas, Tex. : 1979), 54(4), 724–730.
- Michard F. (2007). Pulse contour analysis: fairy tale or new reality?. Critical care medicine, 35(7), 1791–1792.




Hola, una inquietud, existen cambios en los parámetros, si el transductor de presión en encuentra paralelo al paciente con el estabilizador o se encuentra longitudinal al paciente
Hola Daniel. Se recomienda nivelar la llave más cercana del transductor con respecto al eje flebostático o punto medio anteroposterior torácico, esto es válido siempre y cuando el paciente esté en posición supino o Fowler.
Para localizar el eje flebostático debemos, trazar una línea imaginaria desde el cuarto espacio intercostal hasta el lado derecho del tórax y una segunda línea imaginaria desde la línea media axilar del paciente hacia abajo.
En el punto donde estas dos líneas imaginarias se crucen se encontrará el eje flebostático del paciente. Idealmente, la monitorización intravascular debe estar a este nivel o, al menos, a esta altura; ya que ello nos ayuda a eliminar los efectos de la presión hidrostática sobre el transductor de presión.
Esperamos haber resuelto su pregunta. Estamos a su disposición para resolver cualquier otra duda.
Un saludo.
Me gusta mucho la explicación gracias