La Dra. M. Victoria Ramos Casado, médico adjunto de la UCI pediátrica del hospital 12 de octubre, expone en el curso “Casos prácticos de monitorización hemodinámica con método P.R.A.M en pediatría”, un caso de postoperatorio de cirugía cardíaca pediátrica, preparado junto con la Dra. Luisa Barón González de Suso, médico adjunto de la UCI pediátrica del hospital 12 de octubre.
La doctora comienza su exposición hablándonos de la importancia de monitorizar a los pacientes para poder actuar precozmente e individualizar el tratamiento y continúa exponiendo el caso, así como los retos a los que tuvieron que enfrentarse.
¿Por qué monitorizar?
La monitorización hemodinámica es esencial para realizar un tratamiento apropiado dirigido por objetivos terapéuticos en los pacientes críticos, entre los que se encuentra el postoperatorio de cirugía cardiaca.
La monitorización continua y en tiempo real es imprescindible para la adecuada interpretación y la anticipación en el manejo clínico.
En el postoperatorio de cirugía cardiaca existe gran variabilidad en los datos hemodinámicos, la cual se ve acentuada en niños, sobre todo, en edades precoces como en los neonatos.
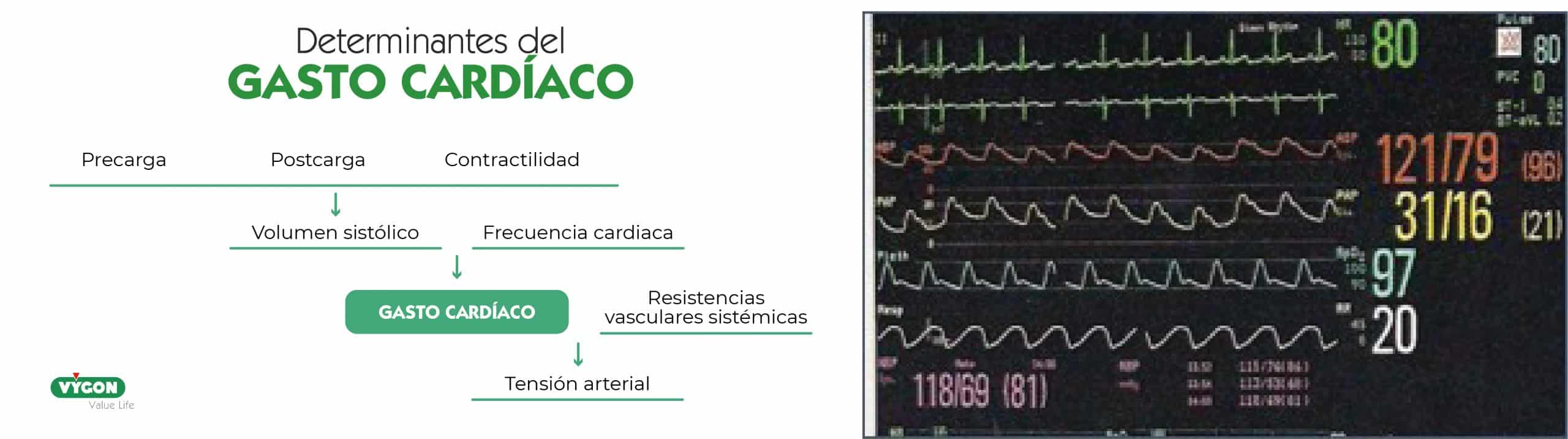
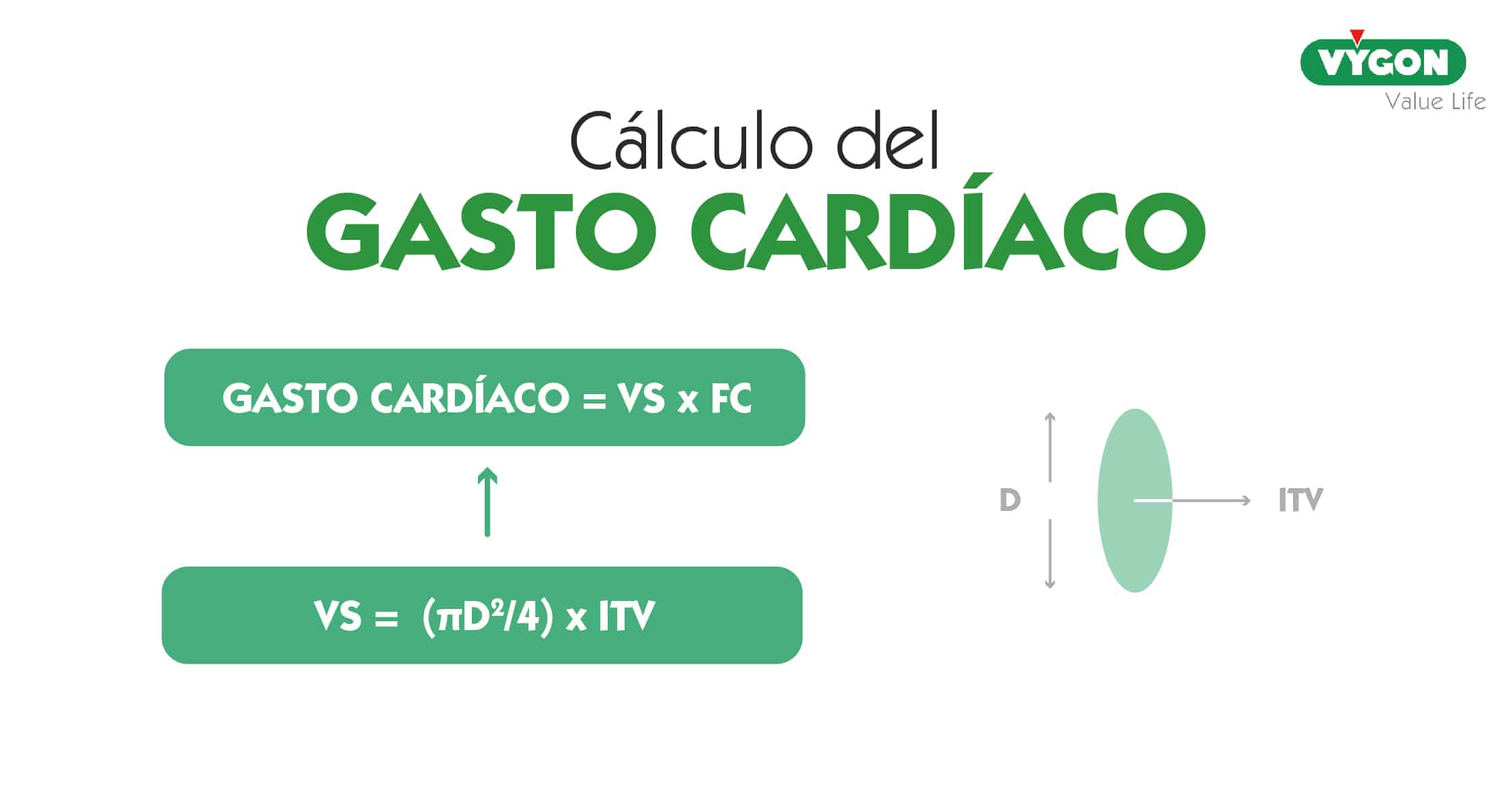
El gasto cardíaco tiene que adaptarse a las necesidades de consumo de O2 en cada momento. El paciente crítico tiene unas demandas de O2 anormales debido al proceso de la enfermedad y la fisiopatología de su propia cardiopatía, como sucede en el ventrículo único.
Es fundamental integrar la fisiopatología del paciente con la situación clínica y los objetivos terapéuticos.
Caso clínico
Introducción
El caso que expone la doctora Victoria Ramos es el de un paciente con diagnóstico prenatal de estenosis aortica congénita grave, estenosis e insuficiencia mitral grave y fibroelastosis subendocárdica del ventrículo izquierdo, a pesar de que este, tenía un volumen adecuado.
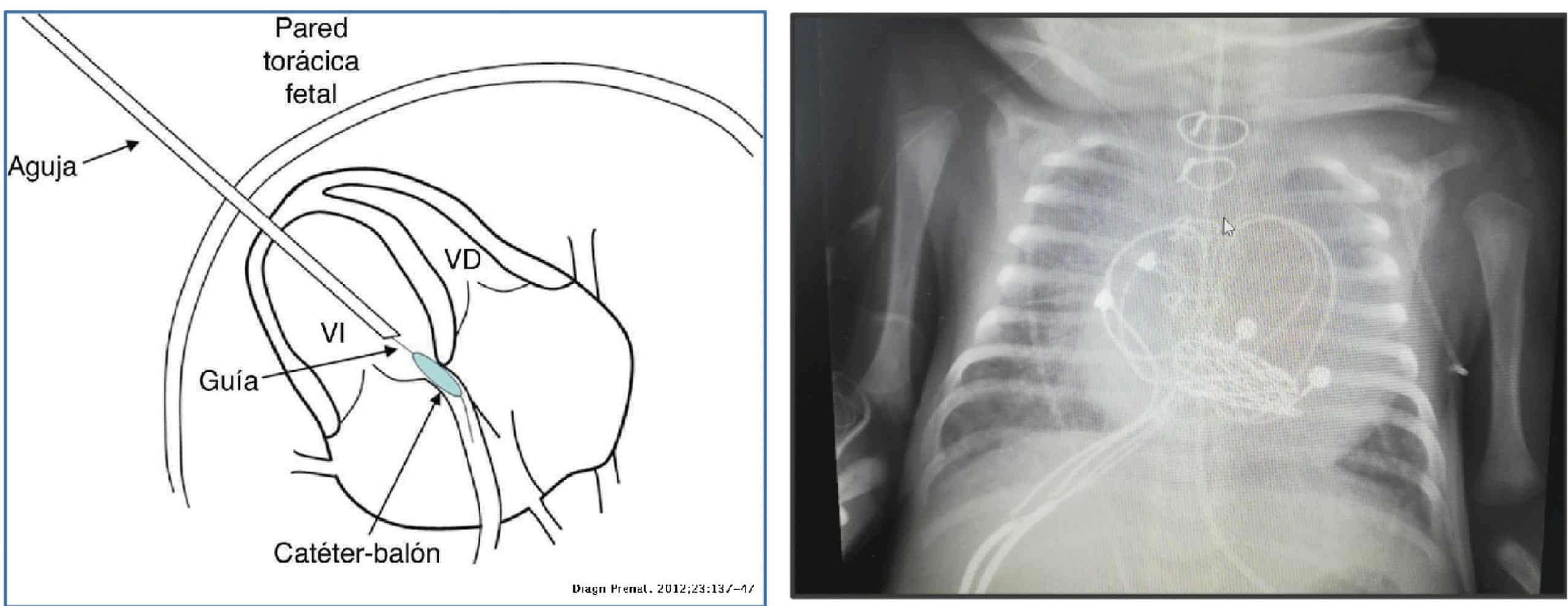
- Se realizo una valvuloplastia fetal, con el fin de que se pudiera desarrollar la aorta ascendente, en la semana 23 de gestación, consiguiéndose una apertura de la válvula aortica de 3 mm.
- Al nacimiento, el paciente pesó 2,8 kg. y se iniciaron prostaglandinas E1. Con todos los datos del volumen del ventrículo y debido a su estenosis e insuficiencia mitral, se planificó una cirugía biventricular.
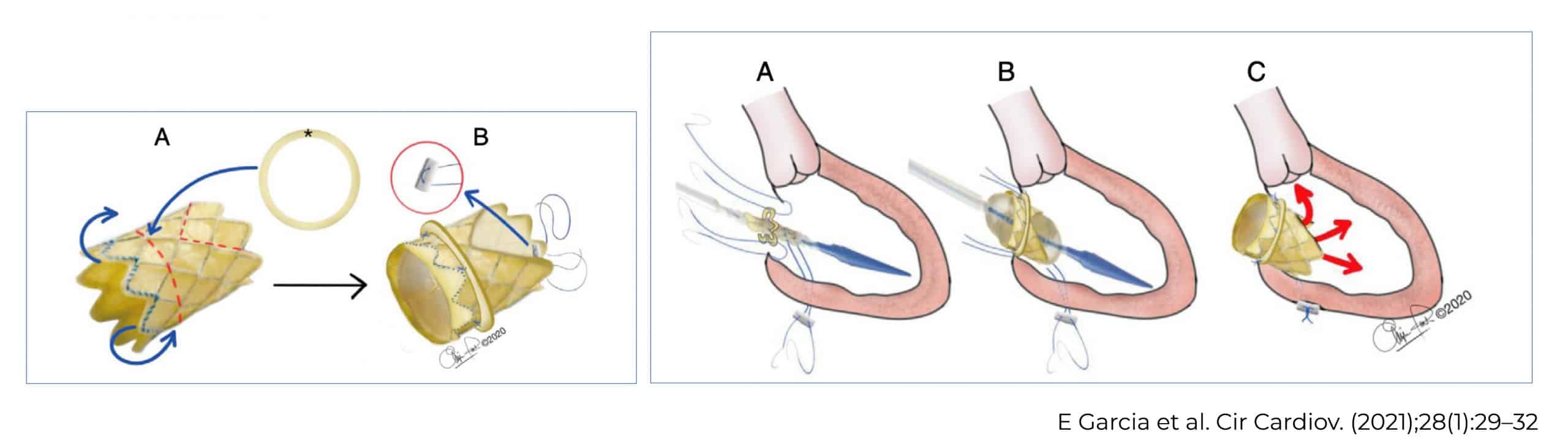
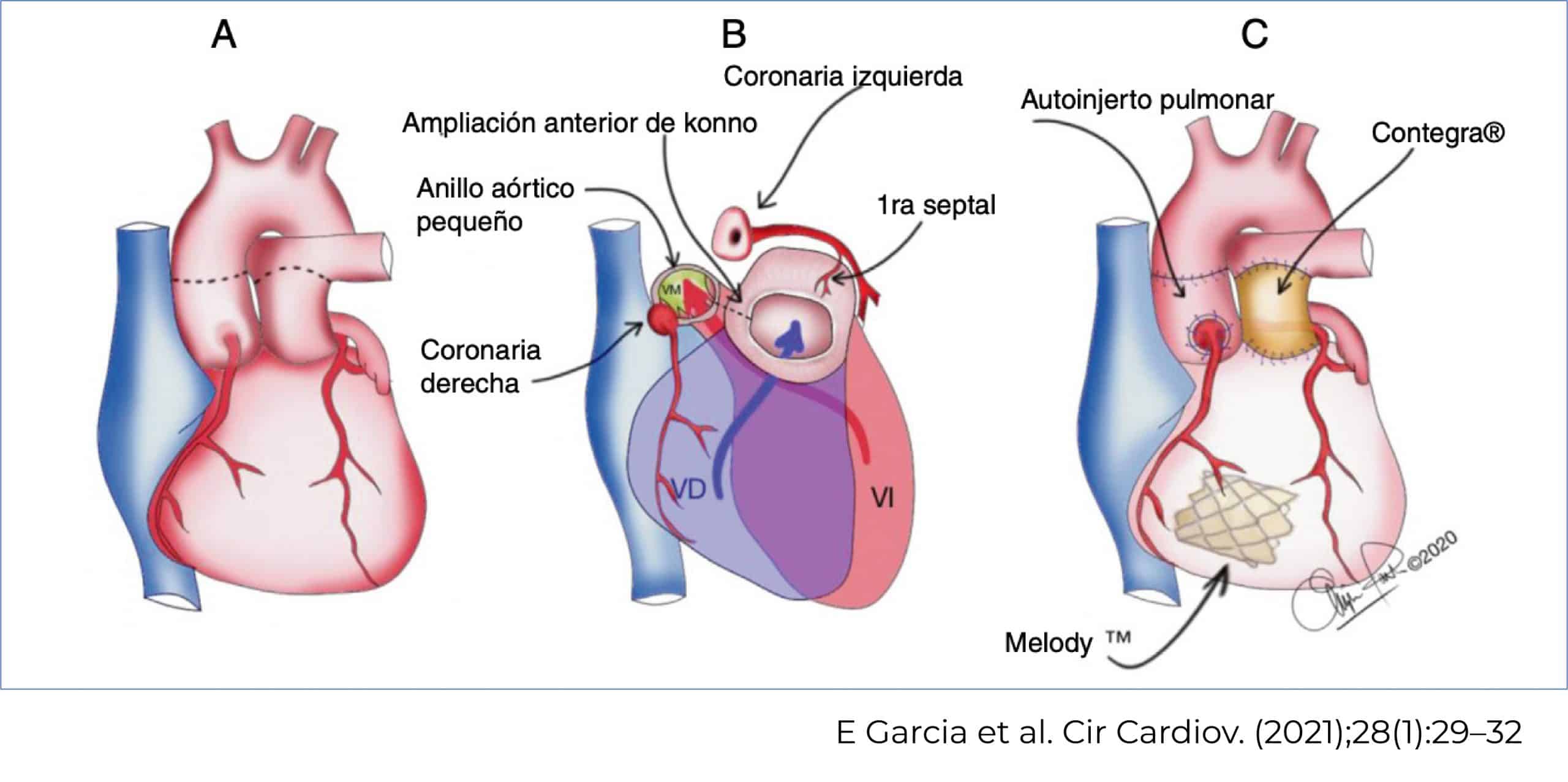
- Al séptimo día de vida, se realizó la cirugía cardiaca, cirugía de Ross-Konno.
Cirugía de Ross-Konno
La cirugía de Ross-Konno permite reparar la válvula aórtica dañada. Para ello, se utiliza la válvula pulmonar en posición aortica con translocación de las coronarias y en posición pulmonar se colocó un conducto contegra.
Además, debido a la doble lesión mitral con insuficiencia grave, también se colocó una válvula Melody® en posición mitral; y se realizó una resección de fibroelastosis.
Desarrollo del caso
El paciente tuvo un bloqueo AV postquirúrgico debido a que el anillo mitral no era muy grande.
Se partió con tórax abierto electivo, el cual pudo cerrarse a las 72h implantando el marcapasos definitivo, St Jude.
El soporte vasoactivo que tuvo al ingreso consistió en:
- Milrinona 0.6 mcg/kg/min.
- Adrenalina 0.1 mcg/Kg/min que se pudo descender a 0.03 mcg/Kg/min en las primeras 72h, coincidiendo con el cierre de tórax.
También se utilizó oxido nítrico (NOi), el cual, también se pudo retirar tras el cierre de tórax.
El día 10 tras el postoperatorio, el paciente evolucionó con datos clínicos y gasométricos de adecuado gasto cardíaco.
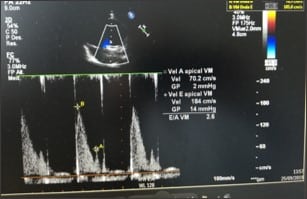
En la ecocardiografía que se le realizó, se destacaba una disfunción sistólica leve VI (FEVI50%), disfunción diastólica VI moderada-grave, flujo laminar en prótesis mitral e insuficiencia pulmonar libre con estenosis leve desde las ramas.
A los 24 días de ingreso en la UCI pediátrica, se pudo extubar al paciente.
Extubación
Se trató de una extubación programada por la disfunción diastólica a VMNI, con BIPAP, y con tratamiento vasodilatador con Milrinona con dosis hasta 0.8 y Urapidilo a dosis moderadas.
Se trata de un paciente, como se puede visualizar en la imagen, que en el momento de la extubación estaba taquicárdico, con unas tensiones medias adecuadas y polipneico.
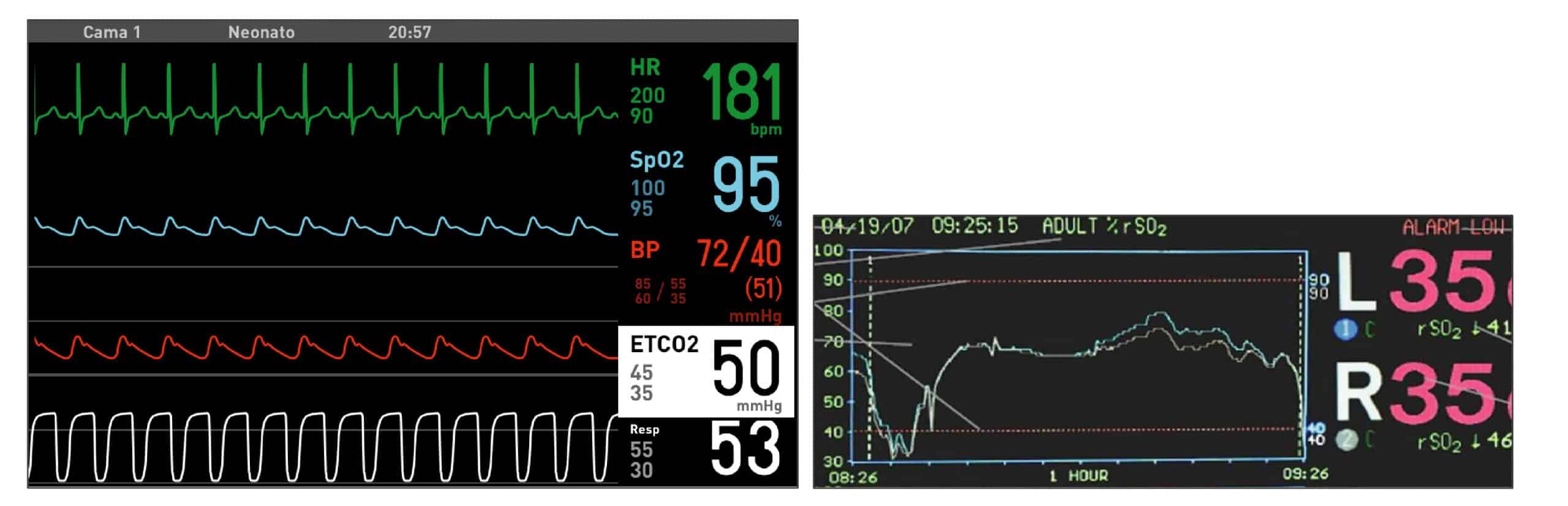
Monitorización hemodinámica
Para la monitorización se utilizó el monitor MostCare Up. Este monitor utiliza el método P.R.A.M. para extraer los datos hemodinámicos.
Se trata de un método basado en el análisis del contorno del pulso que no necesita calibración, ya que, para estimar la Z, latido a latido, se basa en métodos físico-matemáticos avanzados. De esta forma, es capaz obtener valores fidedignos y a tiempo real independientemente de las características de cada paciente.
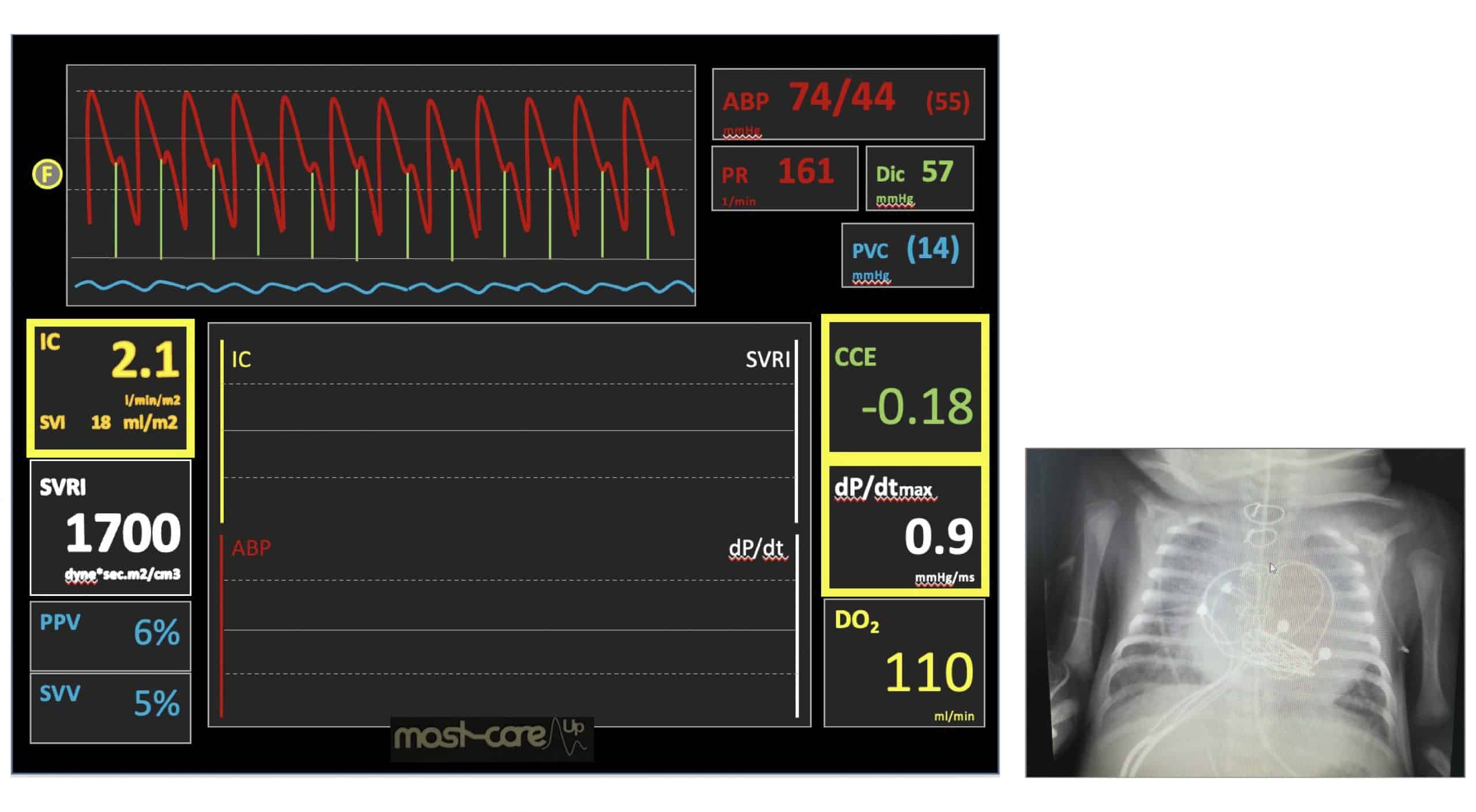
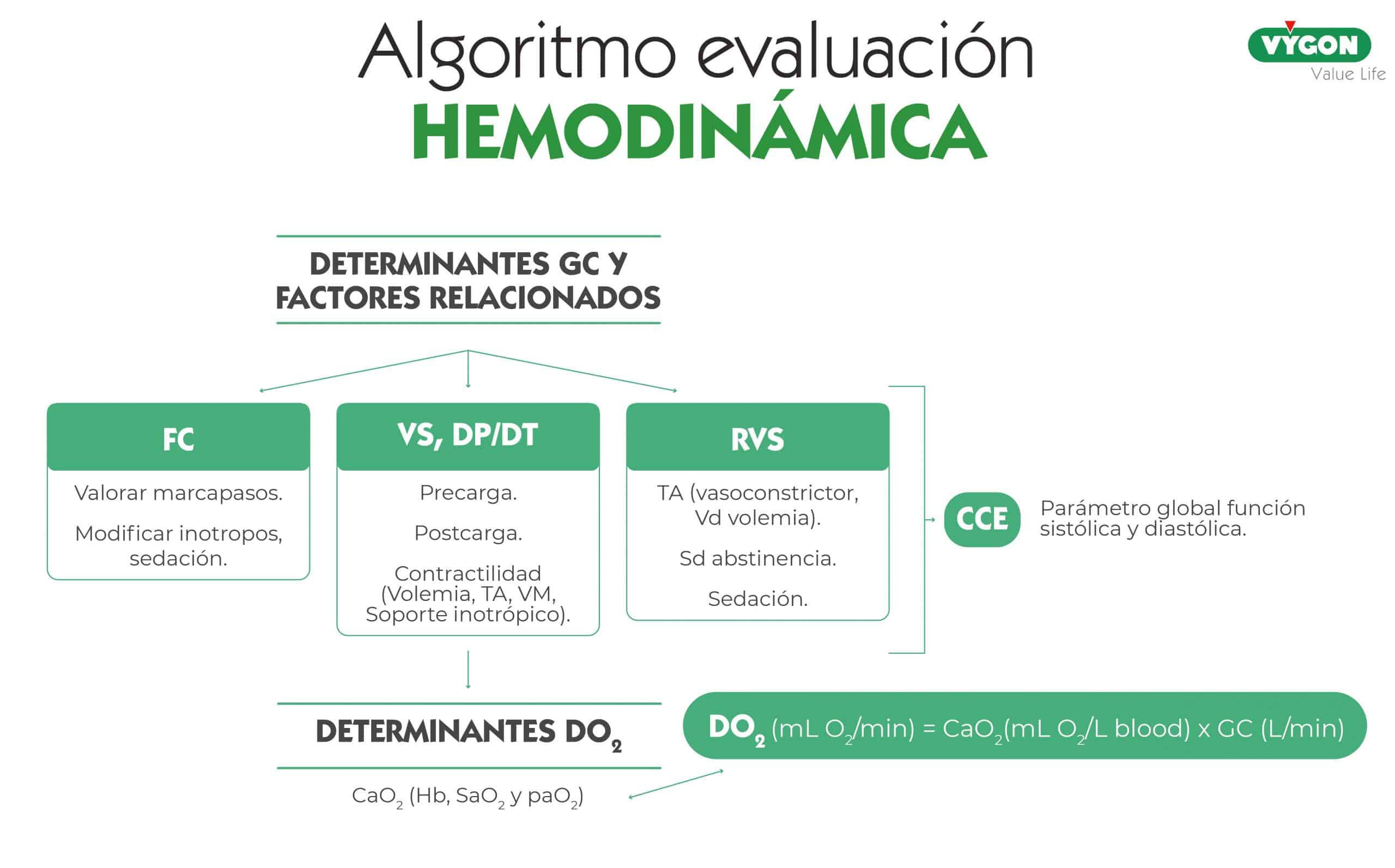
En la pantalla del monitor se observó, como se puede ver en la imagen:
- Índice cardiaco (IC) de 2.1 /min/m2
- Volumen sistólico (SV) de 18 m/m2
- Resistencia vascular sistémica (SVR) de 1.700 dynas·seg3/cm3
- dP/dtmáx. de 0.9 mmHg/ml
- Ciclo de eficiencia cardiaca (CCE) de -0.18
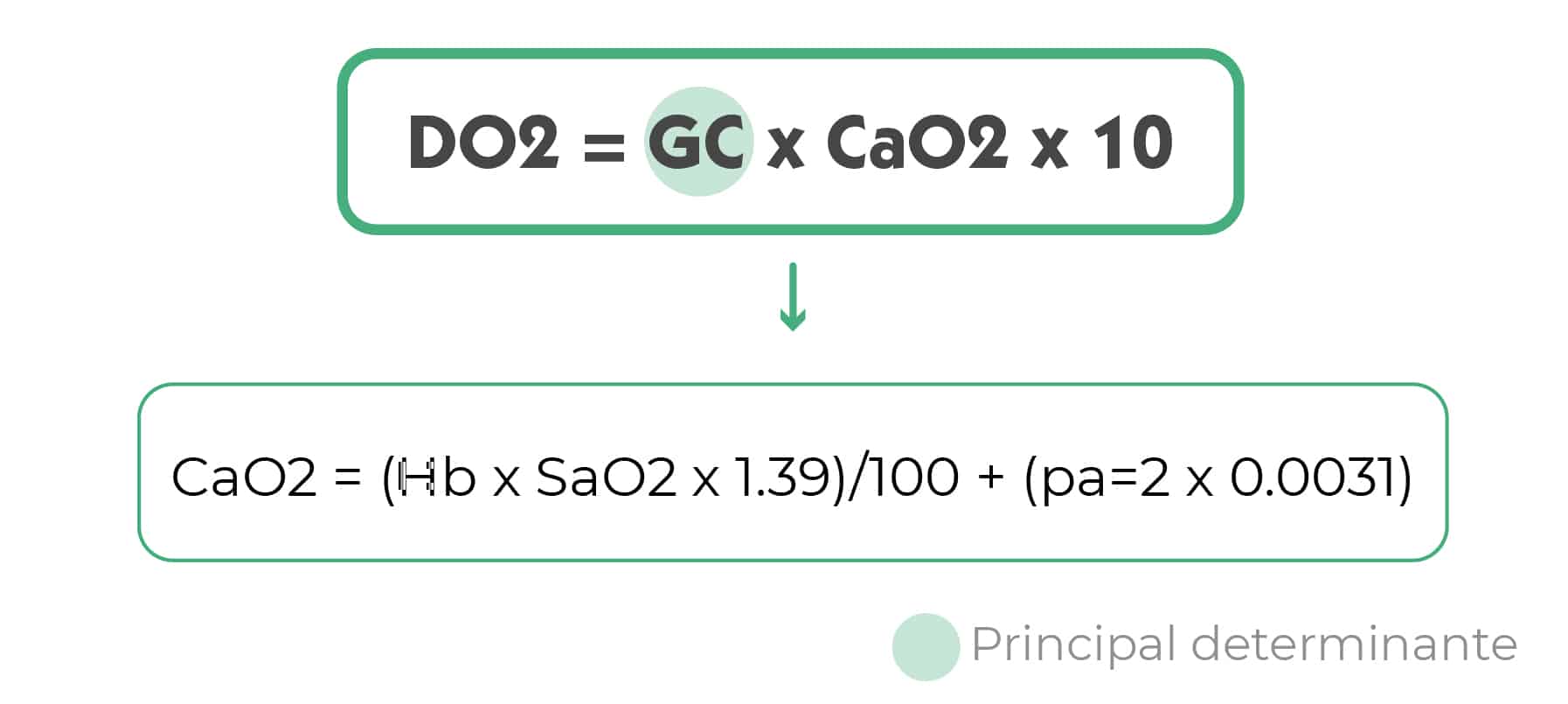
- DO2 de 110 ml/min
Situación clínica de bajo gasto cardíaco
Los datos de MostCare Up apoyaban la baja vasoconstricción periférica con unas resistencias periféricas elevadas, irritabilidad continua, no solo por el edema, también por la situación de bajo gasto cardiaco con hipertensión y taquicardia, y una situación, por la congestión pulmonar, de polipnea con tiraje moderado.
Gasometría
- Acidosis metabólica.
- Elevación de láctico.
- Descenso SvO2 e INVOS, con aumento del IEO desde la extubación.
Rx de tórax
- Edema agudo de pulmón.
Ecocardiografía
- E/E’ > 20, relación E/A >2.
- Patrón restrictivo.
- Volumen aurícula izquierda elevado desde la cirugía.
Reintubación
- Ventilación mecánica, aumento de la Peep, FiO2 a 0.8.
- Sedación: Dxm.
- Vasodilatador: Milrinona y urapidilo.
Retos
La doctora comenta los retos a los que se tuvieron que enfrentar durante el tratamiento y monitorización de este paciente, principalmente centrados en la disfunción diastólica grave del ventrículo izquierdo.
Anticiparse a la evolución con los datos clínicos integrados con la monitorización
- Resistencias vasculares sistémicas (RVS) estaban elevadas debido a la vasoconstrición e hipertensión: se intensificó el tratamiento vasodiatador.
En pacientes similares al del caso clínico, resulta de gran importancia el control de síntomas de síndrome abstinencia, principalmente en neonatos y lactantes pequeños, ya que puede provocar gran hipertensión, taquicardia y la situación de llanto aumenta mucho las resistencias vasculares sistémicas. Por lo tanto, monitorizar la RVS nos puede ayudar a anticiparnos. - Variación del volumen sistólico (VVS) y dP/dt máx.: se debe optimizar la precarga para evitar que sea un paciente hipovolémico; además estos pacientes tienen congestión pulmonar y debemos tratarle con diurético.
Con respecto al soporte inotrópico, trataron de no soportar demasiado con adrenalina, ya que aumenta las resistencias y la frecuencia. - Ciclo de Eficiencia Cardíaca (CCE): se trata de un parámetro que aporta mucha información sobre la interacción ventrículo-arterial y de un ventrículo con otro, siendo un parámetro muy importante, sobre todo en la disfunción diastólica, ya que permite controlar factores agravantes como la taquicardia y la hipertensión arterial.
Optimizar la situación hemodinámica
- En pacientes con disfunción, con ventilación no invasiva (BIPAP/CPAP).
Iniciar tratamiento Betabloqueante
El control de las resistencias y de la respuesta del paciente al tratamiento vasodilatador, permite iniciar tratamientos betabloqueantes y si tenemos una frecuencia cardiaca elevada, dependiendo de la fase y la situación propia del paciente, se administrará carvedilol o propranolol, según si hay disfunción asociada.
Además, en pacientes con marcapasos, como sucede en este caso clínico, se debe optimizar el marcapasos. Si se trata de un paciente con taquicardias sinusal, se debe frenar con medicación. Y, en el caso contrario, cuando estamos ante un paciente con frecuencia baja, se debe optimizar la frecuencia para mejorar el gasto cardíaco, ya que, en pacientes neonatos, su gasto cardíaco depende mucho de la frecuencia cardíaca.
Posibles complicaciones sin monitorización
Son múltiples las complicaciones que nos podemos encontrar en caso de no utilizar monitorización. En el caso del postoperatorio hay una serie de momentos en los que es muy importante apoyarse en un monitor hemodinámico, como son:
Ingreso en la UCIP tras cirugía
La doctora comenta que siempre monitorizan los siguientes parámetros claves:
- Índice Cardíaco (IC)
- Volumen sistólico (VS)
- Resistencias vasculares sistémicas (RVS)
- Eficiencia del Ciclo Cardíaco (CCE)
- Dp/dt máx.
- Elastancia dinámica (VVS/PPV)
- Aporte de Oxígeno (DO2)
Estos parámetros permiten anticiparse y evitar un bajo gasto.
Cierre electivo de tórax
Previamente al cierre electivo de tórax programado, que suele ser entre el segundo y cuarto día, nos comenta la doctora, que tratan de haber optimizado todos los parámetros anteriores.
Extubación programada: evitar congestión/edema pulmonar
En pacientes en los que se conoce una disfunción diastólica, tratan de minimizar todos los factores agravantes:
- Hipertensión.
- Taquicardia.
- Síndrome de abstinencia.
Estas estrategias se llevaron a cabo en el caso expuesto con el fin de evitar la congestión pulmonar y presiones telediastólicas elevadas.
Reintubación
Otro momento clave es la reintubación. Siempre que el paciente presente datos de presión telediastólica elevada, es importante anticiparse y optimizar los parámetros anteriores, de esta forma reduciremos el riesgo de una parada. La cual, en un paciente complejo, puede determinar iniciar una ECMO.
Ventajas de la monitorización
- Postoperatorio inmediato
- Optimización del gasto cardíaco
- Ajuste de soporte inotrópico y vasodilatador
- Optimización de estimulación de marcapasos
- Preparación para extubación
- VNI electiva
- Tratamiento vasodilatador marcado: Urapidilo, Milrinona, Levosimendán
- Correlación del GC monitorizado con el calculado por ecocardiografía
- Minimizar factores agravantes de la disfunción diastólica
- Transporte O2 (DO2)
Ventajas de la monitorización
La doctora Victoria Ramos, comparte en el curso las ventajas que aporta monitorizar en un postoperatorio de cirugía cardiaca.
Postoperatorio inmediato
- En el postoperatorio inmediato permite optimizar el gasto cardiaco.
- Ajustar el soporte inotrópico y vasodilatador: necesitaremos más de uno u otro dependiendo de las resistencias. En caso de tenerlas bajas, se pueden elevar con el uso de noradrenalina, siempre sin dejar de monitorizar las resistencias por una curva arterial óptima para no intentar subir mucho el soporte inotrópico, el cual puede hacer que se consuma más oxígeno.
- Optimización de estimulación de marcapasos: La utilización de marcapasos puede mejorar mucho el índice cardíaco.
Preparación para extubación
- Ventilación no invasiva electiva: en pacientes que tienen o en los que se espera una presión telediastólica izquierda elevada.
- Tratamiento vasodilatador marcado: se utilizará, dependiendo del caso concreto de cada paciente, Urapidilo. Milrinona o Levosimendán, siempre controlando de no pasar a resistencias sistémicas muy bajas.
- Correlación del gasto cardíaco (GC) monitorizado con el calculado por ecocardiografía: Minimizar factores agravantes de la disfunción diastólica. Principalmente si la monitorización se realiza a través de un catéter umbilical, ya que es habitual que sufra amortiguación. Antes de realizar algún cambio en el soporte, es importante poder confirmar con ecocardiografía.
- Transporte O2 (DO2): para ello, mejorar todos los parámetros que influyen en el cálculo de DO2.
Ideas clave
- En un paciente crítico son claves los «detalles» y la anticipación en el manejo.
- Individualizar, optimizar y afinar el tratamiento.
- Correlacionar los datos hemodinámicos monitorizados con fisiopatología, ecocardiografía y situación clínica del paciente.
Este caso clínico de postoperatorio de cirugía cardíaca pediátrica presentado por la Dra. M. Victoria Ramos Casado podrás encontrarlo, junto a otras tres presentaciones realizadas por profesionales de diferentes puntos de España, en nuestro curso “Casos prácticos de monitorización hemodinámica con método P.R.A.M en pediatría”. Para acceder al curso debes hacer clic aquí o en el banner anterior.
Te puede interesar
- ¿CUÁLES SON LOS PARÁMETROS HEMODINÁMICOS CLÁSICOS? EL DR. JOSÉ MIGUEL ALONSO IÑIGO LOS EXPLICA
- ¿CUÁLES SON LOS PARÁMETROS HEMODINÁMICOS AVANZADOS Y QUÉ INFORMACIÓN APORTAN? EL DR. JOSÉ MIGUEL ALONSO NOS LO EXPLICA
- ¿QUÉ ES UNA ONDA DE PRESIÓN ARTERIAL? EL DR. JOSÉ MIGUEL ALONSO IÑIGO RESPONDE LA PREGUNTA
- 7 INDICADORES DE RESPUESTA AL FLUIDO
- 4 CLAVES PARA UN MAYOR CONTROL EN LA INFUSIÓN DE NORADRENALINA
- CRISTALOIDES Y COLOIDES EN LA REANIMACIÓN DEL PACIENTE CRÍTICO







0 comentarios
Trackbacks/Pingbacks