Dado que algunas de las estrategias normalmente recomendadas para manejo de la vía aérea difícil pueden no ser ideales en el contexto de la infección por COVID-19, la Society for Airway Management (SAM), ha creado una task force para revisar la literatura existente y las guías de práctica clínica actuales de la Sociedad Americana de Anestesiólogos (ASA), con el objetivo de optimizar el manejo exitoso de la vía aérea minimizando la exposición al riesgo de los profesionales sanitarios.
Puntos clave:
- El coronavirus SARS-CoV-2, causante del COVID-19, se propaga vía gotas respiratorias, la ventilación con bolsa-mascarilla, la intubación y la extubación de los pacientes pone en riesgo a los profesionales sanitarios.
- El COVID-19 a menudo resulta en hipoxemia severa que precisa de manejo de la vía aérea.
- Una vía aérea difícil no anticipada puede aumentar el riesgo de infección del personal sanitario si se necesitan múltiples intentos o múltiples intervinientes.
Consideraciones no anatómicas
Una vía aérea difícil puede presentarse debido a la imposibilidad de ventilar, oxigenar, intubar o cualquier combinación de las causes precedentes. La incidencia de vía aérea difícil puede aumentar debido a consideraciones anatómicas, fisiológicas y contextuales.
Dado que no todos los pacientes COVID-19 pueden presentar predictores anatómicos o fisiológicos de vía aérea difícil, es importante permitir una preparación adecuada para reducir el riesgo de exposición y las complicaciones.
Riesgo de aerosolozación, EPI y Equipo de Intubación
Durante el manejo de la vía aérea, la bolsa-mascarilla, la intubación endotraqueal y la extubación son procedimientos generadores de aerosoles.
En pacientes con vía aérea difícil, el manejo de la vía aérea puede llevar más tiempo e involucrar más profesionales sanitarios y procedimientos aerosolizadores. Para minimizar el número de profesionales sanitarios en la habitación del paciente, el equipo de Intubación debería estar conformado por personal altamente entrenado y estrictamente necesario.
Antes de entrar en la habitación del paciente, el Equipo de Intubación debería discutir y planificar las acciones a llevar a cabo y verificar que todo el material necesario esté disponible:

* PREFERIBLE MATERIAL DE UN SOLO USO, SI DISPONIBLE
Equipos de barrera
Además de los EPI, se han desarrollado equipos de barrera para proteger a los profesionales sanitarios de la contaminación por las partículas virales que se esparcen durante los procedimientos generadores de aerosoles
Estos equipos fueron aprobados por la FDA en mayo de 2020 para su uso junto con los EPI, pero ciertas dudas sobre su seguridad real llevaron a su revocación en agosto de 2020.
Recomendaciones
Se deben sopesar los factores de riesgo de la vía aérea difícil fisiológica, que en pacientes de COVID-19 incluyen hipovolemia por diuresis agresiva, desaturación crónica, hipertensión pulmonar, disfunción miocárdica y colapso cardiovascular.
– Si es posible, el Equipo de Intubación debería constar de 4 miembros:
- Un profesional con experiencia en manejo avanzado de la vía aérea
- Un segundo asistente con experiencia en manejo de la vía aérea
- Un especialista en neumología
- Un observador (que quedará fuera de la habitación)
– Utilizar el EPI como se describe en las guías de manejo de la vía aérea de paciente COVID-19 para intubaciones no difíciles.
– Si hay disponibilidad, usar un PAPR como primera linea de EPI en caso de intubaciones emergentes.
– Carro de vía aérea difícil (que estará fuera de la habitación del paciente) que incluya material desechable, si está disponible.
– No se recomiendan Equipos de Barrera para el manejo de vía aérea difícil en el paciente confirmado o sospechoso de COVID-19.
Oxigenación pre-intubación
En el paciente COVID-19 con vía aérea difícil, la preoxigenación es críticamente importante debido a la alta probabilidad de hipoxemia y porque la duración del manejo de la vía aérea difícil puede ser más larga que en un paciente sin dificultad.
Pre-oxigenación previa a la inducción
Una máscara adecuada con un sellado hermético y unida a un filtro HEPA, proporciona una pre-oxigenación óptima en pacientes respirando espontáneamente. El objetivo es conseguir un nivel de EtO₂ del 90% medido por un analizador de gases o durante 3 minutos si no hay disponible un analizador de gases.
Oxigenación en el período entre la administración de relajante muscular y la intubación
En pacientes con COVID-19, la desaturación puede ser rápida y persistente. En pacientes que además presentan vía aérea difícil, a la luz de la limitada eficacia de la oxigenación en apnea para prevenir la desaturación de oxígeno después de la inducción/relajación muscular, y el riesgo potencialmente mayor de aerosolización, cuando la hipoxemia está presente o es inminente, se recomienda la ventilación con bolsa-mascarilla con una máscara facial bien sellada.

Oxigenación tras inducción
- En paciente hipoxémico, efectuar ventilación con bolsa-mascarilla con mascarilla facial bien sellada.
- Si la ventilación con bolsa-mascarilla es inefectiva o se producen fugas significativas, inserta un dispositivo supraglótico, preferiblemente de segunda generación, para facilitar la ventilación.
- Considerar la aplicación de oxigenación apneica.
Farmacología para el manejo de la vía aérea

Técnica a menudo usada para el manejo de la vía aérea difícil cuando la inducción anestésica de rutina, con o sin relajación neuromuscular, puede resultar en un paciente que no se pueda intubar ni ventilar u otras complicaciones.
En pacientes COVID-19, el tiempo extra necesario para llevar a cabo esta técnica puede aumentar el riesgo de desaturación severa y parada cardiorespiratoria y prolongar la exposición de los profesionales sanitarios.
Posibles técnicas de intubación en estos casos:
- Videoendoscopio flexible
Si se usa un videoendoscopio flexible, se debería usar una pantalla remota a fin de apartar la cara del operador de la vía aérea del paciente y reduce las posibilidades de exposición infecciosa durante tos u otras reacciones aerosolizadoras del paciente. Es preferible el uso del videoendoscopio de uso único dada la dificultad de lavado de los dispositivos reutilitzables.
Una máscara de endoscopia se puede utilizar para cerrar la boca y la nariz del paciente durante el procedimiento.
- Videolaringoscopio
Igual que con el videoendoscopio flexible, se debería usar una pantalla remota para permitir apartar la cara del operador de la vía aérea del paciente durante el procedimiento.
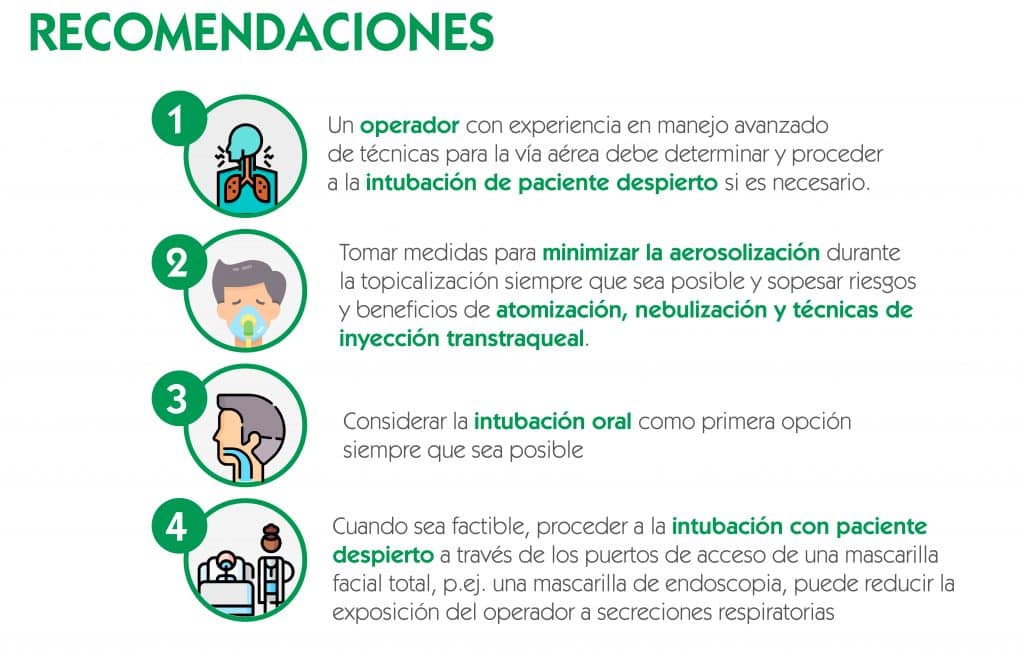
Intubación tras inducción
- Videolaringoscopia
La videolaringoscopia llevada a cabo por un profesional entrenado debería ser la técnica de primera opción para la intubación de paciente dormido en el contexto de vía aérea difícil en paciente COVID-19, si está disponible. Si el profesional es más hábil con la laringoscopia directa para manejo de vía aérea difícil, o bien si la videolaringoscopia falla, entonces estos dispositivos también deberían estar disponibles.
- Intubación con Dispositivo Supraglótico
Si los intentos iniciales de intubación resultan fallidos, la oxigenación con bolsa-mascarilla herméticamente sellada y filtro HEPA puede minimizar la aerosolización mientras se considera la intubación con un dispositivo supraglótico, preferiblemente de 2ª generación debido a su mayor presión de fuga orofaríngea permitiendo una presión respiratoria más alta así como el posible drenaje de regurgitaciones.

Vía Aérea Invasiva Emergente
La cricotirotomía puede ser necesaria en pacientes con COVID-19 si el manejo no invasivo de la vía aérea fracasa, o en situaciones de CVCI o CICO. Algunas guías recomiendan acceso quirúrgico a la vía aérea para pacientes COVID-19.
Recomendaciones
- Usar técnicas quirúrgicas simples, como la cricotirotomía bisturí-bujía-tubo en vía aérea emergente que requiera acceso invasivo.
- Abstenerse de usar jet ventilation ya que aumenta la aerosolización de partículas virales.
- Discontinue la ventilación justo antes de la punción de la membrana cricotiroidea para minimizar la aerosolización a través del punto de punción cricotiroideo.
- Incluir bisturí, tubo endotraqueal ≤6.0 y una bujía para adultos como equipamiento del carro de vía aérea difícil
- La competencia técnica y la familiaridad con las técnicas de acceso a la vía aérea de emergencia puede mejorar el manejo exitoso del rescate de situaciones de vía aérea emergente.
Intercambio de Tubo Endotraqueal
En los pacientes COVID-19, puede precisarse el intercambio o manipulación del tubo endotraqueal ya sea por rotura del balón, extubación inadvertida, u obstrucción aguda del tubo ET debido a secreciones espesas y/o tejidos desprendidos y células inflamatorias. Estas obstrucciones pueden limitar la capacidad de oxigenar y ventilar, y poner al paciente en una situación de riesgo de mayor desaturación
Recomendaciones
- Usar un intercambiador de tubos a través del adaptador del borncoscopio entre el tubo ET y el circuito del ventilador.
- Usar el videolaringoscopio durante el intercambio de tubo ET.
Consideraciones de extubación
- El riesgo de contaminación durante la extubación es potencialmente alto, incluso más alto que durante la intubación, dado que la relajación muscular ha sido revertida, el paciente ventila espontáneamente y puede toser o exhalar con fuerza.
- Factores de riesgo: Re-intubación difícil y cambios anatómicos que aumentan la preocupación por la reintubación difícil, como el edema de la vía aérea y acceso restringido a la misma. Los pacientes COVID-19 que presenten alguna de estas características deberían ser considerados como de alto riesgo para la extubación.
Tomando en consideración los riesgos de extubación en el caso de vía aérea difícil y COVID-19, se proponen los siguientes pasos:
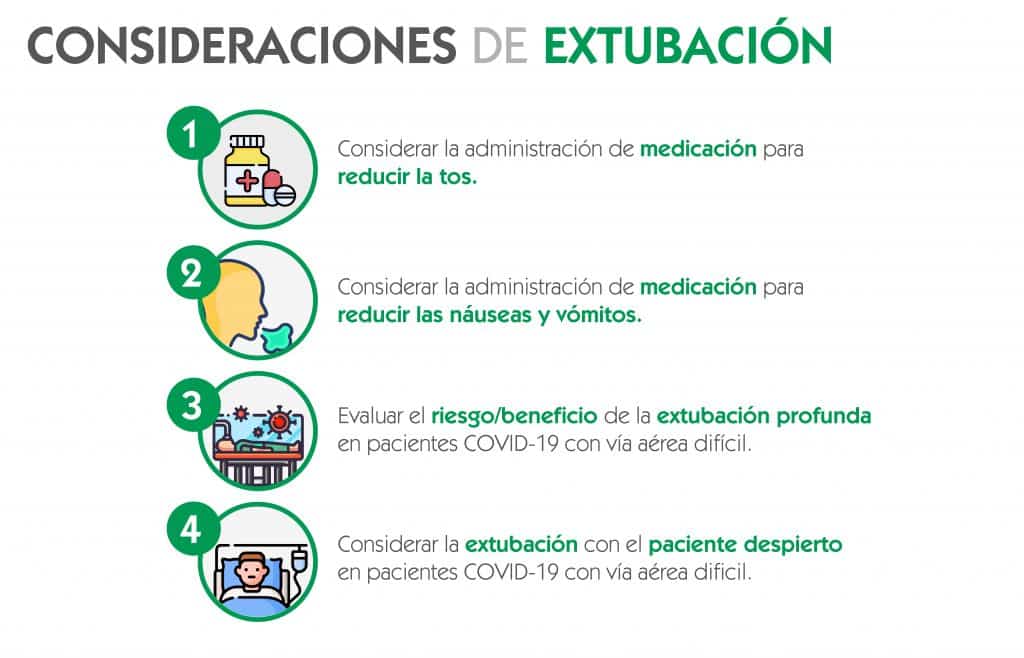
Como conclusión, a diferencia de las guías estándar de vía aérea difícil, el COVID-19 añade una dimensión adicional al riesgo de exposición del profesional sanitario durante la intubación y la extubación del paciente. Dado que el procedimiento de vía aérea difícil puede durar más tiempo que el procedimiento estándar, el seguimiento estricto a los protocolos de protección individual reducirá el riesgo de exposición de los profesionales durante el manejo de la vía aérea difícil. Una óptima pre-oxigenación y minimizar la ventilación con bolsa-mascarilla puede reducir también el riesgo de aerosolización
Para unas condiciones óptimas de intubación, el paciente debería estar anestesiado con relajación muscular completa antes de la intubación.
Se recomienda el uso de la videolaringoscopia como estrategia de primera línea para manejo de la vía aérea, asumiendo la disponibilidad y experiencia. Si se indica una vía aérea invasiva emergente, se recomienda el uso de una técnica quirúrgica simple, como la de bisturí-bujía-tubo, en vez de un procedimiento generador de aerosoles como el jet ventilation transtraqueal.
Te puede interesar
QUÉ HEMOS APRENDIDO SOBRE EL USO DE LA VMNI EN PACIENTES COVID
SEGURIDAD EN LA RCP PARA EL PRIMER INTERVINIENTE EN TIEMPOS DE COVID-19
POR QUÉ UTILIZAR CPAP DE BOUSSIGNAC EN PACIENTES CON IRA HIPOXÉMICA: LA EXPERIENCIA COVID
BIBLIOGRAFÍA
Andonian J, Kazi S, Therkorn J, et al. Effect of an Intervention Package and Teamwork Training to Prevent Healthcare Personnel Self-contamination During Personal Protective Equipment Doffing. Clin Infect Dis. 2019;69(Suppl 3):S248-S255. doi:10.1093/cid/ciz618
Dhillon RS, Rowin WA, Humphries Rs et al Aerosolisation during tracheal intubation and extubation in an operating room theatre setting Anesthesia .http://doi.org/10.1111/anae.153012.
Foley et al. “Difficult Airway Management in Adult Coronavirus Disease 2019 Patients: Statement by the Society of Airway Management”, Anesthesia & Analgesia: October 2021 – Volume 133 – Issue 4 – p 876-890; doi: 10.1213/ANE.0000000000005554.
Hendler I, Nahtomi O, Segal E, Perel A, Wiener M, Meyerovitch J. The effect of full protective gear on intubation performance by hospital medical personnel. Mil Med. 2000;165(4):272-274.
Tran K, Cimon K, Severn M, Pessoa-Silva CL, Conly J. Aerosol generating procedures and risk of transmission of acute respiratory infections to healthcare workers: a systematic review. PLoS One. 2012;7(4):e35797.







0 comentarios