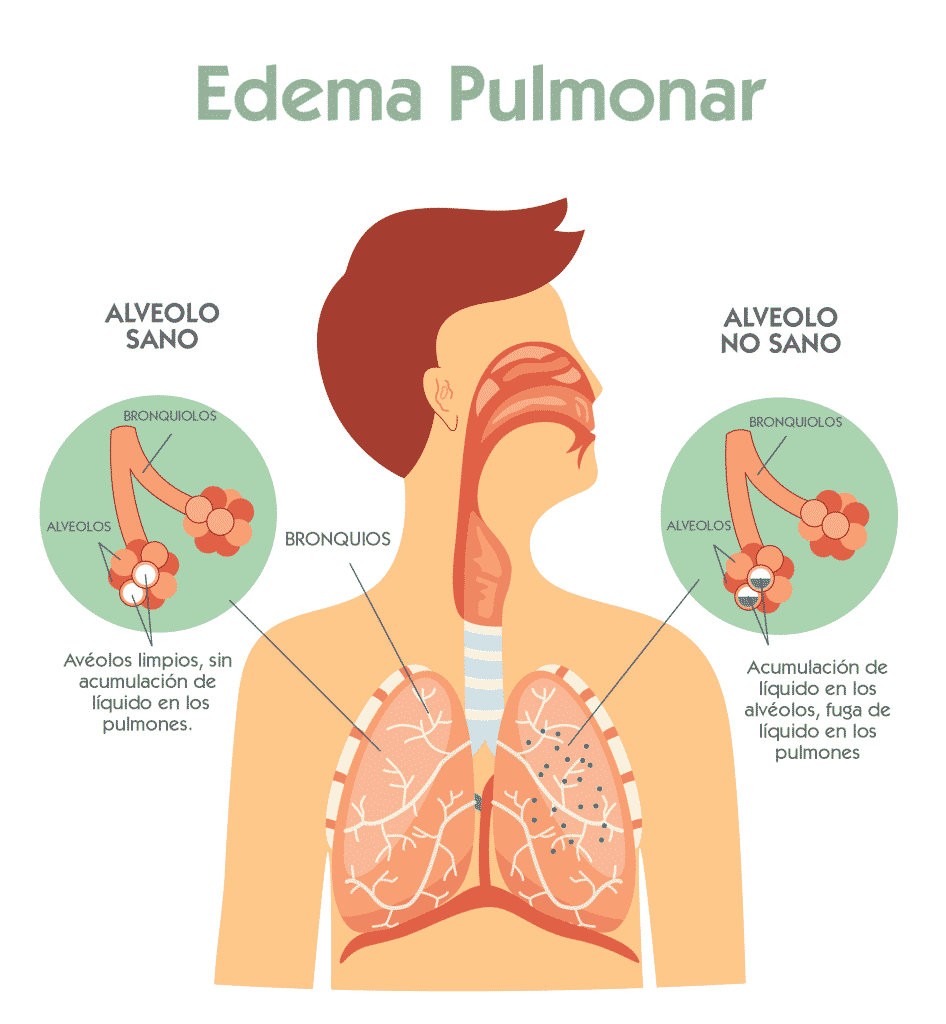
El edema pulmonar es una afección causada por un exceso de líquido en los pulmones, en concreto, en los alvéolos y como consecuencia impide que el oxígeno llegue a la sangre.
Esta complicación, es a menudo causada por una insuficiencia cardíaca congestiva, es decir, cuando el corazón no es capaz de bombear la sangre de manera eficiente. Sin embargo, el líquido se puede acumular por otros motivos que incluyen la neumonía, la exposición a ciertas toxinas y medicamentos, el traumatismo en la pared torácica y el visitar lugares de gran altitud o hacer ejercicio en este tipo de lugares.
Si bien el tratamiento del edema pulmonar es diferente según la causa, por lo general, incluye el suministro de oxígeno adicional y la administración de medicamentos.
La importancia de la seguridad en la Oxigenoterapia Hospitalaria
El oxígeno hospitalario se utiliza actualmente como principio activo en la terapia respiratoria intrahospitalaria, y está considerado como un fármaco más dentro del conjunto terapéutico disponible para los profesionales sanitarios. Por esta razón, debe prescribirse y administrarse de forma correcta y segura como cualquier otra droga al tratarse de un fármaco con graves efectos secundarios, sobre todo en situaciones de sobredosificación. Estas son algunos de los efectos secundarios consecuencia de una mala dosificación del oxígeno:
- La hipoxia es una situación clínica en la cual no hay suficiente oxígeno disponible en la sangre y en los tejidos.
- La hipoxemia es una situación clínica en la que existe una concentración anormalmente baja de oxígeno en sangre.
- La hiperoxia es una situación clínica que se refiere a un exceso en la administración de oxígeno (con una FiO2 superior a 0,21).
- La normoxemia se define como una situación clínica donde nos encontramos con una PaO2. entre 80 y 100 mm de Hg.
Tanto el exceso como el defecto de oxígeno puede provocar muerte celular, por lo que es muy importante la seguridad a la hora de aplicar esta terapia. Aquí podemos ver una gráfica que relaciona el riesgo de mortalidad con la presión arterial de oxígeno (PaO2).
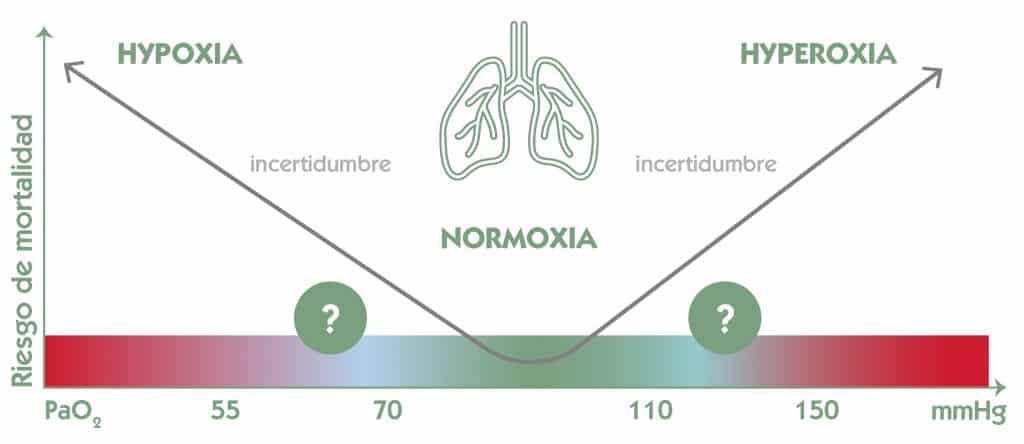
Así pues, podemos concluir que la zona verde de la gráfica puede considerarse como zona segura para el paciente.
En las unidades de cuidados intensivos, la administración suplementaria de oxígeno, es un tratamiento de rutina que se administra a un gran número de pacientes. En la actualidad la tendencia es usar un tratamiento conservador en la administración de oxígeno que pueda mantener al paciente en la zona verde de la curva.
El empleo de la oxigenoterapia en el tratamiento de la insuficiencia respiratoria es una técnica habitual en el ámbito hospitalario. Sin embargo, existen escasos estudios que hagan referencia al control de calidad intrahospitalario en la prescripción de dicho tratamiento.
La CPAP de Boussignac en el manejo del edema de pulmón y otros procedimientos diagnóstico-terapéuticos en pacientes críticos
Varios metaanálisis han demostrado el efecto favorable de la presión positiva continua en la vía aérea (CPAP) en la reducción de la mortalidad y la necesidad de intubación orotraqueal (IOT) en pacientes con edema agudo de pulmón (EAP).
En ocasiones, los pacientes críticos necesitan pruebas diagnósticas que pueden empeorar su estado. En estos casos hay que elegir entre el riesgo y los beneficios de la prueba. Por ejemplo, en los pacientes críticos no intubados, la hipoxemia grave contraindica la realización de una broncoscopia, ya que la PpO2 disminuye habitualmente de 10 a 20mmHg después de una broncoscopia no complicada, lo que favorece la aparición de insuficiencia respiratoria grave o arritmias cardiacas.
Concretamente, la American Thoracic Society contraindica la realización de la fibrobroncoscopia en pacientes no intubados con hipoxia grave y respiración espontánea (FiO)2 0,5 para mantener al menos una PpO2 de 75 mmHg). En los pacientes críticos en situación respiratoria límite, existen tres opciones: intubar al paciente, no realizar la prueba o realizarla en ventilación no invasiva.
En el empleo de la combinación de CPAP (4 cmH2O) para reclutar alvéolos y presión de soporte para aumentar la ventilación y aumentar la presión de la vía aérea media; utilizaron FiO2 1. Ningún paciente necesitó intubación orotraqueal o reinicio de la VNI tras 96 h del procedimiento.
La válvula de Boussignac (Vygon, Ecouen, Francia)12 consiste en un dispositivo que contiene en su pared capilares que aceleran el flujo administrado. Su funcionamiento se basa en el principio de la conservación de la energía del movimiento. La aceleración del gas en los capilares y la velocidad de los jets se obtienen de una fuente de flujo, una mezcla de gas o aire-O2 del exterior, con una presión de 3,5 bar, y se puede conseguir una CPAP de 2,5- 10 cmH2O. El peak-flow de la CPAP está entre 0 y 300 l/min.
La cantidad de gas que entra en el circuito regula la presión de la CPAP y será directamente proporcional a la cantidad de gases administrados por el médico.
Diversas publicaciones han comunicado la utilidad de la CPAP-B en el edema agudo de pulmón13-15 y su aplicación conectada a una mascarilla. Fibrobroncoscopio a través de la válvula. en los servicios de emergencias. Sin embargo, su utilidad podría extenderse a pacientes críticos en los que la realización de una prueba diagnóstica (fibrobroncoscopias, endoscopia digestiva o ecocardiograma trasesofágico) puede deteriorar su situación respiratoria hasta necesitar IOT.
La CPAP administrada con válvula de Boussignac puede ser una alternativa útil durante la realización de pruebas endoscópicas diagnósticas o terapéuticas en pacientes con insuficiencia respiratoria aguda grave, siempre que lo realice personal experimentado y con una monitorización adecuada; así se puede evitar la IOT y la conexión a ventilación mecánica. Actualmente, se ha comercializado una mascarilla específica con dos puertos, uno para la conexión de la válvula de Boussignac y el otro para el paso de la sonda endoscópica. Al igual que otro tipo de mascarillas, podrían ser utilizadas con dos niveles de presión durante estos procedimientos.
Ventajas de la Cpap de Boussignac dirigidas a una mayor seguridad del paciente:
La CPAP de Boussignac es uno de los soportes ventilatorios utilizados para atender al paciente con Edema Agudo de Pulmón o Insuficiencia respiratoria aguda (IRA) desde los servicios de urgencias ya que va a marcar de forma definitiva la evolución del cuadro clínico de esta patología.
Los beneficios demostrados en el paciente para una mayor seguridad del paciente:
- Disminución importante de la intubación oro traqueal del paciente con los consiguientes riesgos que produce.
- Reducción de la mortalidad significativa.
- No todas las CPAP son eficientes y esto determinará el éxito o no de la VMNI.

Características de la CPAP de Boussignac:
1. Posee rangos de presiones desde 2 cm H2O y 15 cm H2O (puede elevarse hasta 20 cm H2O) No limitado, ni predeterminados por el fabricante a presiones estáticas. Se recomienda iniciar entre 4-5 cm H2O e ir aumentando progresivamente de 2 en 2 cm de H2O la presión hasta alcanzar el valor mínimo efectivo y confortable que consiga mejorar la FR.
2. Permite flujos elevados, capaces de cubrir las demandas en la insuficiencia Respiratoria Aguda. Puede ser utilizado con caudalímetros de 15 l o 30l. Con un caudalímetro de 30 l, pueden obtenerse 300 l/m.
3. Presión constante durante el ciclo respiratorio. El swing o oscilaciones durante el ciclo respiratorio no es superior a +- 2.
La importancia de diferenciar entre flujo de oxígeno continuo y constante
En la oxigenoterapia, el flujo continuo de oxígeno hace referencia al suministro ininterrumpido de oxígeno, mientras que el termino constante se refiere al mantenimiento de una PaO2 constante.
4. Fio2 100% capaz de cubrir las necesidades del paciente, pudiéndose disminuir hasta un 30%. Se puede regular la FIO2 con el mismo set gracias al dispositivo “Anillo regulador de FIO2” incluido en el set.
5. La CPAP De Boussignac, es el único dispositivo del mercado que es
abierto:
- Esto aumenta el confort en el paciente, así como el éxito de la técnica para evitar la intubación
- No necesita por tanto mascarilla con puerto espiratorio.
6. Permite poder aspirar secreciones en el caso de que fuese necesario sin interrumpir el tratamiento o incluso colocar una sonda nasogástrica
7. Versatilidad del dispositivo:
- Nebulización de medicación, gracias al nebulizador que se incorpora en el set, a un tamaño de partículas de 3 a 4 mcr. La CPAP contribuye a disminuir el tamaño de las partículas orientándolas hacia el pulmón. Aumentando un 30% su fijación en el pulmón.
- Permite aplicar oxigenoterapia convencional o con CPAP, directamente en pacientes traqueostomizados tendencia muy alta a la obstrucción por secreciones, a través del adaptados del anillo de Fio2. Puede utilizarse en cualquier interfase del mercado, incluido Helmet. Puede utilizarse cualquier mascarilla de las desechables o reutilizables que se utilizan en VMNI para CPAP o BiPAP.
- Conexión a tubo endotraqueal en caso necesario de realizar el destete, en pacientes con indicadores de riesgo como EEPOC etc.
- Permite poder realizar fibrobroncoscopia o introducir sondas de aspiración al ser un dispositivo abierto.
- Es posible la humidificación de forma continua al mismo tiempo que se suministra el nivel de CPAP con racor adaptador 22/22. Estudio: En aquellos pacientes con riesgo de obstrucción por secreciones o VNI superior a 6 h, puede aplicarse humidificación activa.
- Dispone de tres tipos de set, según tamaño de mascarilla y todos disponen de anillo regulador de FIO2, dispositivo reductor de ruido y nebulizador.
- Adicionalmente, dispone de un set especializado para Edema Agudo de Pulmón.
- Puede ser usado en pediatría.
Diferencias entre la CPAP de Boussignac y otros dispositivos de CPAP (Pulmodyne)


BIBLIOGRAFÍA:
- Oxigenoterapia hospitalaria: ¿rutina o desconocimiento? J. Terán Santos*, E. Arrojo Arias, M.C. Aldecoa Álvarez-Santullano, M.P. Nieto Sánchez, L. Benito Ortiz, M.L. Sáiz Monzón, P. Crespo Fidalgo y M.C. Díaz Díaz. Médicos residentes. Unidad Docente de Medicina Familiar y Comunitaria. *Neumólogo. Sección de Neumología. Hospital General Yagüe. Burgos.
- Weng CL, Zhao YT, Liu QH, Fu CJ, Sun F, Ma YL, et al. Meta-analysis: oninvasive ventilation in acute cardiogenic pulmonary edema. Ann Intern Med. 010;152:590—600.
- Active Humidification With Boussignac CPAP: In Vitro Study of a New Method. José M Alonso-Iñigo, Amadeo Almela, Alejandro Albert, José M Carratalá, María J Fas. Respiratory Care Apr 2013, 58 (4) 647-654; DOI: 10.4187/respcare.01959
- Gómez Grande, M.L., & Lázaro, J.. (2011). CPAP de Boussignac en procedimientos diagnóstico-terapéuticos en pacientes críticos. Medicina Intensiva, 35(5), 312-316.
- Gray A, Goodacre S, Newby DE, Masson M, Sampson F, Nicholl J, for the 3CPO Trialists. Noninvasive Ventilation in Acute Cardiogenic Pulmonary Edema. N Engl J Med. 2008;359: 142—51.
- Ghows MB, Rosen MJ, Chuang MT, Sacks HS, Teirstein AS. Transcutaneous oxygen monitoring during fiberoptic bronchoscopy. Chest. 1986;89:543—4.
- Francoz RA, Konopka R, Sgroi V, Moser KM. Changes in ventilation and erfusion in anesthetized dogs following lobar lavage with saline solution. Chest. 1978;74:552—8.
- Shrader DL, Lakshminarayan S. The effect of fiberoptic bronchoscopy on cardiac rhythm. Chest. 1978;73:821—4.
- Katz AS, Michelson EL, Stawicki J, Holford FD. Cardiacarrhythmias, frequency during fiberoptic bronchoscopy and correlation with hypoxemia. Arch Intern Med. 1981;141:603—6.
- American Thoracic Society. Clinical role of bronchoalveolar lavage in adults with pulmonary disease. Am Rev Respir Dis.1990;142:481—6.
Delegada especialista en Cuidados Intensivos.
- EXPERIENCIA
Farmacéutica de formación en la mención Clínica y Asistencial, con un Máster en Industria Farmacéutica, tengo tanto experiencia en Oficina de Farmacia, concretamente 7 años, como en la Industria Farmacéutica, 6 años hasta la fecha.
- PUEDO AYUDARTE EN…
Como especialista en cuidados intensivos, puedo ayudarte a darle un cuidado integral, óptimo y de calidad a tus pacientes críticos, sin perder de vista la humanidad que hay en ello. Además, me apasionan la seguridad de paciente y la prevención de las infecciones.
Delegado de ventas de Vygon España en Galicia, Asturias y León
- EXPERIENCIA
Comencé a trabajar en Visita médica en el año 97 y pertenezco a VYGON desde el año 2010.
- PUEDO AYUDARTE EN…
Mi trabajo en Vygon consiste en informar y formar al profesional sanitario en aquellos productos que la empresa lleva en cartera y tratar de resolver las dudas que estos profesionales puedan tener sobre los mismos.
Soy comercial especialista en terapias intravenosa y neonatología
- EXPERIENCIA
Soy farmacéutico, especialista en Bioquímica, he ejercido como tal tanto en oficinas de farmacia, hospitales y clínicas privadas. Pero pronto descubrí el mundo comercial y el servicio a clientes médicos y sanitarios en general, donde me siento realizado.
- PUEDO AYUDARTE EN…
Mi trabajo se basa en conocer las necesidades de mis clientes en el ámbito sanitario, y aportarles mejoras en sus técnicas diarias con el mejor material del mercado.
Delegado de ventas – Córdoba, Málaga y Melilla en Vygon España
- EXPERIENCIA
Llevo 32 años en la venta hospitalaria donde he desempeñado varios puestos, responsable de zona de Andalucía, Extremadura y Canarias, responsable de formación y selección de personal. Hace 10 años que soy delegado de ventas de Vygon
- PUEDO AYUDARTE EN…
Mi trabajo se basa en asesoramiento de nuestros productos y técnicas de procedimientos, no dudes en contactar conmigo.
Delegado Medical Devices – Vygon España – Islas Canarias
EXPERIENCIA
Profesional experto en venta Hospitalaria de Medical Devices y Material Médico Quirúrgico de un solo uso para Anestesia y Emergencias, Neonatología, Terapia Intravascular y cuidados críticos en las Islas Canarias.
PUEDO AYUDARTE EN…
Buscar el producto del Catálogo Vygon más adecuado para cuidar a tus pacientes.






0 comentarios