El término ventilación mecánica no invasiva (VNI) se refiere a cualquier método capaz de suministrar soporte ventilatorio al paciente mediante el uso de una interfaz como una máscara o un casco.
Este enfoque difiere del invasivo, en el que la anatomía normal de las vías respiratorias se evita mediante el uso de un tubo, una máscara laríngea o una traqueotomía.
La principal ventaja de la VNI es que también puede utilizarse, en la mayoría de los casos, fuera del entorno clásico de los cuidados intensivos. El objetivo principal de este método es, de hecho, mejorar el intercambio de gases y reducir el trabajo respiratorio en presencia de una condición de insuficiencia respiratoria.
La insuficiencia respiratoria requiere, sea cual sea la causa, una intervención rápida y constante para reducir la disnea y la fatiga respiratoria, por un lado, y para mejorar el estado de oxigenación del paciente, por otro. Estos resultados se consiguen gracias a la ventilación no invasiva (VNI), que también tiene otras ventajas.
La aplicación precoz de la ventilación no invasiva (VNI) permite reducir la necesidad de intubación y de ventilación invasiva con una reducción de las complicaciones, principalmente de carácter infeccioso, que se asocian a un alto riesgo de muerte.
QUÉ ES La CPAP (PRESIÓN POSITIVA CONTINUA EN LAS VÍAS RESPIRATORIAS)
El acrónimo CPAP significa «Continuous Positive Airway Pressure» (presión positiva continua en las vías respiratorias) y se considera el método más sencillo de ventilación mecánica: se aplica siempre la misma presión a las vías respiratorias del paciente, tanto en la fase inspiratoria como en la espiratoria, y el paciente, en estado consciente, debe ser capaz de realizar todo el trabajo respiratorio gestionando de forma autónoma las fases del acto respiratorio.
Precisamente por su extrema sencillez de uso, algunos autores no lo consideran un verdadero método de ventilación mecánica, aunque, en determinadas situaciones clínicas, como en el edema agudo de pulmón cardiogénico, puede producir efectos hemodinámicos favorables (reducción de la precarga y la poscarga ventricular), y efectos ventilatorios decisivos (reclutamiento alveolar) que se traducen en un aumento de la ventilación alveolar.
La CPAP, por sus características, suele aplicarse de forma no invasiva, a través de una interfaz que puede ser la mascarilla (facial/nasal o facial completa) o el casco, por lo que entra en el ámbito de la ventilación mecánica no invasiva (VNI).
Sin embargo, en algunos casos también puede aplicarse a través de un tubo endotraqueal, de forma invasiva.
Es posible administrar presión positiva continua a la vía aérea del paciente (CPAP) con diferentes sistemas; los más utilizados son:
- CPAP con ventilador pulmonar
- Sistemas de alto flujo con generador de flujo tipo Venturi
- Sistemas de alto caudal con generador de presión
VEAMOS AHORA EN DETALLE ESTOS SISTEMAS DE AEROSOLIZACIÓN DE CPAP
SISTEMAS DE SUMINISTRO DE CPAP (PRESIÓN POSITIVA CONTINUA EN LAS VÍAS RESPIRATORIAS)
CPAP CON VENTILADOR PULMONAR
La mayoría de los respiradores pulmonares, tanto los de uso doméstico como los de la UCI, permiten la posibilidad de suministrar presión positiva continua en las vías respiratorias del paciente (CPAP), entre los diversos modos ventilatorios que pueden implementarse. Esto suele hacerse mediante un algoritmo específico o, más sencillamente, estableciendo valores iguales de presión inspiratoria y espiratoria como parte de la ventilación controlada por presión en la respiración espontánea.
La principal desventaja de estos sistemas es inherente a su condición de máquinas desarrolladas para proporcionar varios modos de ventilación, que a menudo son complejos y, por tanto, no permiten un uso dedicado exclusivamente a la administración de CPAP, que es en sí misma muy simple y sencilla.
A la luz de estas consideraciones, los respiradores pulmonares no son los sistemas ideales para administrar la CPAP. Además, la curva de aprendizaje de los operadores es lenta, dada la complejidad del uso del sistema.
Una subcategoría de los respiradores pulmonares son los CPAP eléctricos, que se utilizan predominantemente para uso doméstico para problemas crónicos (por ejemplo, el tratamiento de la apnea obstructiva del sueño). Estos sistemas se alimentan como los ventiladores, eléctricamente, y tienen una turbina o pistón que genera flujo y presión al paciente. En comparación con los ventiladores convencionales, los CPAP eléctricos están diseñados para suministrar únicamente CPAP, y al estar destinados principalmente a pacientes crónicos, los flujos inspiratorios no suelen ser elevados, por lo que el sistema puede satisfacer fácilmente las necesidades ventilatorias del paciente.
SISTEMAS DE ALTO FLUJO CON GENERADOR DE FLUJO TIPO VENTURI
Los sistemas de alto flujo con generadores de flujo tipo Venturi se utilizan principalmente para administrar la CPAP en condiciones de emergencia en el paciente agudo. Son sencillos de utilizar y el principio de funcionamiento se basa en un generador de flujo de tipo Venturi que permite mezclar un gas fuente de alto flujo (normalmente O2) con el aire ambiente para obtener altos flujos de la mezcla (hasta 130-140 L/min) a la salida del paciente.
Hacia 1800, el físico italiano Gian Battista Venturi desarrolló su teoría, reuniendo los resultados de sus consideraciones sobre la Ley de Poiseuille y el Teorema de Bernoulli. Esta teoría suponía que al hacer pasar un fluido (por ejemplo, oxígeno) por un conducto con una sección transversal progresivamente más estrecha, la velocidad del flujo aumentaría mientras que la presión que el fluido ejerce sobre las paredes del conducto disminuiría.
Las máscaras Venturi para la oxigenoterapia y los CPAP se desarrollaron a partir de esta teoría, según el efecto Venturi.
Los sistemas de CPAP de tipo Venturi son sistemas sencillos, diseñados para hacer sólo CPAP, sin alimentación eléctrica. Suelen consistir en un pequeño cuerpo de máquina al que se conecta el generador de flujo. El consumo de gas medicinal varía de un modelo a otro: algunos consumen poco gas (y, por tanto, son adecuados para el transporte) pero consiguen una FiO2 baja, otros consumen más gas pero consiguen una FiO2 alta.
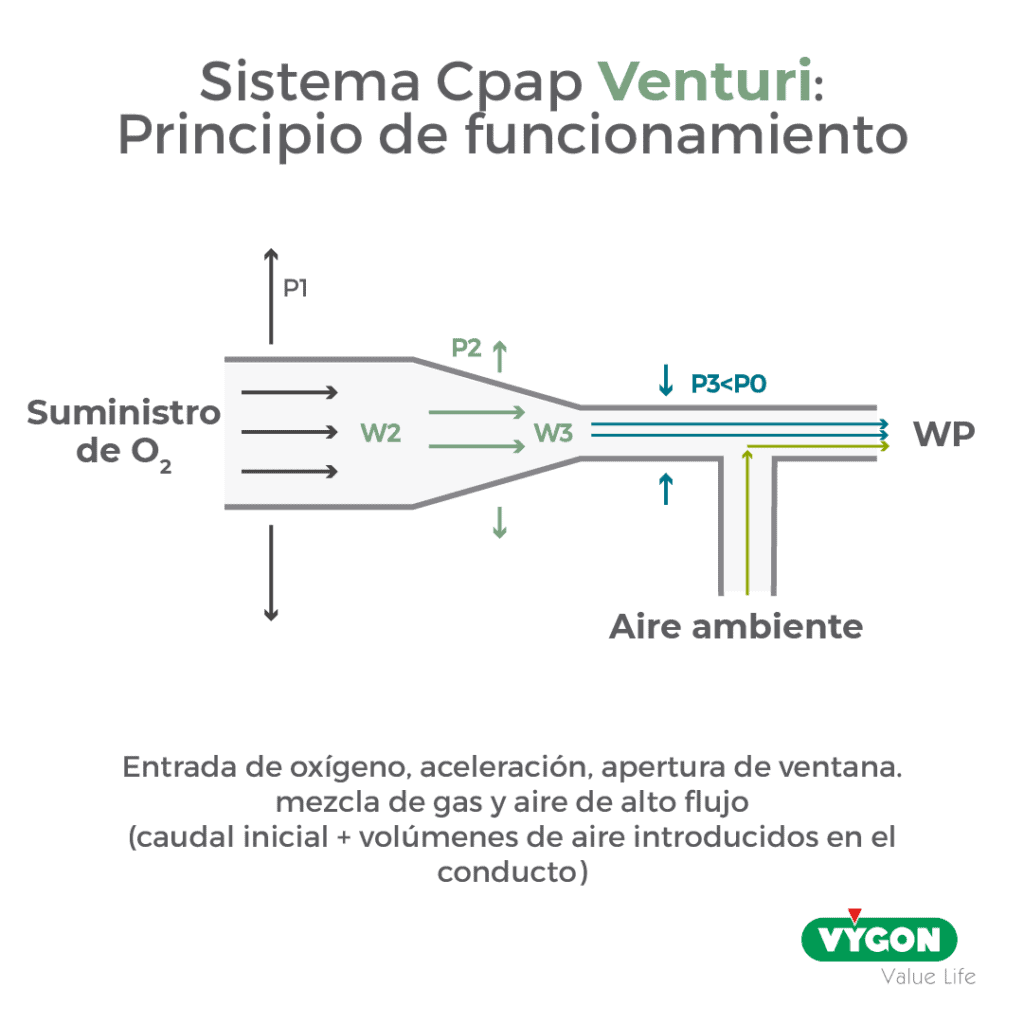
El funcionamiento de estos sistemas generadores de flujo tipo Venturi involucra el flujo de la mezcla en un circuito cerrado, que consiste en un tubo y una máscara/interfaz, en línea con la vía aérea del paciente.
La aplicación de un caudal elevado garantiza la presión deseada durante las fases de respiración, gracias a una válvula de muelle preajustada, que se elegirá en función del problema de respiración y se colocará también en línea con el circuito. Esta válvula permite eliminar el exceso de flujo fuera del circuito.
SISTEMAS DE ALTO FLUJO CON GENERADOR DE PRESIÓN
Los sistemas de alto flujo con un generador de presión son simples generadores de presión en forma de un pequeño cilindro hueco abierto al aire ambiente. El generador de presión puede conectarse a máscaras faciales, cánulas de traqueotomía o tubos endotraqueales y tiene dos conexiones:
- uno para el suministro de gases medicinales,
- uno para el control de la presión, la monitorización del CO2 o una posible adición de gases medicinales.
EL GENERADOR DE PRESIÓN TIENE MUCHAS VENTAJAS, ENTRE ELLAS:
- es ligero
- desechable
- ahorro de espacio
- práctico, sencillo y muy eficaz
El generador de presión puede prepararse en unos instantes y no requiere un cuerpo generador de flujo/presión externo, al realizar esta función por sí mismo. Estas características hacen que sea extremadamente útil en situaciones de emergencia/urgencia en las que el tiempo es muy importante.
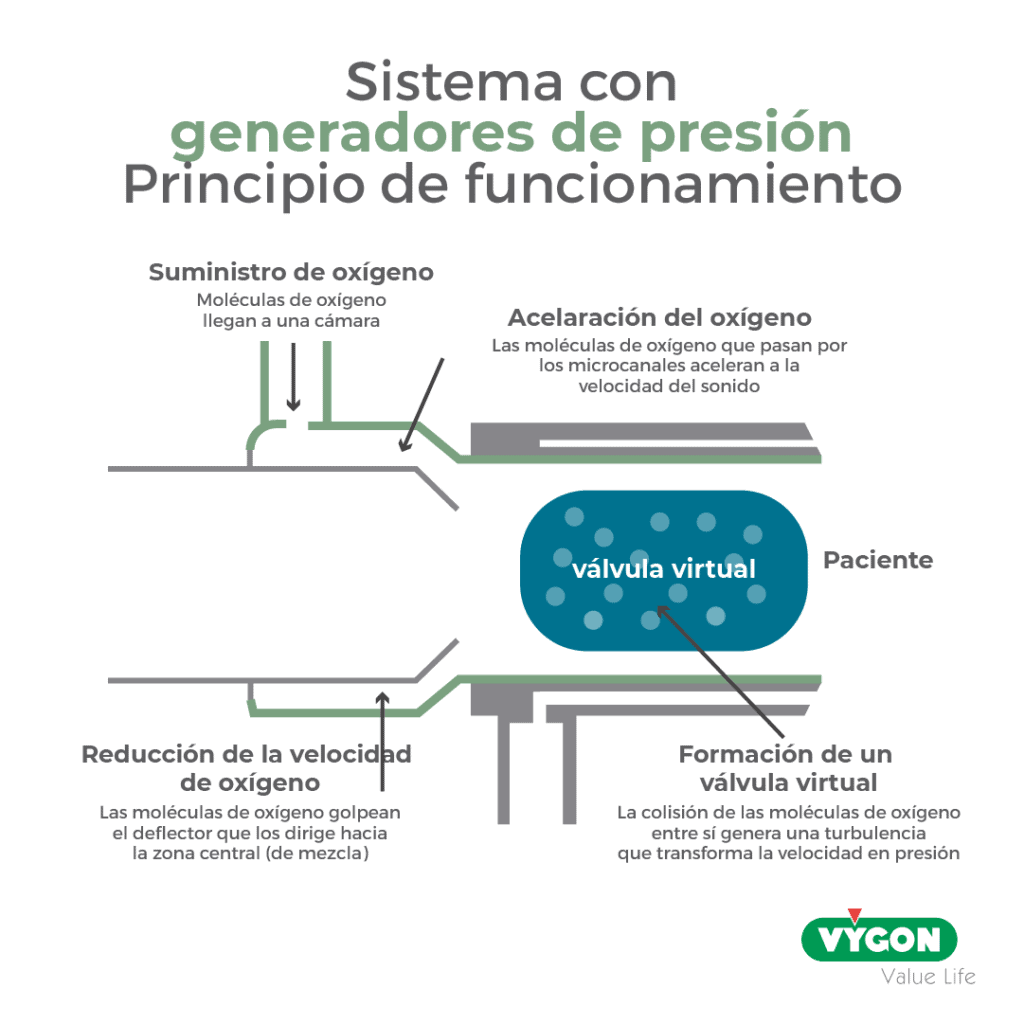
SU FUNCIONAMIENTO ES MUY SENCILLO:
Las partículas de gas fuente se aceleran a la velocidad del sonido en pequeños canales y se introducen en el interior del cilindro donde, debido a su alta velocidad, chocan entre sí y contra las paredes del cilindro, generando un movimiento turbulento que produce un diafragma virtual entre el paciente y el entorno externo.
Este diafragma, formado por partículas de gas que se mueven rápidamente y colisionan, genera una presión positiva espiratoria (PEEP) y una presión positiva inspiratoria similares, constituyendo así una CPAP.
La presión real obtenida puede medirse y controlarse con un manómetro colocado en serie con el sistema. Esta presión depende de los flujos inspiratorios del paciente y de la cantidad de flujo de gas fuente; normalmente se utilizan flujómetros de 30 L/min.
Cuando se suministra sólo con O2, el sistema suministra una FiO2 elevada (70%-90%) al paciente y esto contraindica su uso en el paciente hipercápnico. Para superar este problema, también existe la posibilidad de alimentar el sistema con una combinación de O2 y aire comprimido a través de una pieza en T. De este modo, se puede conseguir tanto una FiO2 más baja como presiones más altas, gracias a la doble alimentación o a la inclusión de un componente específico para este ajuste.
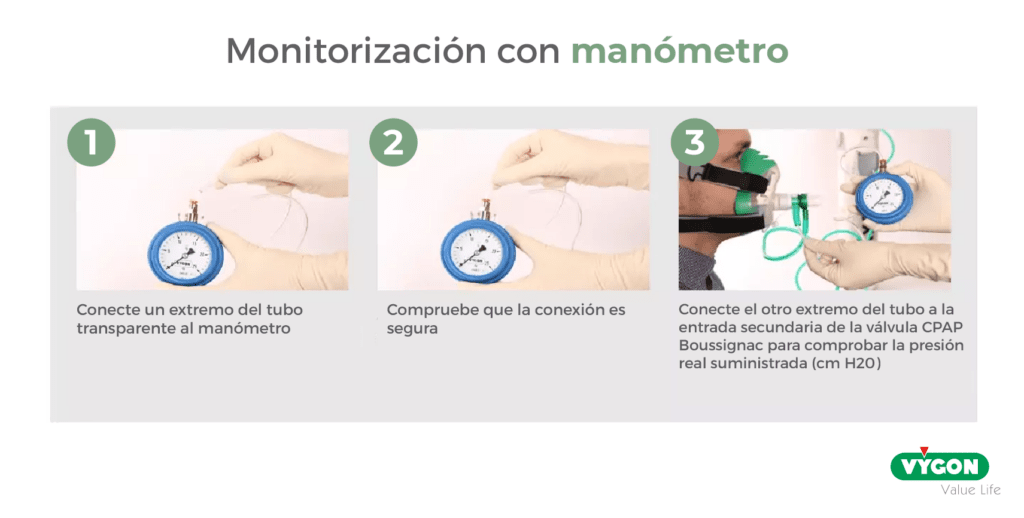
El generador de presión dependiente del flujo descrito es, por su constitución, un sistema abierto con poco espacio muerto, en constante comunicación con el entorno. Por esta razón, la administración de CPAP a través de este sistema ofrece varias ventajas
INDICACIONES CLÍNICAS
Las principales indicaciones clínicas para el uso de la CPAP son:
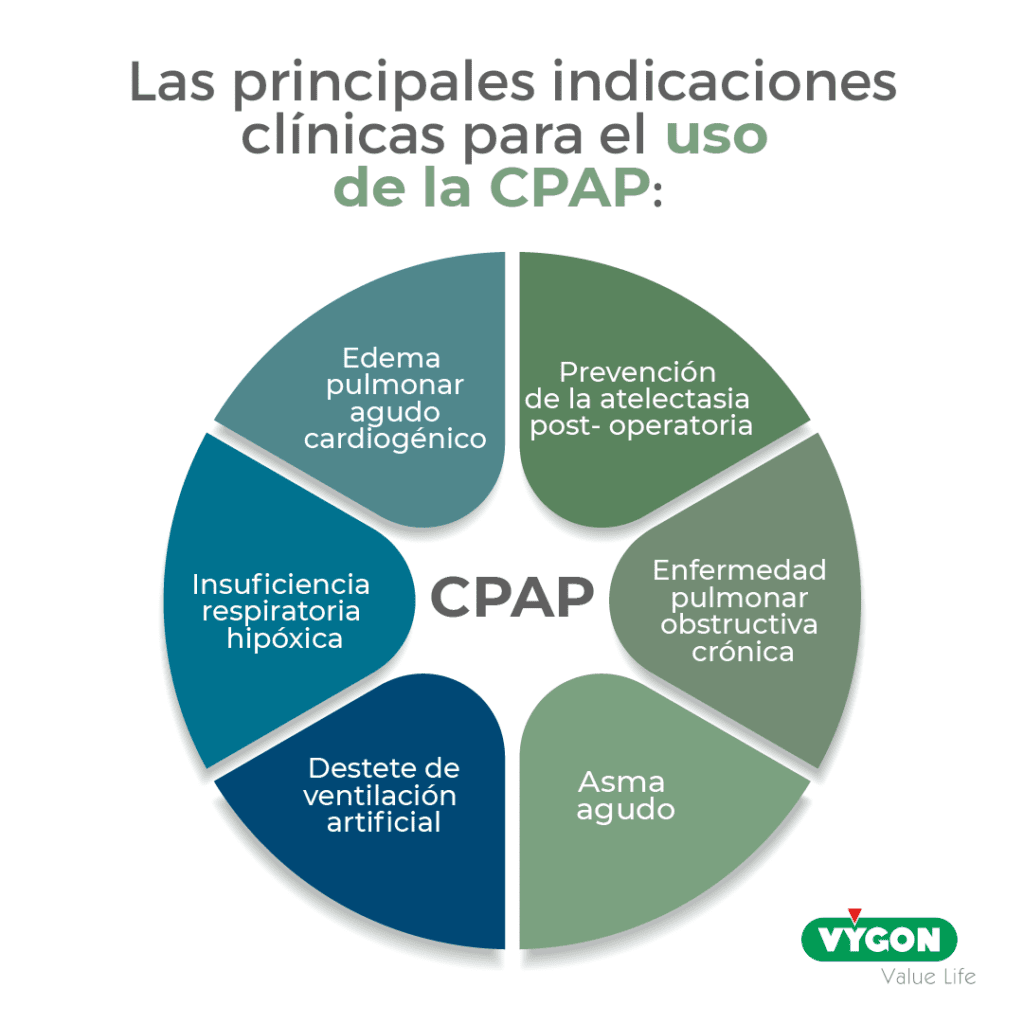
ÁMBITO DE USO DE LA VENTILACIÓN NO INVASIVA – CPAP:

URGENCIAS EXTRA-HOSPITALARIAS E INTRAHOSPITALARIAS:
La principal indicación para el uso de la CPAP en el ámbito extrahospitalario o de urgencias es en el caso del Edema Pulmonar Cardiogénico Agudo (EPAc)
- Corrección rápida de los signos clínicos de EPAc
- Reclutamiento alveolar, aumento de la capacidad residual funcional (CFR)
- Reducción del trabajo respiratorio (WOB)
- Reducción de las derivaciones
- Mejora el intercambio de gases y la hemodinámica
- Reducción del riesgo de intubación, lo que provoca complicaciones y mortalidad
Otras indicaciones clínicas de uso son:
- Insuficiencia respiratoria aguda hipoxémica, hipo-normocápnica (IRA)
- Asma aguda grave
- Alas/Armas
- Traumatismo torácico/Contusión pulmonar
- Infecciones y pandemias (utilizando filtros antibacterianos y antivirales)
- Ahogamiento
- Insuficiencia respiratoria aguda mixta o hipercápnica
- EPOC
Incluso en estos casos, el uso de la ventilación no invasiva aporta beneficios. De hecho, gracias a la aplicación de la CPAP hay:
- Corrección rápida de la hipoxia con mejora de la SpO2
- Reducción del CO2
- Reducción del trabajo respiratorio (WOB)
- Posibilidad de nebulización de medicamentos concomitantes
- Reducción del riesgo de intubación, que provoca complicaciones y mortalidad
SALAS DE HOSPITALIZACIÓN Y TRANSPORTE INTRAHOSPITALARIO:
La principal indicación para el uso de la CPAP en el ámbito intrahospitalario es en el caso de enfermedades respiratorias hipoxémicas/hipercápnicas.
EN PARTICULAR, SE APLICA
En el quirófano
- Cirugía cardíaca, toraco-abdominal y bariátrica
- Preoperatorio: preoxigenación
- Extubación con presión positiva
- Postoperatorio: inmediatamente después de la extubación
En las salas subintensivas e intensivas
- Estabilización y destete tras la extubación
- Procedimientos de intervención (aspiración, lavado bronquial, broncoscopia…)
También en estos casos existen numerosas ventajas propias del uso de la CPAP:
- Reclutamiento alveolar y reducción del trabajo respiratorio (WOB)
- Prevención de la atelectasia y aumento del volumen pulmonar
- Reducción del riesgo de reintubación y mortalidad
- Reducción de la VAP (Neumonía asociada a la ventilación)
- Tolerancia y seguridad del paciente del Sistema Abierto
- Reducción del tiempo de hospitalización
A la luz de lo que hemos visto en este artículo, de todos los diversos sistemas de suministro de CPAP, los sistemas de generadores de presión son los más sencillos y fáciles de usar. Por ello, son una excelente herramienta a disposición del profesional en ámbitos en los que el factor tiempo es crucial, como las urgencias intra y extrahospitalarias.
¿Quieres saber más sobre la CPAP?
Permanezca atento a la segunda parte: «CPAP: generadores de flujo frente a generadores de presión».

BIBLIOGRAFÍA
- American Thoracic Society (ATS). Conferencia internacional de consenso en medicina intensiva: ventilación con presión positiva no invasiva en la insuficiencia respiratoria aguda. AJRCCM 2001;163:283-91.
- Liesching T, Kwok H, Hill NS. Aplicaciones agudas de la ventilación con presión positiva no invasiva. Chest 2003; 124:699-713.
- British Thoracic Society Standards of Care Committee. Noninvasive ventilation in acute respiratory failure. Thorax 2002;57:192-211
- Nava S, Hill N. Non-invasive ventilation in acute respiratory failure. Lancet 2009;374:250-9.
- Hill NS. Non invasive ventilation for COPD. Resp Care 2004;49:72-89.
- Liesching T, Kwok H, Hill NS. Aplicaciones agudas de la ventilación con presión positiva no invasiva. Chest 2003; 124:699-713.
- Kacmarek RM. Noninvasive positive-pressure ventilation: the little things do the difference Respir Care 2003;48:919-21.
- Davies JD, Gentile MA. ¿Qué se necesita para tener un programa de ventilación no invasiva con éxito? Resp Care 2009;54:53-61
- Lari F. Revista Italiana de Medicina 2015;Quaderni volumen 3:411-416



0 comentarios