En este artículo, se presenta el caso de un carcinoma de mama triple negativo T2N0M0 con estudio genético negativo y un índice de proliferación Ki67 del 80%, lo que indica un cáncer agresivo. A pesar de la recomendación inicial de utilizar un catéter central de inserción periférica (PICC) para el tratamiento, la paciente optó por el uso de un catéter de línea media debido a su preocupación por las posibles complicaciones asociadas con el PICC, como la trombosis venosa profunda (TVP). Esta decisión fue tomada en conjunto con el equipo médico, considerando tanto los riesgos como los beneficios. El tratamiento incluyó terapia neoadyuvante e inmunoterapia, logrando una significativa reducción del tumor de 47 mm a restos de 2 mm y 1 mm tras la cirugía, con un ganglio centinela negativo.
Por ello en este artículo a través de la experiencia del Equipo de Terapia Intravascular del Hospital de Basurto en Bilbao, el enfermero Oscar Parrado responde a la pregunta de si es posible emplear el catéter de línea media en la administración de fármacos irritantes y vesicantes, ya que en el tratamiento del carcinoma de mama triple negativo, el catéter de línea media ha emergido como una opción efectiva, ofreciendo una alternativa viable al tradicional catéter central de inserción periférica (PICC).
Sigue leyendo para descubrir cómo y por qué…
DIGNÓSTICO Y PROCEDIMIENTO
El caso clínico tratado es un diagnóstico de carcinoma ductal infiltrante de mama izquierda triple negativo a una mujer de 51 años.
Un carcinoma ductal es aquel en el que las células neoplásicas están confinadas en el interior de un conducto. En el caso de cáncer de mama, existen dos tipos de carcinomas ductales: carcinoma ductal in-situ (no puede diseminarse a los ganglios de la axila y no está indicado el vaciamiento axilar) y carcinoma ductal infiltrante (CDI). En el caso de los CDI, el origen se da en los conductos galactóforos y que sea infiltrante implica que afecta a tejidos mamarios circundantes. Es el tipo más común de cáncer de mama, alrededor del 75-80% de los casos según la Sociedad Americana Contra el Cáncer. En muchos casos es asintomático y se detecta a través de una mamografía. Las expectativas de vida dependen de los subtipos.
En este caso se trata de un carcinoma de mama triple negativo T2N0M0 con estudio genético negativo. Con un índice de proliferación Ki67 del 80% (a partir de 30% se considera alto). Por lo que estamos ante un caso en el que el cáncer era bastante agresivo.
Para saber más: Ki67 es una proteína que se encuentra en las células que se dividen, por lo que un índice de proliferación ki67 significa que muchas células se están dividiendo de forma rápida y es probable que el cáncer crezca y se disemine.
TRATAMIENTO A PARTIR DEL DIAGNÓSTICO
El tratamiento planteado para esta paciente fue un tratamiento neoadyuvante (tratamiento enfocado en reducir el tamaño del tumor previo al tratamiento principal, normalmente cirugía) e inmunoterapia. Debido a que el tumor tenía inicialmente un tamaño de 47mm. La paciente inicia el tratamiento con quimioterapia (doxorrubicina y paclitaxel) e inmunoterapia (pembrolizumab) en enero de 2024.
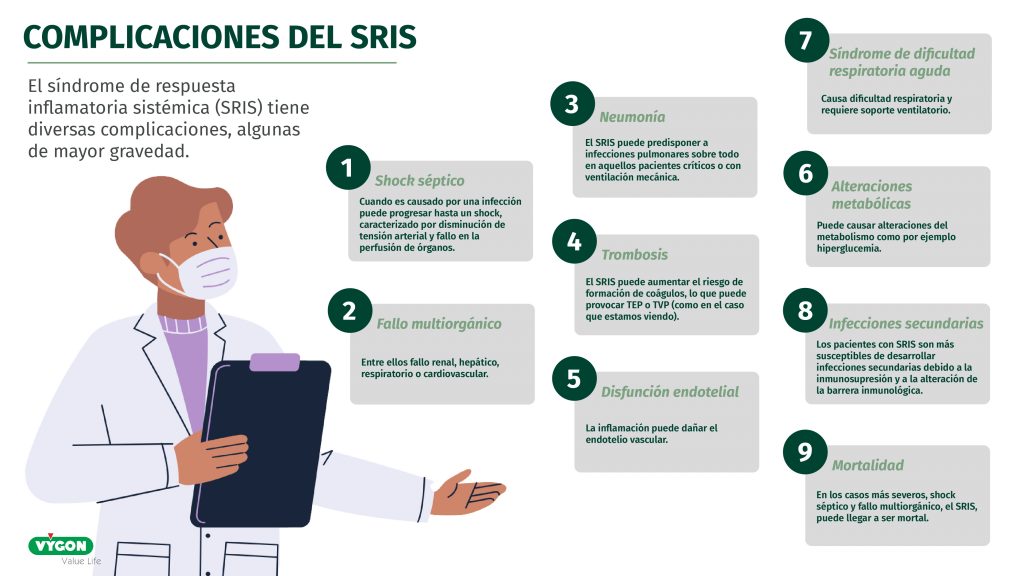
Tras los primeros ciclos la paciente comenzó con episodios de fiebre desde la administración del segundo ciclo pembrolizumab-carboplatino-paclitaxel por lo que acude a urgencias con un cuadro de fiebre, náuseas y hasta 3 vómitos tras iniciar QT el día anterior desarrollando así un síndrome de respuesta inflamatoria sistémica (SRIS) secundario a administración de Pembrolizumab.
SÍNDROME DE RESPUESTA INFLAMATORIA
Es consecuencia de la activación del sistema inmunitario y una reacción inflamatoria masiva provocada por una liberación sistémica de citoquinas (tormenta de citoquinas) que puede llegar a provocar un fallo multiorganico y la muerte del paciente.
Para saber más: SRIS cuando hay presentes al menos 2 de estas alteraciones: fiebre o hipotermia, taquipnea (>20 respiraciones por minuto), taquicardia (>90 latidos por minuto), Leucocitosis (>12.000 leucocitos/mm³) o Leucopenia (<4.000 leucocitos/mm³) o desviación izquierda (recuento de neutrófilos inmaduros en sangre ≥10%).
La etiología es muy diversa, puede estar provocado por una infección, por agentes físicos (quemaduras, radiación…) y químicos (drogas, pesticidas…), un politraumatismo, una cirugía, un infarto de miocardio, una enfermedad tromboembolica, una enfermedad autoinmune…Cuando se produce por una infección conocida se denomina sepsis.
INGRESO EN UCPI
Debido a esta respuesta inflamatoria por la que acude a urgencias, la paciente es ingresada en UCPI (Unidad de Cuidados Polivalentes Intermedios) desde el 03/03/2024 hasta el 05/03/2024, donde se le canalizó un catéter CVC (antecubital) ese mismo día 05/03/2024 y se retiró el día 11/03/2024 por sospecha de bacteriemia asociada a catéter, se recoge punta de catéter que finalmente fue negativa.
Durante su estancia en UCPI se le coloca un PICC (catéter antecubital) en extremidad superior derecha. A lo largo del ingreso desarrolla fiebre recurrente por lo que se retira catéter antecubital y se recoge punta de catéter el 11/03/2024.
Tras realizar pruebas analíticas de sangre el diagnóstico es SRIS post-inmunoterapia, y después varios días de ingreso y estabilización de la paciente ingresa en planta de oncología posteriormente ingresada en planta hasta el 15/03/2024.
El 8º día de ingreso comienza a realizar fiebres de hasta 38.5ºC sin foco aparente, el único foco es el CVC con hematoma en extremidad superior derecha. Hemocultivos negativos el 10º día. Se decidió retirar CVC y recoger punta de catéter (el cultivo fue negativo). Se solicita nuevo TAC para buscar un posible foco, en el que se observa TEP en LSD. Tras hallazgo de TEP se solicita también eco-doppler para valorar otras posibles trombosis el 14/03/2024, el cultivo de la cual fue negativo.
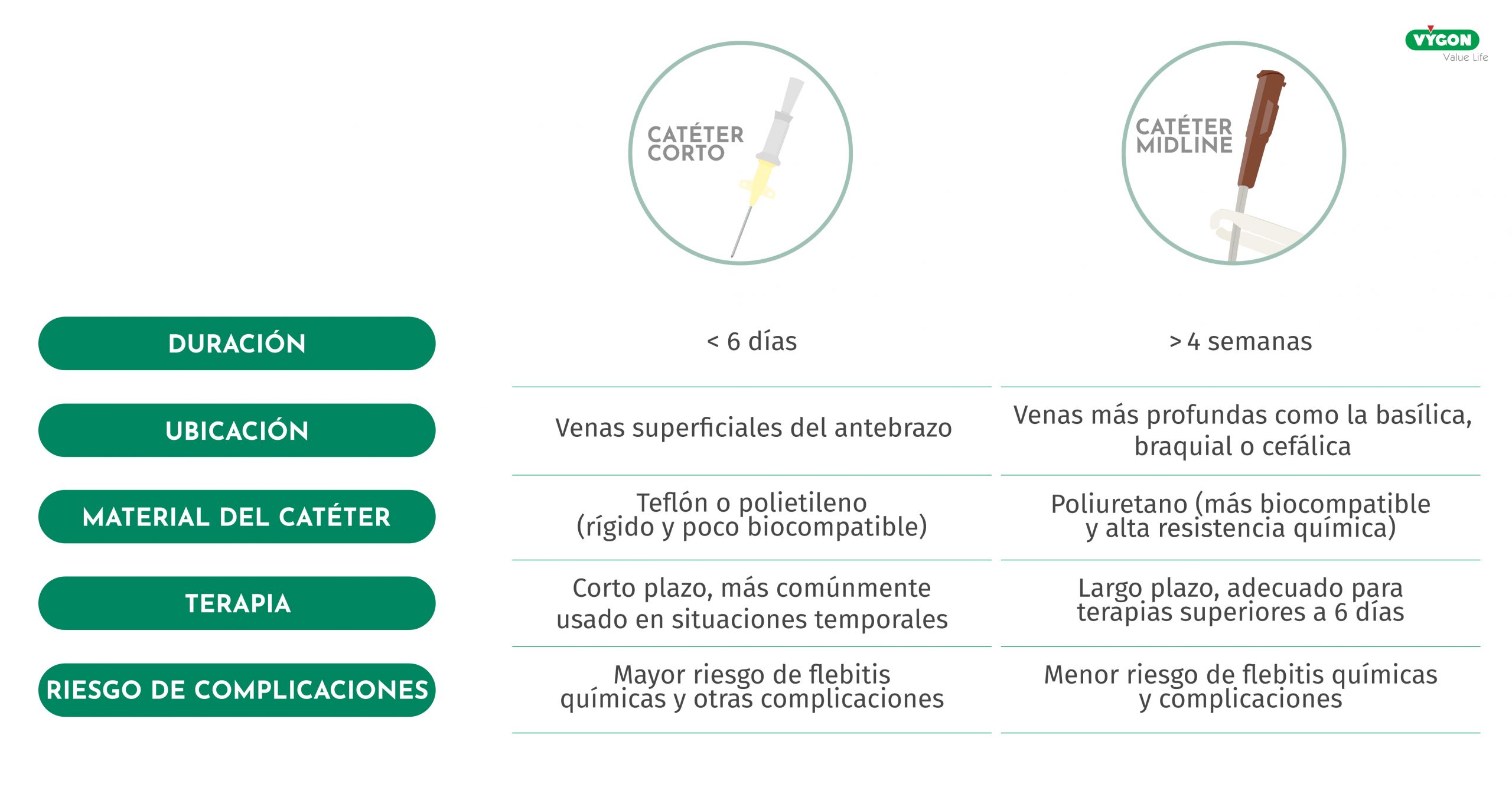
ELECCIÓN DE UNA NUEVA VÍA: MIDLINE PARA EL TRATAMIENTO DEL CARCIOMA DE MAMA
Ante la necesidad de una nueva vía central, se le presenta a la paciente la posibilidad de insertar un PICC o un reservorio para continuar con el tratamiento quimioterápico, pero la paciente, medico radióloga de profesión; rechaza tanto la colocación de un nuevo PICC como la colocación de un reservorio por miedo a desarrollar complicaciones, especialmente TVP.
En una primera consulta ETI le explicamos todas las opciones disponibles en este momento. Por otro lado, era una paciente DIVA, las compañeras de Hospital de Día tenían muchos problemas para pincharla.
Los principales riesgos/complicaciones de los catéteres venosos cortos son:
- Técnica de inserción, técnica a ciegas. Pacientes con escaso capital venoso sufren multifunción (aparición de múltiples hematomas, impacto en los pacientes) y agotamiento del capital venoso.
- Catéteres de plástico rígido (teflón, polietileno) y escasa biocompatibilidad, pueden provocar flebitis. Además de una resistencia química reducida. La duración del catéter es inferior a 6 días.
- Extravasación.
- La punta se localiza en una vena de pequeño calibre flujo reducido (60ml/min). En venas de mayor calibre, cefálica o basílica (250ml/min). El tamaño de la vena también afecta a la velocidad de infusión de los fármacos. En numerosas ocasiones, con los catéteres periféricos cortos, se ocupa más de un tercio del calibre de la vena consiguiente riesgo de trombosis.
Por lo que teniendo en cuenta tanto los riesgos, como los beneficios y las recomendaciones y partiendo de la base que la punción eco-guiada es más segura ya que se puede garantizar la canalización de la vena a través de ecógrafo y la correcta ubicación de la punta de catéter, la única alternativa posible para administrar el tratamiento es por vía periférica a pesar de los riesgos que conlleva. Por ello, con el fin de garantizar la máxima seguridad en la administración de tratamiento se decide optar por un mini-midline, concretamente por 4 Fr y 10 cm de longitud, a fin de garantizar la seguridad en caso de extravasación. Los motivos principales por los que se decide optar por este tipo de acceso vascular son: la paciente era DIVA y era una decisión consensuada con la paciente que era conocedora de los riesgos y beneficios.
INSERCIÓN DE CATÉTERES
A lo largo del tratamiento, se colocaron un total de 10 catéteres entre el 03/05/2024 y el 29/07/2024, los cuales se retiraban a las 24-48h a petición de la propia paciente ya que tenía miedo de desarrollar una nueva TVP o algún tipo de complicación relacionada con el catéter, como señalábamos anteriormente. Además, la paciente no quería tener ningún dispositivo que dificultase su día a día por motivos personales.
El único motivo de mantener el catéter al menos 24h post-tratamiento es que la paciente disponía de muy mal acceso venoso y un gran miedo de desarrollar un nuevo SRIS y no disponer de acceso venoso rápido. Es decir, el catéter se podría haber mantenido insertado en la paciente, sin embargo, a todo el equipo nos parecía más importante respetar la decisión de la paciente.
USO DEL MIDLINE PARA EVITAR EL DESGASTE VENOSO
Elección correcta del dispositivo. El principal punto a tener en cuenta es que los dispositivos insertados nunca han ocupado más de 1/3 de la vena. En este caso la vena media más de 0.4cm y menos de 0.5cm por lo que se insertaba un catéter de 4 Fr.
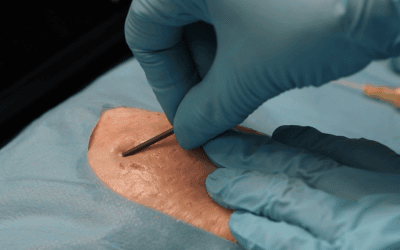
Método RAPEVA previa a cada inserción. En el procedimiento comprobamos que no ha habido cambios significativos en el capital venoso, ni estenosis del calibre de la vena ni daño en el endotelio. Al puncionar sobre la misma zona en repetidas ocasiones se pueden apreciar pequeñas cicatrices que con el tiempo se van reduciendo.
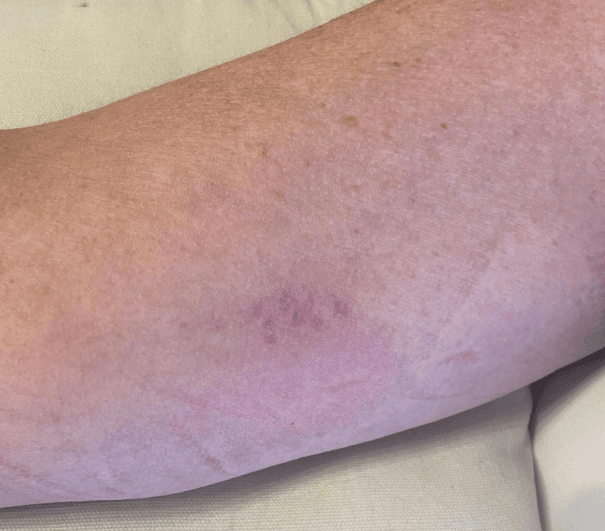
Foto de la zona de punción a día 29/11/2024.
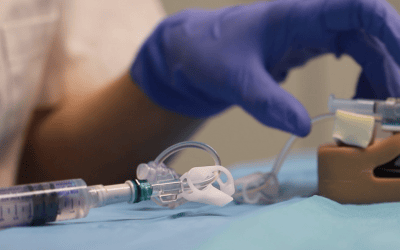
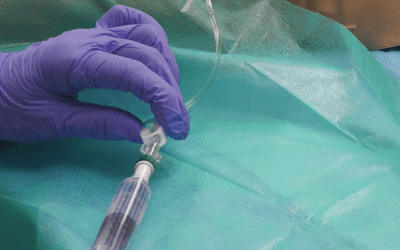
El procedimiento es igual que la inserción de una línea media común:
Revisamos la historia clínica de la paciente recogiendo antecedentes de interés, revisando analíticas más recientes y revisando el tratamiento que va a recibir. Se rellena una hoja- check-list y realizamos una primera entrevista con enfermería, “primera ETI”.
Primero, realizamos una valoración funcional de la extremidad que vamos a pinchar y llevamos a cabo una exploración ecográfica mediante el método RAPEVA. Luego, insertamos el catéter utilizando la técnica Seldinger modificada y comprobamos la posición de la punta del catéter. Explicamos a la paciente el recorrido y la ubicación final del catéter, así como los signos y síntomas de alarma para que pueda identificar rápidamente cualquier efecto adverso y se pueda intervenir de inmediato.
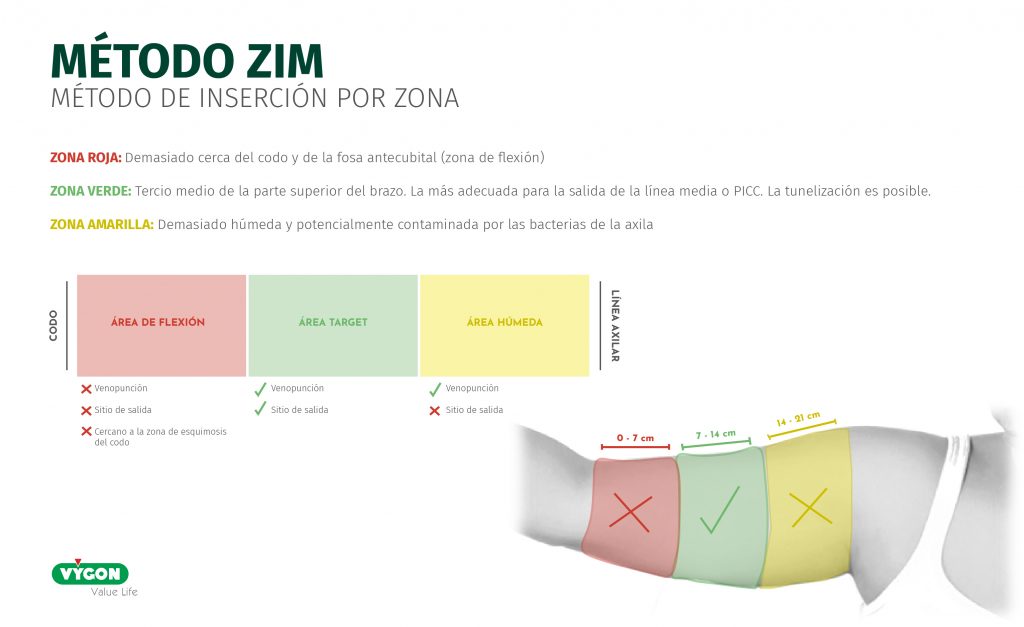
¿POR QUÉ EL SITIO DE PUNCIÓN DIFIERE DE DÓNDE HABITUALMENTE SE REALIZA LA INSERCIÓN DE UNA LÍNEA MEDIA?
La elección del lugar de salida del catéter viene determinada por la visualización rápida de una extravasación.
Siguiendo el método ZIM (método de inserción por zona) elegimos la zona inferior de la zona verde (cerca de la zona roja) a pesar de no ser el sitio ideal para la punción garantizamos que la punta del catéter (de 10cm) queda alojada en la cara interna del brazo a nivel de la propia vena que pinchamos (en este caso elegimos vena basílica), de manera que, si ocurriese una extravasación la paciente notaria dolor, quemazón, calor, eritema y/o hinchazón en la zona. A nivel de subclavia esto es mucho más difícil de objetivar y seguramente para cuando la paciente lo note haya un daño ya establecido.
Una vez insertado el catéter, la paciente acude al Hospital de Día para la administración del tratamiento. Al finalizar, regresa a su domicilio con el catéter en su lugar por si surgiera alguna complicación en las 24 horas posteriores a la quimioterapia. Al día siguiente, la paciente vuelve para la revisión y retirada del dispositivo. Si no hay incidencias, se fija una fecha para la próxima inserción del catéter, de acuerdo con el siguiente ciclo de quimioterapia. Este procedimiento se repite semanalmente hasta completar los ciclos de quimioterapia.
Durante la duración del tratamiento hemos llevado un seguimiento del caso de la paciente para valorar la aparición de complicaciones (no las ha habido) teniendo contacto directo tanto con la paciente como con las compañeras de Hospital de Día.
Actualmente la paciente está dada de alta y se recupera favorablemente de todo el proceso.
¿SE PUEDEN ADMINISTRAR FÁRMACOS IRRITANTES Y VESICANTES MEDIANTE UN CATÉTER DE LÍNEA MEDIA?
La evidencia científica demuestra que la única opción segura para administrar fármacos irritantes y vesicantes son los CVC, PICC o reservorios.
La administración de fármacos irritantes y vesicantes a través de línea media no se recomienda debido a un alto riesgo de complicaciones que pueden provocar un daño al paciente. Desde nuestra experiencia se puede considerar el uso en casos muy concretos, siempre analizando el riesgo-beneficio de cada caso detenidamente, además es fundamental extremar las precauciones estableciendo protocolos estrictos y homogeneizando al máximo posible la práctica clínica de manera que se evite la variabilidad en los cuidados. En nuestra práctica diaria, la inserción eco-guiada de línea media de 10cms y con una correcta monitorización de efectos adversos nos ha permitido la administración de fármacos vesicantes en pacientes que bien por patología, techo terapéutico o decisión propia no son candidatos a otros DAV.
CONCLUSIONES
En conclusión, el uso del catéter de línea media en el tratamiento del carcinoma de mama triple negativo demostró ser una alternativa viable al catéter central de inserción periférica (PICC), especialmente en pacientes con preocupaciones sobre complicaciones como la trombosis venosa profunda. A lo largo del tratamiento, se logró una significativa reducción del tumor y se evitó la aparición de complicaciones graves, lo que sugiere que, con una adecuada monitorización y selección de pacientes, el catéter de línea media puede ser una opción segura y efectiva en ciertos casos de cáncer de mama.




0 comentarios