La asfixia perinatal, desde las primeras observaciones en 1861 sobre la posible relación entre acontecimientos adversos durante el parto y el desarrollo de deficiencias intelectuales en los recién nacidos, se ha convertido en una prioridad para los profesionales sanitarios (1).
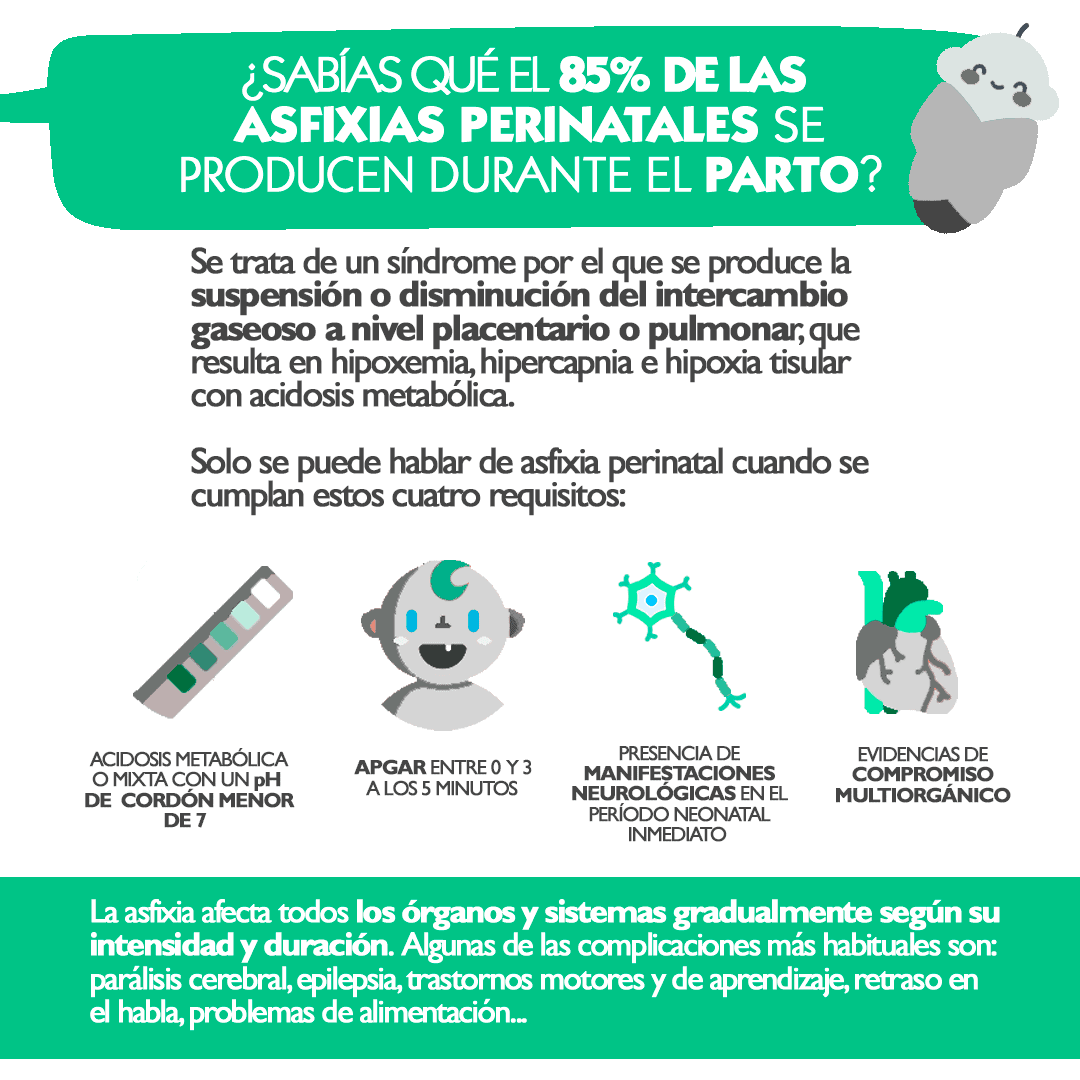
Se trata de un síndrome por el que se produce la suspensión o disminución del intercambio gaseoso a nivel placentario o pulmonar, que resulta en hipoxemia, hipercapnia e hipoxia tisular con acidosis metabólica (2). Además, puede ir asociado, a una isquemia y acumulación de productos del catabolismo celular (2,3).
La asfixia afecta todos los órganos y sistemas gradualmente según su intensidad y duración (2). Sin embargo, aunque el diagnóstico de la asfixia perinatal -llamada así porque puede darse antes del nacimiento, durante el embarazo, el trabajo de parto y el parto- requiere la constatación de alteraciones gasométricas, éstas no conllevan necesariamente repercusión orgánica.
Durante el parto pueden darse de forma transitoria momentos de hipoxemia e hipercapnia, sin repercusión patológica para el feto. Por esta razón, aunque esta definición de asfixia es adecuada patogénicamente, no es operativa en la práctica clínica (1,2).
La Academia Americana de Pediatría (AAP) y el Colegio Americano de Obstetras y Ginecólogos, con el fin de resolver este problema de terminología, establecieron que, únicamente, se puede hablar de asfixia perinatal cuando se cumplan estos cuatro requisitos (3):
- Acidosis metabólica o mixta con un pH de cordón menor de 7
- APGAR entre 0 y 3 a los 5 minutos
- Presencia de manifestaciones neurológicas en el período neonatal inmediato, derivadas de la hipoxia o de la isquemia, como convulsiones, hipotonía, como manifestaciones de encefalopatía hipóxico-isquémica
- Evidencias de compromiso multiorgánico
Compromiso multisistémico
 Actualmente, entre el 0,2 y el 0,4% de los recién nacidos se ven afectados por la pérdida de bienestar fetal (2). Esta pérdida puede comprometer la totalidad del organismo del recién nacido, produciendo fallos multisistémicos en estos pequeños pacientes (4).
Actualmente, entre el 0,2 y el 0,4% de los recién nacidos se ven afectados por la pérdida de bienestar fetal (2). Esta pérdida puede comprometer la totalidad del organismo del recién nacido, produciendo fallos multisistémicos en estos pequeños pacientes (4).
Este hecho provoca complicaciones a corto y largo plazo como: parálisis cerebral, epilepsia, trastornos motores y de aprendizaje, retraso en el habla, deficiencias auditivas y visuales, problemas de alimentación, problemas ortopédicos… (4)
El sistema nervioso central es el más vulnerable debido a su limitada capacidad de recuperación, con consecuencias celulares irreversibles y secuelas asociadas. La manifestación clínica más característica es la encefalopatía hipóxica isquémica. Las consecuencias en este sistema, dependiendo del grado de gravedad de la encefalopatía, puede vincularse a una tasa de 50% de mortalidad en el periodo neonatal o, bien, a un 95% de secuelas graves, como retraso mental, en los RN que sobreviven (2,5).
Sin embargo, la pérdida de bienestar fetal compromete otros sistemas como el cardiovascular, por isquemia miocárdica; respiratorio, debido a la depresión de los centros respiratorios y al aumento del riego de aspiración meconial; urinario, por la disminución de la perfusión renal; digestivo, con una disminución del tránsito intestinal y el desarrollo de úlceras de estrés y necrosis intestinal; hematológico, por mayor consumo de plaquetas como consecuencia del inicio de coagulación intraventricular; y metabólico, que deriva en hipoglucemia e hipocalcemia (2,5).
Control de la Asfixia Perinatal
La gran mayoría de las causas de hipoxia perinatal son de origen intrauterino. Aproximadamente 5% ocurren antes del inicio del trabajo de parto, 85% durante el parto o la expulsión y 10% restante durante el periodo neonatal (2). Por ese motivo, para evitar la pérdida de bienestar fetal, es necesario establecer estrategias de detección precoz que determinen cuando el feto está en riesgo.
La monitorización del intraparto es una práctica habitual, en la actualidad, en los hospitales para el control del bienestar fetal. Durante años, se empleó únicamente la auscultación fetal mediante el estetoscopio teniendo en cuenta que es una método no objetivable y no reproducible con el que registrar la frecuencia cardíaca fetal durante la mayoría del tiempo del trabajo de parto (6).

No obstante, el desarrollo de la tecnología ha permitido el desarrollo de nuevas prácticas para dicha monitorización. A finales de los años 60 parecieron los primeros monitores que permitían el registro de la FCF y las contracciones uterinas denominados monitores cardiotocográficos. Su uso tuvo una rápida y amplía aceptación. Sin embargo, y a pesar de que hoy en día se sigue utilizando en la vigilancia de fetos hipoxémicos ha causado un amplio debate (6,7).
Varios estudios parecen indicar que la alta sensibilidad del cardiotocograma proporciona un índice muy alto de falsos positivos y provoca un número muy elevado de intervenciones innecesaria al indicar erróneamente que el feto está en peligro. Además, como consecuencia, al aumentar el número de cesáreas no necesarias se incrementa el riesgo de morbilidad y mortalidad materna y perinatal (7).
Microtoma fetal, “Gold standard”
Esta prueba consiste en la extracción de sangre de calota fetal para el estudio de la gasometría. Es importante que haya una dilatación cervical de 3-4 cm y que la membrana amniótica esté rota para poder realizarlo.
La técnica consiste en exponer la presentación fetal mediante un amnioscopio. Tras provocar una vasodilatación capilar reactiva aplicando cloruro de etilo, se realiza con una lanceta una pequeña incisión en el cuero cabelludo; posteriormente se aspira con un tubo capilar la sangre que fluye, evitando el contacto con aire (8).
Los resultados obtenidos en esta prueba ayudarán a los profesionales sanitarios a determinar la existencia de sufrimiento fetal y a decidir la mejor actuación para asegurar el bienestar del paciente (8,9,10):
- pH > 7,25: El bebé está sano y se prosigue con el parto
- pH entre 7,20 -7,24: El feto se encuentra en un estado de preacidósis y se debe de repetir la muestra 15 minutos más tarde. La prueba puede haberse realizado en un momento de muchas contracciones o hiperdinamía y los resultados se encuentran alterados.
- pH < 7,20: Se practica una extracción fetal urgente
Las complicaciones de la técnica son extremadamente raras (8) y su incorporación en la práctica clínica ha ayudado a reducir la tasa de cesáreas. Se considera la única prueba 100% en la determinación del bienestar fetal (10).
Atención al Recién Nacido con Asfixia
A pesar de que la anticipación y monitoreo son fundamentales para el control del bienestar fetal, es imprescindible conocer cómo manejar a un Recién Nacido que presenta síntomas de asfixia perinatal (cianosis y parón respiratorio deficiente).
Este proceso pasa por mantener la función cardiorespitaria en rangos normales, mediante 02 o ventilación mecánica; mantener la presión arterial a través de la infusión de fármacos vasoactivos para favorecer la perfusión cerebral, corregir la acidosis metabólica e hipoglucemia; y rectificar la hipovolemia y/o anemia.
[accordion title=’Bibliografía’]
- Martínez Biarge, M., 2008. Morbilidad Perinatal Y Neurológtica Asociada A Los Eventos Centineras. [PDF] Universidad autónoma de madrid, pp.1-4. Disponible en: https://repositorio.uam.es/bitstream/handle/10486/6183/37603_martínez_biarge_miriam.pdf [Acceso 20 Junio 2020].
- Gutiérrez, J., Angulo, E., García, H., García, E., Padilla, H., Pérez, D., Plasencia, A., Vargas, R., Yanowsky, G. and Zepeda, L., 2019. Manual De Neonatología. 2nd ed. [PDF] Guadalajara: Universidad de Guadalajara, pp.38-54. Disponible en: http://www.cucs.udg.mx/revistas/libros/ManualNeonatonologia.pdf [Acceso 22 Junio 2020].
- Cifuentes, J., 2003. Asfixia Perinatal. [online] MEDwave. Available at: https://www.medwave.cl/link.cgi/Medwave/PuestaDia/APS/1954 [Acceso 22 Junio 2020].
- Efectos A Largo Plazo De La Asfixia Al Nacer Y La Encefalopatía Hipóxico-Isquémica. [online] Disponible en: https://www.abclawcenters.com/blog/2018/10/30/efectos-a-largo-plazo-de-la-asfixia-al-nacer-y-la-encefalopatia-hipoxico-isquemica/ [Acceso 21 Junio 2020].
- Krauel, J., n.d. Asfixia Intrauterina. [PDF] pp.415-431. Disponible en: http://webs.academia.cat/revistes_elect/view_document.php?tpd=2&i=2782> [Acceso 23 Junio 2020].
- Calveiro, M., 2017. Frecuencia De Registros Cardiotocográficos Sugerentes De Pérdida De Bienestar Fetal Y Su Relación Con Los Resultados Perinatales En Un Hospital De Tercer Nivel. [PDF] Madrid, pp.29-36. Disponible: <https://eprints.ucm.es/46300/1/T39554.pdf> [Acceso 22 Junio 2020].
- Marcos, I., 2000. De Las Manos A La Cardiotocografía. [PDF] Disponible: <https://aesmatronas.com/wp-content/uploads/sites/7/2017/12/10_DE_LAS_MANOS.pdf> [Acceso 21 de Junio 2020].
- Bik, M., 2020. Monotorización Fetal Intraparto: Algoritmo De Actuación. Ph Calota. [PDF] Editorial Médica Panamericana, pp.10-13. Disponible en: <https://aula.campuspanamericana.com/_Cursos/Curso01207/Temario/M1T6/M1_T6_Texto.pdf> [Acceso 22 Junio 2020].
- 2020. Toma De Ph de Calota fetal: Significado y Actuación [online] Disponible en: http://saludmujerclinico.es/toma-de-ph-de-calota-fetal-significado-y-actuacion/ [Acceso 18 Junio2020].
[/accordion]







0 comentarios
Trackbacks/Pingbacks