El cuidado del recién nacido (RN) prematuro tras el parto y en sus primeros minutos de vida es esencial para asegurar su estabilidad, su bienestar y en ocasiones su supervivencia. En este contexto, el primer minuto de vida juega un papel fundamental en la atención temprana y la toma de decisiones clínicas. Desde la estabilización inicial en el paritorio, hasta la administración de tratamientos específicos como el surfactante o la canalización venosa umbilical se convierten en un componente vital para el cuidado neonatal.
En este vídeo-artículo, explicaremos de manera detallada las atenciones necesarias en ese crítico primer minuto de vida de un recién nacido prematuro, centrándonos en protocolos de reanimación, mantenimiento de la temperatura y procedimientos médicos clave.
Estabilización del recién nacido desde paritorio
Si se trata de una gestación a término, el recién nacido respira o llora y tiene buen tono se puede dejar piel con piel con la madre. Si las condiciones no se cumplen deberá ser trasladado a la cuna térmica:
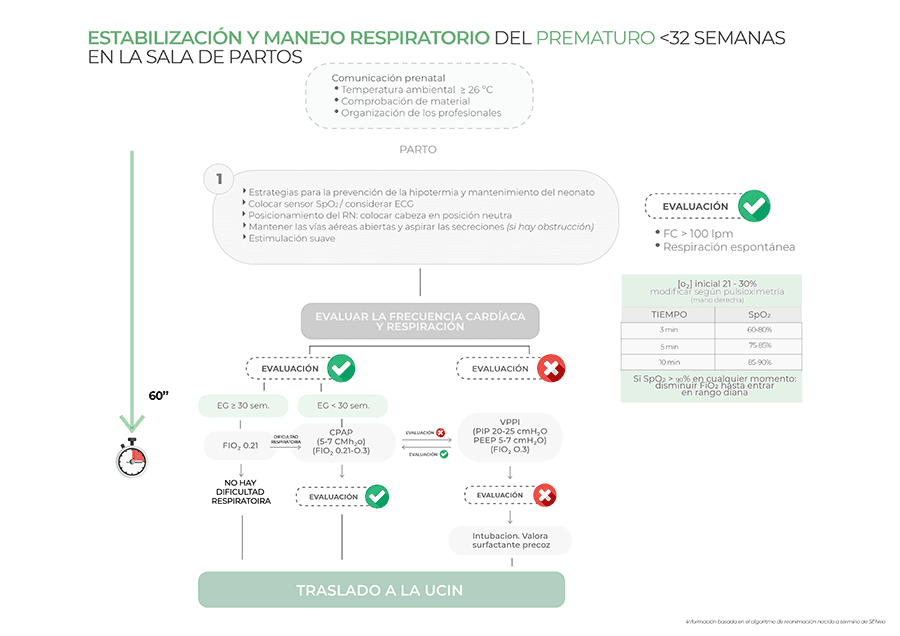
Algoritmo de reanimación del prematuro <32 semanas
- Si el recién nacido respira o llora y tiene actividad espontanea se podría considerar el pinzamiento tardío. Si alguna de las condiciones no se da, se deberá realizar el pinzamiento inmediato y trasladar al paciente a la cuna térmica.
- Es importante mantener la temperatura del recién nacido, especialmente en los neonatos, ya que son especialmente susceptibles a las fluctuaciones térmicas. Si el paciente es extremadamente prematuro, se encuentra en una edad gestacional por debajo de las 28 semanas o presenta un bajo peso, se hará uso de la bolsa térmica (de polietileno transparente y estéril que se utilizará para envolver al RN). Si es posible, se realizará el método canguro o piel con piel con los padres, ya sea con la bolsa o sin ella. Si no es posible, se deberá colocar al paciente en la cuna térmica con toallas precalentadas, secando al recién nacido a la vez que se le estimula.
- Se deberá mantener la vía aérea abierta empleando la posición neutra de la cabeza.
- Si el RN tiene secreciones se intentará retirarlas con una gasa. En caso de no ser eficiente, se introducirá un aspirador por la boca del paciente para realizar la aspiración manual tantas veces como sea necesario.
- Si la evaluación ha sido positiva (FC>100 lpm y respiración espontánea y adecuada), revisaremos la edad gestacional. Si la edad gestacional es menor de 30 semanas, aunque la evaluación haya sido positiva, se aplicará CPAP con FiO2 0.21-0.3. Si la edad gestacional es mayor, no precisará medidas adicionales. Si la evaluación inicial ha sido negativa o no se ha objetivado mejoría tras CPAP, se realizará la ventilación con presión positiva intermitente (VPPI). Si a pesar de ello, no se evidencia mejoría, se procederá a la intubación y se valorará la necesidad de administración de surfactante desde paritorio a través del tubo endotraqueal, sobre todo en <30 semanas.
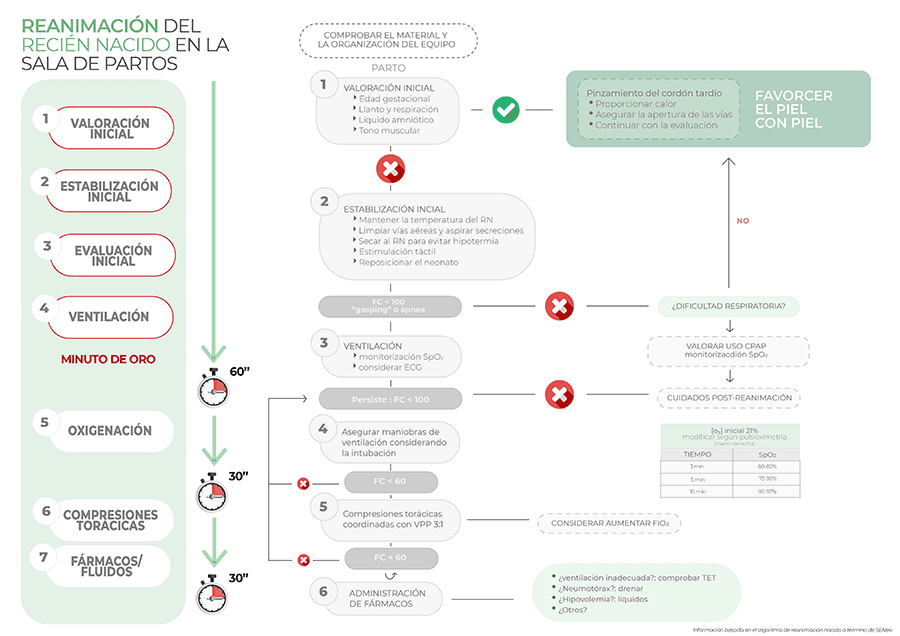
Algoritmo de reanimación del prematuro >32 semanas
Si el recién nacido se encuentra por encima de las 32 semanas de edad gestacional, respira o llora y tiene buen tono, podrá pasar piel con piel con la madre. Si alguna de estas condiciones no se cumple se valorará la necesidad de aplicación de CPAP o ventilación (VPPI o intubación).
mantenimiento de la temperatura
Las bolsas térmicas son un recurso sanitario compuesto por finas bolsas de polietileno transparente y estéril. Su función es envolver a los recién nacidos, proporcionándoles una capa protectora que conserva su calor corporal y evita la pérdida de calor hacia el entorno debido a factores ambientales. Estas envolturas, adaptables al cuerpo del bebé, pueden combinarse con otras técnicas de termorregulación para un cuidado completo.
¿Cómo colocar la bolsa térmica?
- Abrir el velcro que cubre el tronco.
- No realizar secado (introducir siempre al paciente húmedo)
- Una vez recibimos al recién nacido, asegurarse de que todas las partes entran dentro de la bolsa térmica.
- Colocar el tronco del RN en la almohadilla central (para la correcta estabilización).
- Sellar el velcro para mantener la humedad.
- Ajustar la capucha a la cabeza.
¿Qué ventajas tiene la bolsa térmica?
- Visualizar el esfuerzo respiratorio del paciente
- Revisar la coloración en cada momento
- La almohadilla central permite la estabilización del paciente y una mejor apertura de las vías aéreas
- El velcro central permite la apertura parcial para posibles intervenciones (canalización umbilical, piel con piel, etc.).
administración de surfactante
En primer lugar, es importante conocer las indicaciones del surfactante, así como tener en mente el síndrome de dificultad respiratoria. El surfactante pulmonar, generado por los neumocitos tipo II, es crucial en la función pulmonar. En recién nacidos prematuros o inmaduros, su deficiencia puede provocar el síndrome de dificultad respiratoria. Composicionalmente, el surfactante comprende un 80% de fosfolípidos, un 8% de lípidos neutrales y un 12% de proteínas.
Indicaciones del surfactante:
- Cuando precisé FiO2>0.3 con al menos 6 cmH2O.
- Recién nacido que requiere intubación para estabilización en sala de partos o primeras horas en UCIN, sobre todo en <30 semanas.
- Otras indicaciones: síndrome de aspiración meconial, hipertensión pulmonar persistente.
Para la administración de surfactante se utilizará la técnica Lisa o Mist con técnica no invasiva, ya que permitirá una mejor distribución del surfactante. Si el RN presenta una respiración espontanea, no necesaria la intubación ni la sedación, por lo que será una técnica menos invasiva.
¿Quieres saber más sobre el síndrome de dificultad respiratoria (SDR) en el neonato? No te pierdas el artículo Síndrome de dificultad respiratoria. El por qué de sus manifestaciones.
¿Qué se necesita para realizar la administración de surfactante?
- Laringoscopio (distinto número de pala en función del peso del niño)
- Jeringa precargada con surfactante (dosis calculada según indicación)
- Catéter para la administración de surfactante (mejor si se puede curvar para una mejor introducción en las vías aéreas).
¿Cómo administrar el surfactante?
- Introducir el laringoscopio hasta las cuerdas vocales.
- Introducir el catéter de forma cóncava hasta que la marca negra haya desaparecido.
- Mantener el catéter fijado en todo momento.
- Retirar el laringoscopio.
- Conectar la jeringa al catéter.
- Administrar lentamente el surfactante.
- Una vez administrado el surfactante, introducir aire en el émbolo para asegurarnos que todo el producto ha sido administrado.
- Retirar y comprobar la integridad del catéter.
cANALIZACIÓN umBILICAL
En el caso de la canalización umbilical se puede canalizar la vena o cualquiera de las dos arterias.
La canalización de la vena umbilical será la vía de elección si se tiene que realizar una reanimación en sala de partos o en un prematuro extremo, hasta que se pueda obtener una vía de acceso epicutánea. La canalización umbilical servirá para una exanguinotransfusión en caso de ser necesario.
1. Asegurar la posición del recién nacido.
2. Realizar la técnica en condiciones asépticas (se recomienda el uso de sets para ahorra tiempo durante el procedimiento).
3. Elegir el catéter (en un peso menor de 1,5 kg se deberá utilizar un catéter de 3’5Fr / si es un peso superior a 1’5 kg se deberá utilizar un catéter de 5Fr). Para saber la longitud del catéter que hay que introducir, se deberá utilizar una cinta métrica y medir desde el hombro del paciente al ombligo. Con esta medición se deberán consultar las siguientes gráficas:
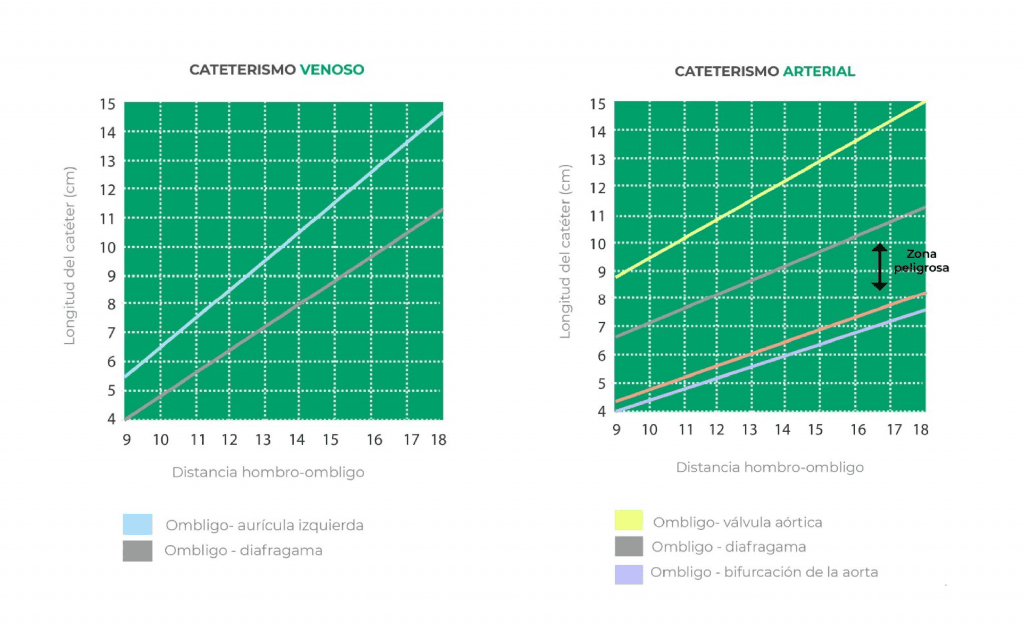
4. Preparar el campo estéril.
5. Atar el cordonete alrededor de la base del cordón.
6. Una vez el RN tenga colocada la pinza, realizar un corte con el bisturí para ocasionar un muñón de 0’5cm a 1cm.
7. Identificar los vasos.
8. Mantener el cordón erecto y estable.
9. Realizar la apertura de la vena dejando los portas fijos.
10. Utilizar el dilatador si lo precisamos para una mayor apertura de la luz o para quitar algún posible coágulo.
11. Heparinizar el catéter.
12. Localizar la vena e introducir el catéter con la ayuda de las pinzas (a la medida que ha indicado la gráfica en la valoración anterior).
13. Conectar la jeringuilla cargada de suero salino fisiológico a la luz.
14. Comprobar si refluye.
15. Si refluye, irrigar con el suero salino fisiológico.
16. Realizar una fijación temporal.
17. Realizar una ecografía para comprobar que el catéter está en la posición adecuada.
18. Si está en la posición adecuada, con la misma seda del cordonete, realizar otro nudo. Coger un porta, fijar la seda y realizar otro nudo. Una vez se realice ese nudo al aire, se soltará el porta y se anudará el catéter al extremo.
¿Quieres saber más sobre la inserción correcta de catéteres umbilicales? No te pierdas el artículo Síndrome de dificultad respiratoria. El por qué de sus manifestaciones.
La canalización de la arteria umbilical servirá en aquellos recién nacidos que precisen un acceso arterial central.
Estos son algunos de los pasos a seguir durante los primeros minutos de vida de nuestros pequeños pacientes, pero todo dependerá de las circunstancias del momento, de las características del paciente, y de sus necesidades específicas.
Si quieres más información sobre los cuidados, la nutrición o el acceso vascular en neonatos visita nuestra página de expertos en neonatología en Campus Vygon.






Bueno
Gracias por tan lmportate información
Excelentes tema
Gracias por la importante informacion
Es muy importante estar preparados para actuar en el minuto de oro con rapidez minimizando las complicaciones, gracias por su valioso aporte a miles de profesionales.