El acceso vascular pediátrico es un proceso integral: selección del dispositivo, exploración anatómica, inserción segura, correcto uso, mantenimiento adecuado y retirada final del DAV.
En pediatría, los pacientes son frágiles, enfrentan estrés hospitalario constante y les resulta difícil comprender su situación, a diferencia de la mayor comprensión del adulto.
Para todo aquel que transiciona de un paciente adulto a un pediátrico es esencial conocer estudios sobre el calibre de las venas de estos, como es el caso de “Caliber of the deep veins of the arm in infants and neonates: The VEEIN study (Vascular Echography Evaluation in Infants and Neonates)”, donde divide diferentes cohortes de estudio según peso, reflejando el tamaño estudiado mediante ecografía de las estructuras vasculares de canalización habitual.
En segundo lugar, hay que tener en cuenta que este tipo de pacientes son pacientes DIVA, es decir, pacientes de difícil acceso a nivel vascular. Para trabajar con este tipo de pacientes hay que utilizar protocolos sistemáticos de selección y evaluación, pero a su vez, individualizar cada caso en concreto y observar las posibilidades que nos presenta su anatomía a la hora de insertar un DAV.
Según la escala DIVA SCORE, en pacientes pediátricos se valoran visibilidad venosa, palpabilidad, edad y antecedentes de prematuridad para justificar necesidades y sistematizar decisiones.
Para poder realizar una adecuada elección del DAV en este tipo de pacientes, es necesaria la aplicación de algoritmos como el DAV expert de GAVeCeLT o el miniMAGIC: The Michigan Appropriateness Guide for Intravenous Catheters in Paediatrics. En este caso nos centraremos en el DAV Expert fijándonos en el estudio “The pediatric DAV-expert algorithm: A GAVeCeLT/GAVPed consensus for the choise of the most appropriate venous Access device in children”. Este algoritmo nos hará centrar el foco en la necesidad de si el acceso vascular debe ser central o periférico y a partir de ahí desarrollar la elección según necesidades específicas.
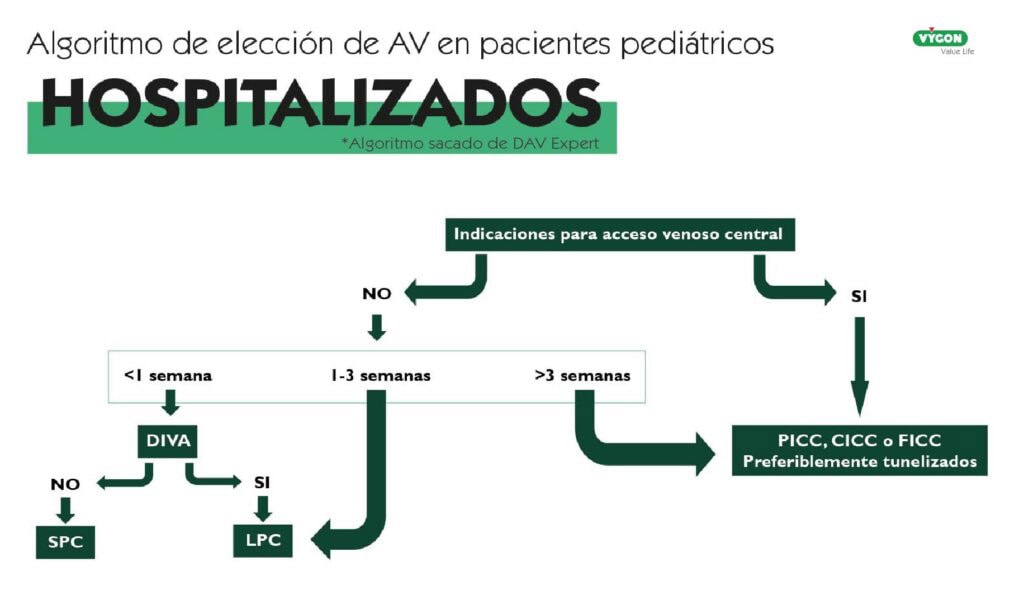
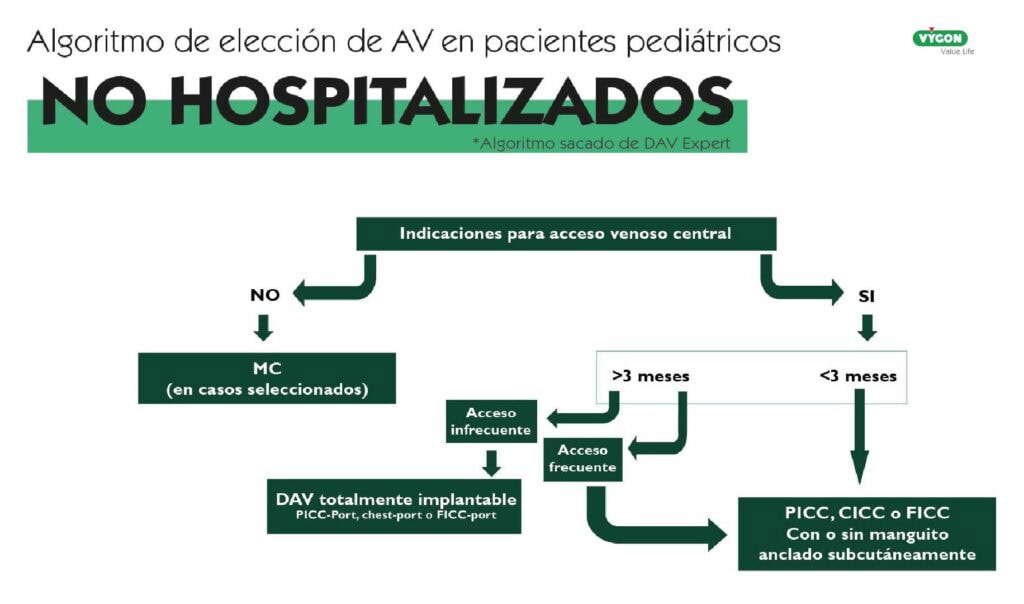
ESTRATEGIAS Y BUENAS PRÁCTICAS PARA OPTIMIZAR EL ACCESO VASCULAR
En las buenas prácticas de acceso vascular pediátrico, la ecografía es imprescindible en la presinserción para valorar estructuras y seleccionar la zona más segura.
Durante el procedimiento, la ecografía permite una inserción guiada, evitando migraciones del catéter y asegurando que se mantenga en la posición adecuada sin complicaciones.
Tras la inserción, la ecografía se utiliza en controles sucesivos para comprobar la correcta ubicación del catéter y detectar posibles complicaciones relacionadas con su uso.
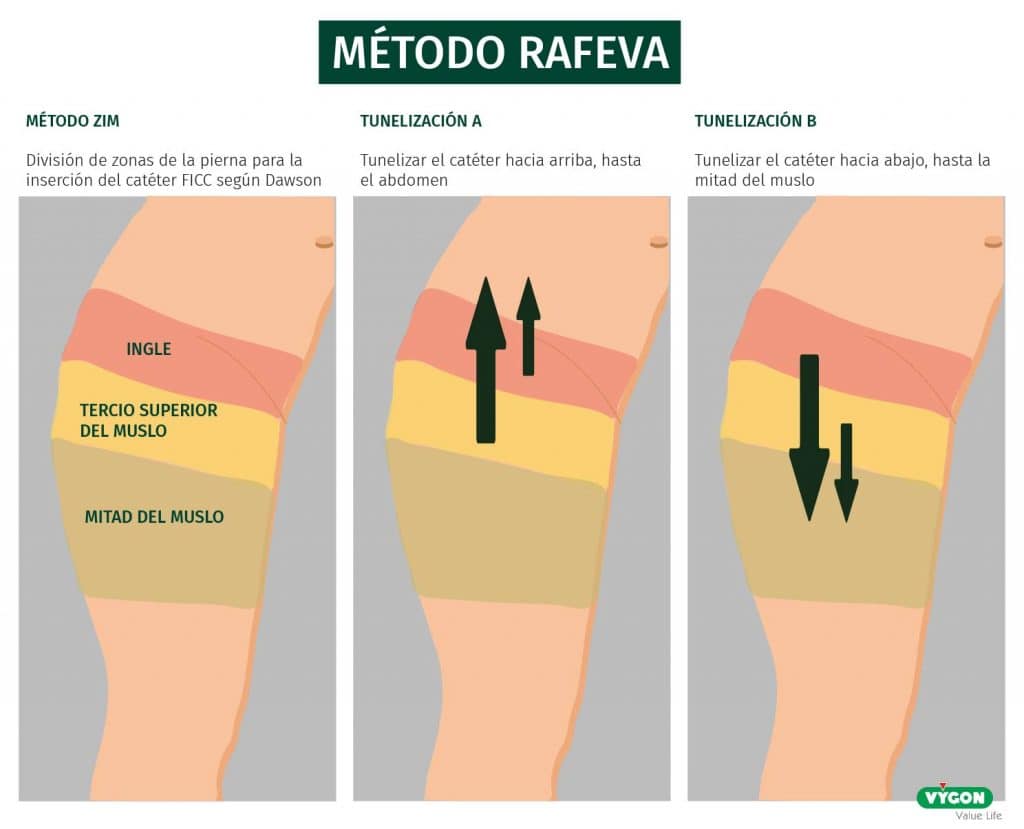
En el momento de la preinserción nos deberemos basar en tres protocolos: RaPeVa, RaCeVa y RaFeVa.

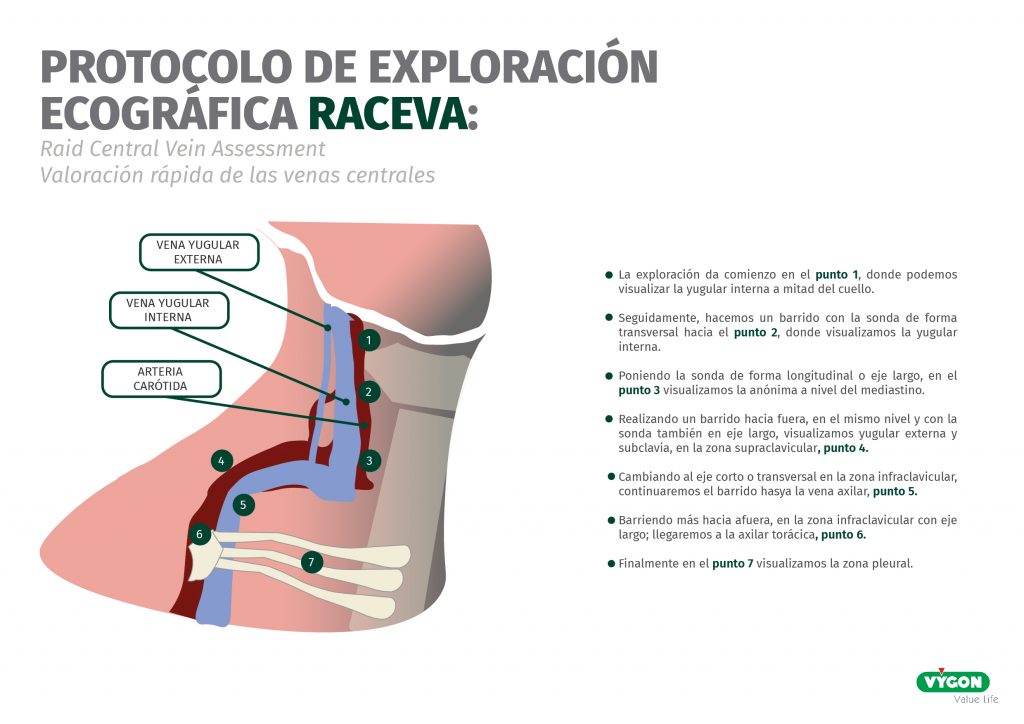
Por lo que respecta a la navegación y localización de la punta (Tip navigation & Tip location), tenemos el protocolo ECHOTIP-PED un protocolo que estandariza la práctica a la hora de comprobar la navegación de la punta del catéter en el momento de la inserción y la posterior colocación de la punta en la región correspondiente. Este protocolo está detallado para diferentes dispositivos como son los PICC, CICC y FICC, todos ubicados en región central.
Por otra parte, encontramos el sistema de electrocardiograma intracavitario, el cual consiste en conectar un electrodo estéril a la parte proximal de nuestro catéter, y mediante una columna de suero salino conducirá el impulso eléctrico que se verá reflejado en el monitor del paciente. Esta técnica analiza el aumento de la Onda P a medida que la punta se acerque a la región correspondiente hasta que obtengamos una onda P máxima sin ninguna parte negativa, sabiendo así que se encuentra en la zona idónea.
Este sistema tiene más precisión en este tipo de pacientes que en los neonatales, existiendo una tasa de éxito de inserción de 91%, en el paciente pediátrico, según estudios como “Efficacy and safety of intracavitary electrocardiography-guided peripherally inserted central chatheters in pediatric patients: a systematic review and metaanalysis”. Con ello existe una reducción significativa de arritmias en comparación con otros métodos tradicionales, conlleva una menor necesidad de reajuste de la localización de la punta y exhime del uso de la clásica radiografía de tórax en visión anteroposterior para la confirmación de la ubicación de la punta. Por todo ello se puede concluir que el ECG-IC es un método seguro y eficaz para uso pediátrico, con alta precisión en posicionamiento y menor riesgo de complicaciones.
En cuanto a las técnicas de inserción más recomendadas actualmente encontramos la Técnica seldinger modificada mediada con microintroductor y con guía de nitinol de 0´0018” con punta “floopy”. A su vez, adaptaremos el tamaño de la aguja al tamaño del paciente y sus estructuras para ser más preciso en la técnica.

Otra técnica es la tunelización, que mejora el acceso vascular creando un túnel subcutáneo situando el punto de salida en zona verde según método ZIM. Esta técnica de tunelización disminuye el riesgo de infección y aumenta el número de accesos viables para puncionar.
Pasando a los métodos de fijación y seguridad del catéter, la evidencia actual no recomienda la sutura de ningún tipo de dispositivo por el aumento de riesgo de infección asociado a una posible formación de granulomas que tienden a sobreinfectarse, además de generar un punto de entrada de microorganismos a través de la piel, puediendo conllevar en casos extremos a la pérdida del DAV. Al contrario, se reivindica el anclaje subcutáneo para evitar lesiones en la piel del paciente, aportando una fijación mayor y reversible en caso de complicación relacionada con el mecanismo de sujeción del catéter.
Además de estas fijaciones, también se emplea el adhesivo tisular o el cianoacrilato. El adhesivo tisular ofrece efecto hemostático en inserción, reduce riesgo de infección creando barrera protectora y disminuye micromovimientos del catéter, mejorando seguridad clínica.
Todos estos métodos de fijación o sujeción no eximen del uso de las membranas transparentes estériles y semipermeables. Se deben utilizar como un añadido más para optimizar la calidad y seguridad del DAV.
MANTENIMIENTO DEL ACCESO VASCULAR
Hemos visto lo que supone una mínima parte del procedimiento, pero otro apartado es el mantenimiento para evitar su retirada y promover su vida útil.
Para ello es necesario realizar inspecciones rutinarias del punto de inserción y de la línea de infusión.
El uso de conectores sin aguja de presión neutra, con mínimo espacio muerto y conexión luer-lock, asegura cierre seguro y eficaz de accesos vasculares DAV.
Deberemos evitar el uso de conectores sin aguja para la transfusión hemoderivados y cuando requiera una infusión rápida de grandes volúmenes o cristaloides.
Además, hay que respetar la técnica aséptica en el manejo del DAV y durante los cambios de apósito. Usando para ello los guantes estériles (líneas medias y catéteres centrales) y no estériles en caso de catéteres periféricos cortos.
La desinfección activa de puertos de acceso requiere fricción 5-15 segundos con clorhexidina 2% en alcohol isopropílico 70%, usando gasa estéril o toallitas. Cuando sea posible, se recomienda desinfección pasiva mediante tapones liberadores de alcohol isopropílico, reduciendo costes de tiempo del personal y tasas de infección asociada.
Se deben cambiar también los conectores libres de aguja al mismo tiempo que se cambia el set de infusión. Dependiendo de la solución administrada o el tipo de infusión se debe realizar al final de cada una o en presencia de restos sanguíneos. Estos conectores también deberán cambiarse en caso de contaminación o en caso de que ponga en compromiso la integridad de los materiales.
Es muy importante a su vez minimizar el número adicional de dispositivos para reducir así el riesgo de contaminación o el riesgo de desconexión accidental.
Cabe señalar que la frecuencia recomendada de cambio de sistema varía según el tipo de infusión:
- Nutrición parenteral: por lo menos cada 24 horas o cada vez que se conecte una nueva bolsa de nutrición.
- Transfusiones de sangre: al final de cada unidad de transfusión
- Propofol: cada 6 horas o cada 12 horas y siempre que se cambie el envase de Propofol.
- Emulsiones lipídicas: cada 12 horas.
- Sets de infusión continua: no más de 96 horas (72-96h).
En mantenimiento del acceso vascular, es esencial limpiar luces del catéter, comprobando aspiración sanguínea e infundiendo suero salino con técnica push-stop antes de cada infusión.
En mantenimiento de accesos vasculares pediátricos, la heparina está desaconsejada porque se ha demostrado que los catéteres pueden sellarse eficazmente con solución salina.
La solución salina resulta igual de eficaz que la heparina, siempre que se aplique técnica push-stop y se genere presión positiva al finalizar la infusión.
CONCLUSIONES
La identificación de pacientes DIVA es esencial para lograr canalización exitosa sin multipunciones, reduciendo estrés mediante elección adecuada del dispositivo con algoritmos y evidencia.
La ecografía es el gold standard, útil desde la elección hasta la retirada del catéter, garantizando seguridad y precisión en todo momento.
El ECG-IC permite comprobar la punta del catéter con alta precisión, reduciendo complicaciones, complementando ecografía y asegurando correcto uso y mantenimiento de los dispositivos DAV.




0 comentarios
Trackbacks/Pingbacks