Existen numerosas afecciones que afectan a las estructuras en el interior del tórax por las que es necesario realizar una cirugía torácica, tales como el cáncer de pulmón, las bronquiectasias graves o el trasplante pulmonar. Dentro del procedimiento, es habitual el empleo de los tubos endotraqueales de doble luz (DLT).
Sin embargo, el uso de un tamaño incorrecto de un tubo de doble luz puede provocar traumatismos y rotura de las vías respiratorias. Con el fin de evitar problemas severos, un conocimiento del dispositivo y métodos de adecuación del mismo al paciente son necesarios por parte de los profesionales sanitarios.
Intubación bronquial selectiva y los problemas de la técnica
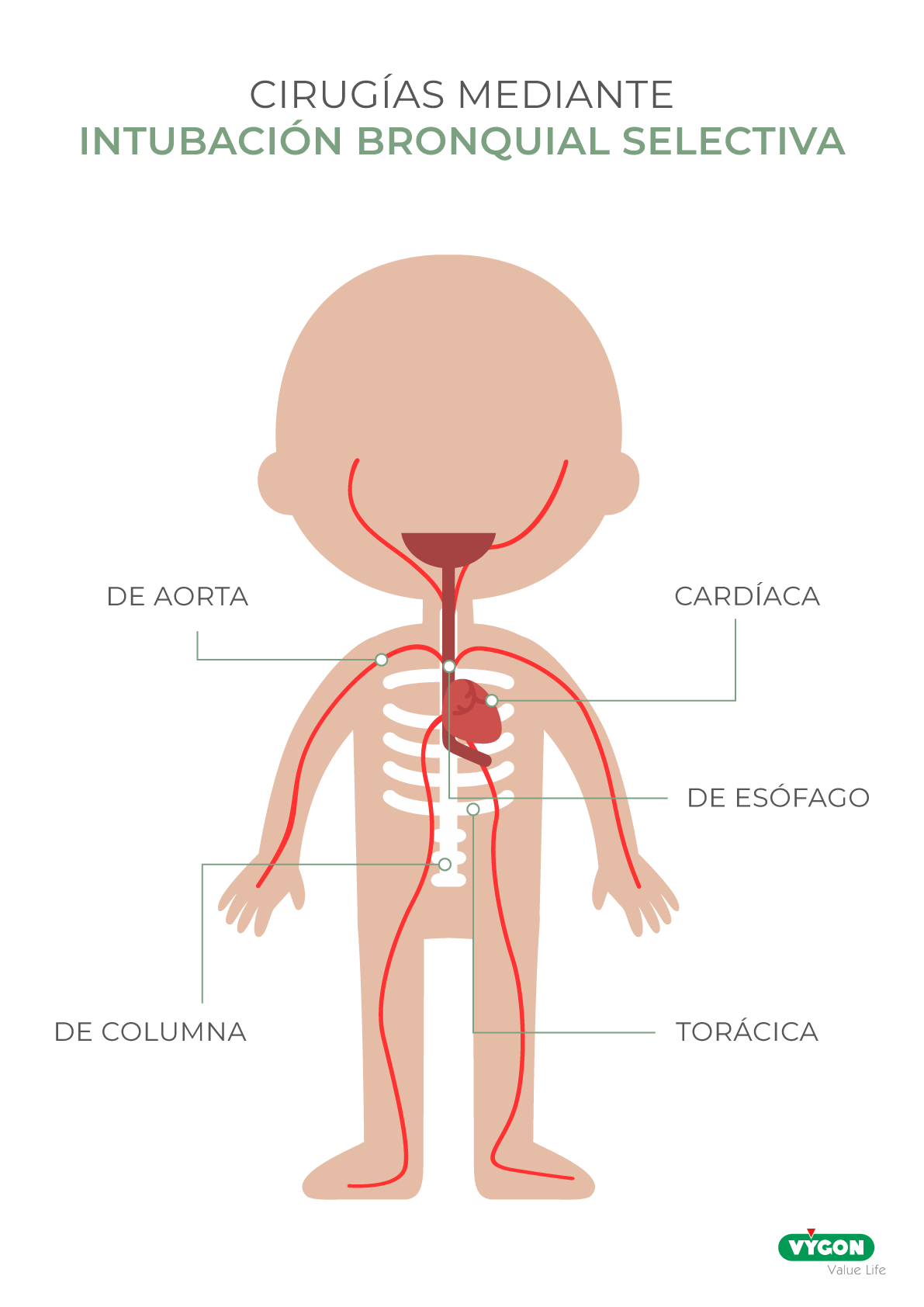
La intubación bronquial selectiva es un procedimiento anestésico que permite independizar el manejo de la vía aérea favoreciendo el colapso pulmonar izquierdo o derecho para permitir actuar quirúrgicamente a nivel intratorácico o sobre el parénquima pulmonar.
Puede ser empleada para distintos procedimientos, siendo la cirugía torácica uno de los más comunes:
- Cirugía torácica
- Cirugía cardíaca
- Cirugía de esófago
- Cirugía de columna
- Cirugía de aorta
Para realizar esta técnica, existen los tubos endotraqueales de doble luz (DLT), considerados el dispositivo de elección para la separación pulmonar en la mayoría de las situaciones. Estos permiten para aislar los pulmones anatómica y fisiológicamente, proporcionando ventilación independiente a cada pulmón (ventilación unipulmonar o aislamiento pulmonar).
Los tubos de doble luz o “double lumen tube”, son usados comúnmente para la ventilación de uno de los pulmones en muchos de los procedimientos de cirugía torácica. En concreto, el LDLT (lef-sided double lumen tube) suele ser el más empleado para realizar esta técnica. ¿El motivo? Evita la obstrucción inadvertida del bronquio del lóbulo superior derecho que puede producirse con un RDLT (right-sided double lumen tube).
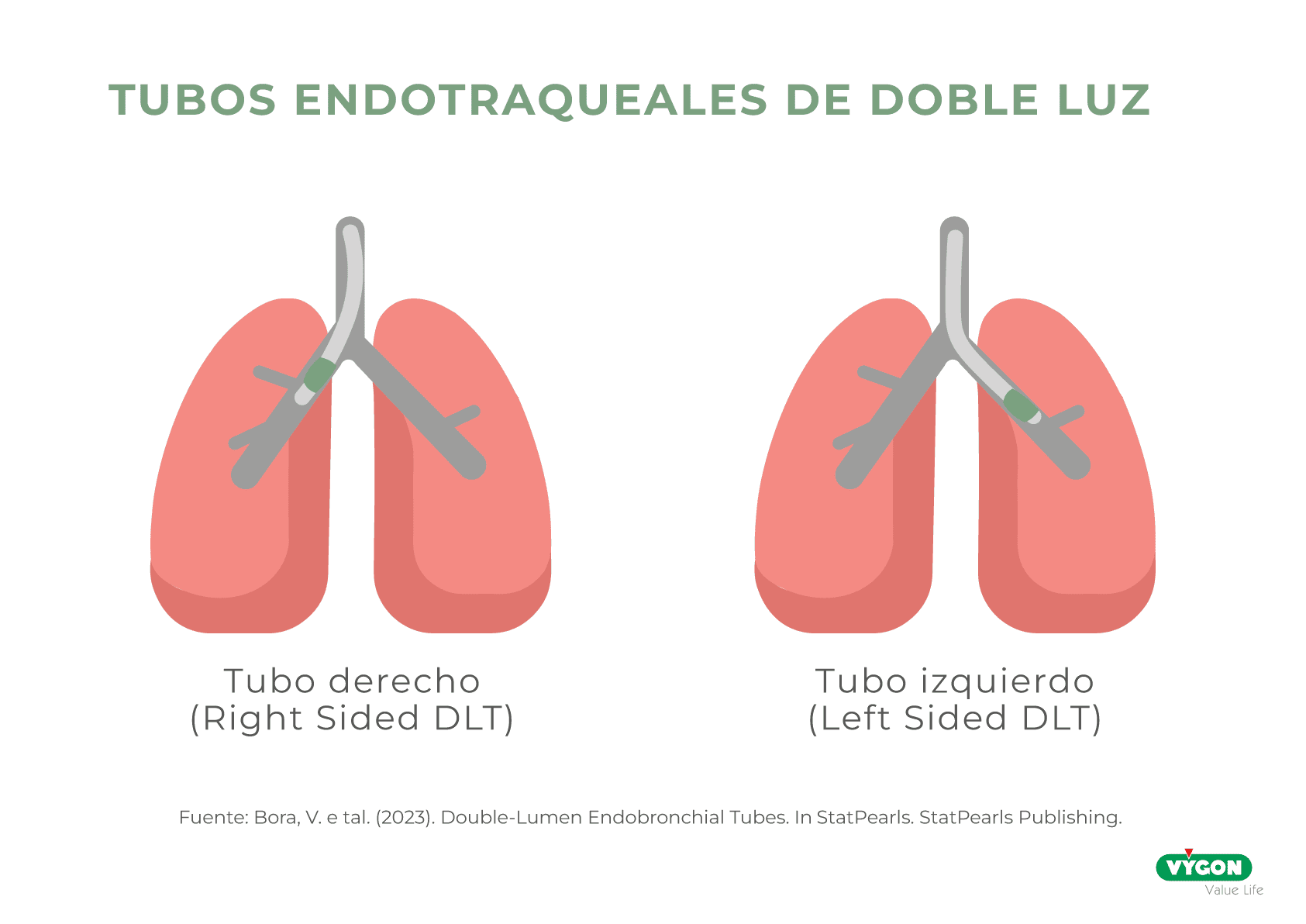
No obstante, existen dos problemas que persisten en la actualidad: reconocer la talla ideal para cada paciente e identificar la profundidad de inserción del tubo necesaria.
Complicaciones en la técnica
Malposición de lOS tuboS endotraquealES
La llegada de la COVID-19 ha sido uno de los motivos por los que las cirugías torácicas han aumentado en gran medida. El cribado rutinario «pasivo» mediante tomografía computarizada (TC) torácica de los pacientes ingresados detecta a tiempo algunas enfermedades pulmonares que requieren cirugías torácicas.
Es por ello que el tubo de doble luz adquiere una renovada importancia y es imperante reducir las complicaciones en su uso. Tal y como se apunta en el artículo “Recent advances in double-lumen tube malposition in thoracic surgery: A bibliometric analysis and narrative literature review”:
«La mala posición del DLT sigue produciéndose durante el traslado de los pacientes de decúbito supino a decúbito lateral en cirugía torácica, lo que provoca fallos en el aislamiento pulmonar e hipoxemia durante la ventilación unipulmonar.»
Zhang et al. (2002)
Se entiende como “malposición”, la posición del tubo que, de no ser corregida, puede dar lugar a problemas clínicos, es decir, la desviación de la colocación óptima. A lo largo de los años, diferentes autores han definido varias medidas centimétricas para definir una malposición del DLT.
En el estudio mencionado, los autores recogen la investigación del 1998 de Klein et al., “Role of fiberoptic bronchoscopy in conjunction with the use of double-lumen tubes for thoracic anesthesia: a prospective study. Anesthesiology”. Ellos fijan la malposición del DLT si debía desplazarse más de 0,5cm para corregir su posición. La malposición grave es entendida para los autores como aquel caso donde existe la imposibilidad de ver el bronquio del lóbulo superior/inferior izquierdo o la dislocación intratraqueal de más de la mitad del manguito endobronquial.
No obstante, Zhang et al. apuestan por un enfoque más “razonable” centrándola en en 0,5 o 1,0 cm (6, 11-14).
Riesgos más comunes
Además, un empleo incorrecto de los tubos endotraqueales de doble luz, conlleva una serie de riesgos más allá de la mencionada malposición:

- Ventilación inadecuada: un mal posicionamiento de los tubos endotraqueales de doble luz puede conllevar una ventilación no adecuada de uno o ambos pulmones, afectando a la oxigenación del paciente.
- Obstrucción: si una de las luces del tubo se obstruye, ello afectaría a la ventilación del paciente
- Sangrado: la manipulación de las vías respiratorias puede causar sangrado en tráquea o cuerdas vocales
- Hipoventilación: si el tubo no está correctamente posicionado o se obstruye, el paciente podría experimentar hipoventilación, lo que podría llevar a hipoxia y complicaciones respiratorias.
- Neumotórax: la manipulación de las vías respiratorias podría provocar la introducción de aire en el espacio pleural, lo que podría llevar a un neumotórax.
- Infección: Como con cualquier tubo endotraqueal, existe el riesgo de infección en el sitio de la inserción o en las vías respiratorias.
- Trauma en la vía aérea: La inserción del tubo podría causar lesiones en las cuerdas vocales, la tráquea u otras estructuras de la vía aérea.
- Dificultades durante la extubación: debe retirarse el tubo con cuidado para evitar lesiones o complicaciones.
Entonces, ¿cómo podemos resolver o disminuir los riesgos del procedimiento? Seleccionar la talla correcta del dispositivo e introducirlo con la profundidad adecuada son claves para conseguirlo.
¿Cuál es la talla correcta en los tubos de doble luz?
La primera cuestión a la que debe enfrentarse el profesional es la selección del tamaño adecuado del dispositivo para el sujeto en concreto que se somete al procedimiento quirúrgico torácico con aislamiento pulmonar.
La talla ideal de un tubo de doble luz es definida como aquella que proporciona un sellado casi completo de la luz bronquial sin necesidad de inflar el manguito. No obstante, actualmente se carecen de directrices en la literatura científica que ayuden en la selección de dicho tamaño. Abdelazeem A. Eldawlatly, en su estudio de 2021, “Double lumen tube: size and insertion Depth” (2021), escribe sobre la existencia de un consenso general entre anestesiólogos torácicos, recomendado el uso de tamaños más pequeños para evitar el traumatismo de las vías respiratorias. El autor cita dos cifras: 35F para las mujeres y 37F para los hombres, como aquellas que provocan un traumatismo mínimo y han conseguido resultados alentadores.
El autor también recoge las aportaciones de lo previamente estudiado por Brodsky y Lemmens en 2005, así como Hannallah, Benumof, Silverman, Kelly y Lea en 1997. Este conjunto de autores, se guían por las imágenes radiológicas y se apoyan en las medidas de dos diámetros:
- Diámetro traqueal: se mide a nivel de las clavículas en la radiografía de tórax posteroanterior
- Diámetro bronquial: se mide en la tomografía computarizada (TC) a 1-2 mm de la carina (punto donde se bifurca la tráquea), ya que el tronco principal izquierdo no es claramente visible en la radiografía de tórax en el 50-70% de los casos.
Con todo, con este método los valores finales deben reducirse un 10% (debido a que las imágenes radiológicas están amplificadas) y los resultados pueden no ser fiables debido a variaciones propias del individuo que lo complicasen.
Por ello, el protocolo de selección más sencillo tiene en cuenta la estatura y el sexo de los pacientes:
- Mujeres
- <1,5m (59 pulg.), 32 F
- 1,6 m (63 pulg.), 35 F
- >1,6 m, 37 F
- Hombres
- <1,6 m, 37F
- <1,7 m (67 pulg.), 39 F
- >1,7 m, 41 F
* Se recurrirá siempre a un tubo más pequeño y a la broncoscopia si se encuentra alguna resistencia indebida.

¿Cómo definir la profundidad de inserción?
Conocer cuál la profundidad óptima a la cuál insertar el tubo es otra de las grandes incógnitas a las que se enfrentan los profesionales. Si bien es cierto que existen fórmulas basadas en la altura que permiten predecir orientativamente la profundidad de inserción del tubo, el método de confirmación broncoscópica con fibra óptica sigue siendo necesario para la colocación final del mismo.
Existen dos métodos descritos para colocar el dispositivo con la mayor precisión posible:
- Método tradicional: el más empleado, consiste en introducir la punta del tubo endobronquial a través de la laringe bajo visión directa, girándolo 90 grados a la izquierda. Acto seguido, se introduce introduce a ciegas en el bronquio principal izquierdo, confirmado posteriormente con un broncoscopio de fibra óptica.
- Método directo: menos frecuente que el anterior, en esta ocasión el LDLT se coloca bajo visión y el broncoscopio de fibra óptica a través de la luz bronquial.
No obstante, existen diversos estudios orientados a la predicción de la profundidad de inserción correcta del LDLT a través de varias fórmulas.
- En el año 2002, Chow, Goh y Ti, desarrollaron una fórmula a partir de la distancia clavicular-carinal de la tráquea y la estatura corporal para el 78% de sus pacientes.
- Respalda este hecho un estudio anterior de Brodsky, Benumof, Ehrenwerth y Ozaki, quienes también emplearon una fórmula basada en la estatura y el sexo para predecir la profundidad de inserción.
- Más recientemente, en el 2018, Liu, Zhao, Jia, Yang, Liang y He, informaron de una profundidad de inserción precisa del LDLT en el 90% de sus pacientes midiendo la distancia entre las cuerdas vocales y la carina según la tomografía computarizada de tórax (TC torácica).
Beneficios
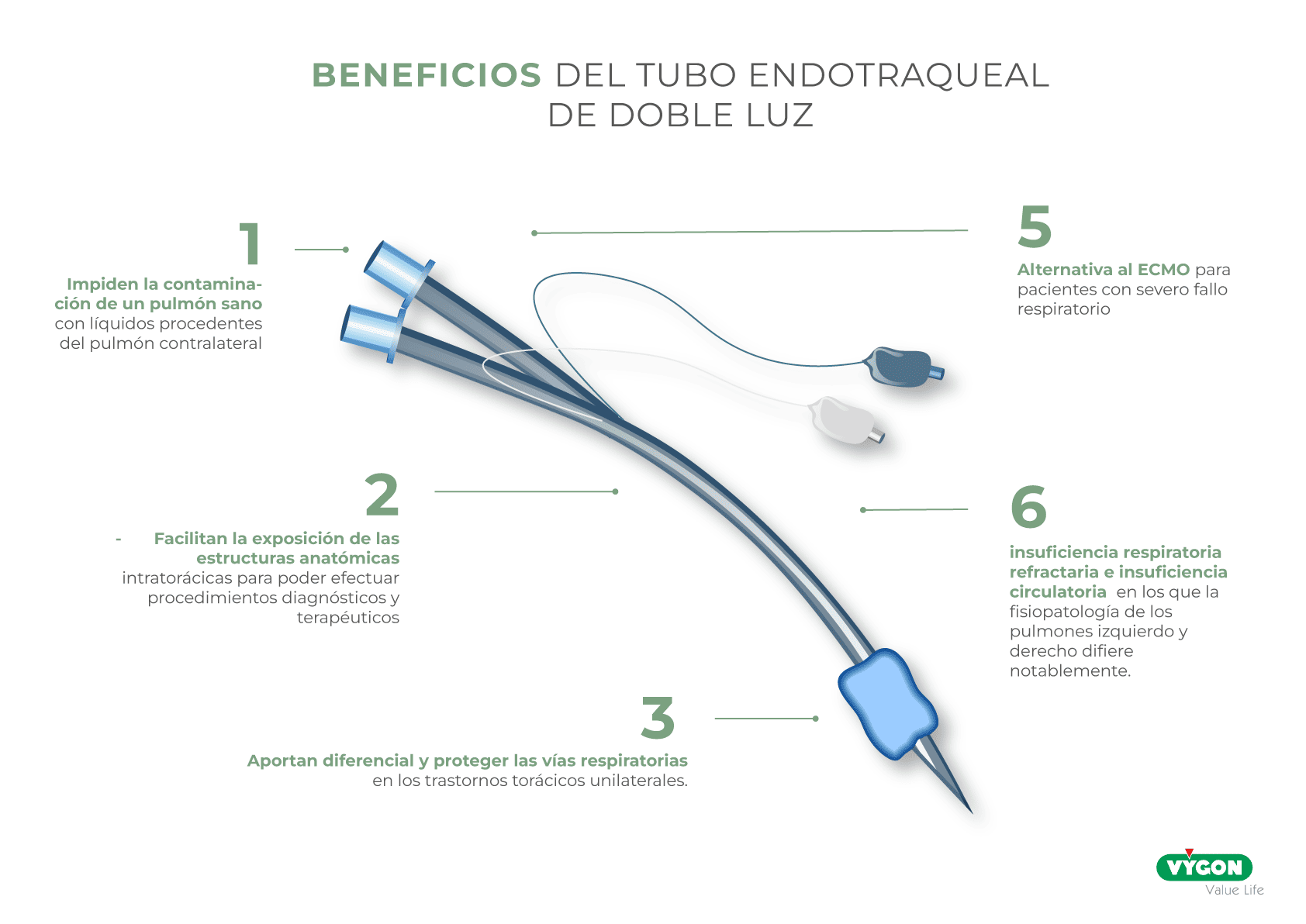
El empleo de tubos endotraqueales de doble luz ofrece una serie de beneficios para paciente y profesional:
- Impiden la contaminación de un pulmón sano con líquidos procedentes del pulmón contralateral
- Facilitan la exposición de las estructuras anatómicas intratorácicas para poder efectuar procedimientos diagnósticos y terapéuticos
- Aportan diferencial y proteger las vías respiratorias en los trastornos torácicos unilaterales.
Además, estudios recientes como “Independent lung ventilation with use of a double-lumen endotracheal tube for refractory hypoxemia and shock complicating severe unilateral pneumonia: A case report” (2020), analizan el uso de la ventilación independiente del pulmón como una alternativa al ECMO para pacientes con fallo respiratorio severo. De esta forma, el uso de los tubos endotraqueales es un método menos invasivo y más útil.
«La ventilación pulmonar independiente con el uso de un tubo endotraqueal de doble luz resulta menos invasiva y más útil que la ECMO. Por lo tanto, debe tenerse en cuenta como opción de tratamiento, especialmente en casos de insuficiencia respiratoria refractaria e insuficiencia circulatoria en los que la fisiología de los pulmones izquierdo y derecho difiere notablemente.»
Yoshida, M et al. (2020)
Los autores inciden en los beneficios de este procedimiento, especialmente en casos de insuficiencia respiratoria refractaria e insuficiencia circulatoria en los que la fisiopatología de los pulmones izquierdo y derecho difiere notablemente.
Intubación bronquial selectiva
La intubación bronquial selectiva es un procedimiento lleno de beneficios y de gran utilidad en diversos procedimientos. Seleccionar el dispositivo correcto es imprescindible para asegurar un éxito de la técnica y evitar las posibles complicaciones en esta.
TIP: La malposición de los tubos de doble luz debe diagnosticarse y corregirse con el fibrobroncoscopio. La comprobación manual sigue siendo importante, pero el empleo de este dispositivo es clave.
Además, existen otros dispositivos médicos que pueden ayudar a realizar la intubación bronquial selectiva, tal y como la Bujía de Boussignac, que sirve de guía visual y táctil a la hora de llevar a cabo la intervención.
Te puede interesar…
Peligros de una mala oxigenación
Monitorización: la clave para una oxigenoterapia segura
Bibliografía
- Bora, V. e tal. (2023). Double-Lumen Endobronchial Tubes. In StatPearls. StatPearls Publishing.
- Brodksy, J.B. et al. (1991). Depth of placement of left-sided double-lumen endobronchial tubes, Anesthesia and analgesia, 73(5), 570–572. https://doi.org/10.1213/00000539-199111000-00010
- Brodsky, J. B y Lemmens, H.J. (2005). Tracheal width and left double-lumen tube size: A formula to estimate left-bronchial width. Journal of Clinical Anesthesia, 17(4), 267-270 https://www.sciencedirect.com/science/article/abs/pii/S0952818005000851
- Chow, M.Y. et al. (2002). Predicting the depth of insertion of left-sided double-lumen endobronchial tubes. Journal of cardiothoracic and vascular anesthesia, 16, 245-458 https://www.jcvaonline.com/article/S1053-0770(02)00037-X/fulltext
- Cohen, J.A. et al. (1986). Hazardous placement of a Robertshow-type endobronchial tube. Anesthesia and analgesia, 65, 100-101
- Eldawalatly, A. A. (2021). Double lumen tube. Size and insertion depth. Saudi Journal of Anaesthesia, 15(3):p 280-282, Jul–Sep 2021. | DOI: 10.4103/sja.sja_192_21 https://pubmed.ncbi.nlm.nih.gov/34764835/
- Hannallah, M. Et al. (1997). Evaluation of an approach to choosing a left double-lumen tube size based on chest computed tomographic scan measurement of left mainstem bronchial diameter. Journal of cardiothoracic and vascular anesthesia, 11(2), 168–171. https://doi.org/10.1016/s1053-0770(97)90208-1
- Klein, U., et al. (1998). Role of fiberoptic bronchoscopy in conjunction with the use of double-lumen tubes for thoracic anesthesia: a prospective study. Anesthesiology, 88(2), 346–350. https://doi.org/10.1097/00000542-199802000-00012
- Liu, Z., et al. (2018). Chest Computed Tomography Image for Accurately Predicting the Optimal Insertion Depth of Left-Sided Double-Lumen Tube. Journal of cardiothoracic and vascular anesthesia, 32(2), 855–859. https://doi.org/10.1053/j.jvca.2017.09.025
- Yoshida, M. et al. (2020). Independent lung ventilation with use of a double-lumen endotracheal tube for refractory hypoxemia and shock complicating severe unilateral pneumonia: A case report. Respiratory medicine case reports, 30, 101084. https://doi.org/10.1016/j.rmcr.2020.101084
- Zhang, X. et al. (2002). Recent advances in double-lumen tube malposition in thoracic surgery: A bibliometric analysis and narrative literature review. Frontiers in medicine, 9, 1071254. https://doi.org/10.3389/fmed.2022.1071254





0 comentarios
Trackbacks/Pingbacks