Si nuestra onda de presión arterial presenta artefactos, los datos recogidos por el sistema de monitorización serán inexactos y no nos permitirán realizar un seguimiento preciso del paciente.
En este artículo se expone uno de los artefactos que puede presentar nuestra onda de presión arterial: la resonancia.
¿QUÉ ENCONTRARÁS EN ESTE ARTÍCULO?
- ¿Qué es la onda de presión arterial y cuáles son sus partes?
- Maniobras para determinar si la onda de presión arterial es fiable
- ¿Qué es la resonancia y cuáles son sus causas?
- 4 claves para evitar que la onda de presión arterial presente resonancia
¿Quieres saber más sobre la onda de presión arterial y cómo evitar artefactos? Permanece en esta página y lee la entrada completa.
La monitorización hemodinámica es una herramienta fundamental en los pacientes críticos, tanto es así, que su información constituye uno de los ejes de la acción terapéutica.
Pero… ¿Qué sucede cuando la onda de presión arterial presenta artefactos?
Una onda de presión arterial amortiguada o resonante llevará a una lectura incorrecta de la misma y, si basamos nuestras decisiones en ella, no serán las más exactas.
En este artículo conoceremos las claves para evitar que nuestra onda sea resonante y, de esta forma, conocer el estado hemodinámico de nuestro paciente y poder aplicar un tratamiento optimo e individualizado.
Onda de presión arterial
La onda de presión arterial es la consecuencia de la interacción entre el volumen sistólico, el volumen de eyección del ventrículo izquierdo y las características físicas del sistema cardiovascular en cada latido.
Se trata de una onda mecánica, similar a la del sonido, por lo que solo se transmite a través de medios físicos. Su forma es cilíndrica, partiendo desde el corazón y desplazando un frente de onda por las arterias hasta llegar a las arteriolas. Esta onda, atraviesa un medio viscoso que es la sangre y un medio no viscoso, que es el suero salino hasta el transductor.
Tras la aplicación de un algoritmo sobre la morfología de la onda de presión arterial es posible obtener información que nos permita analizar el estado cardiovascular de los pacientes
Para poder identificar artefactos en la onda de presión arterial es imprescindible conocer su forma y partes. En mayor o menor medida, toda onda de presión arterial debe estar formada por 6 puntos:
- Ascenso sistólico.
- Presión arterial sistólica.
- Descenso sistólico.
- Punto dicroto. Se trata de una de las partes más importantes ya que representa el cierre de la válvula aortica y divide el ciclo cardiaco entre la sístole y la diástole.
- Descenso diastólico.
- Presión arterial diastólica.
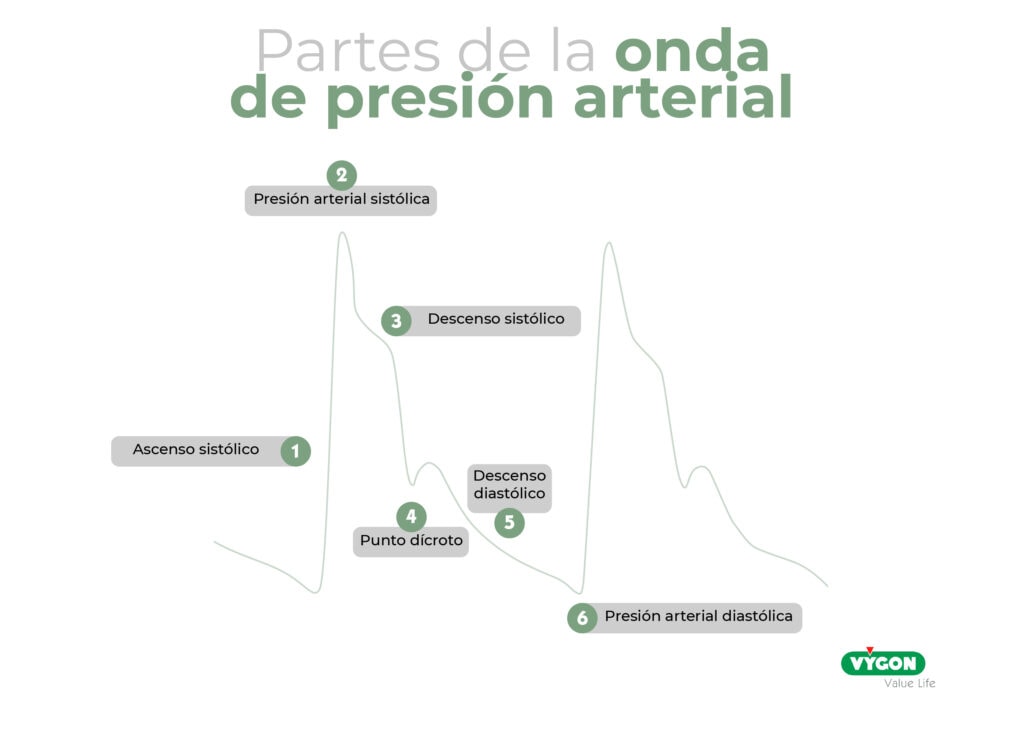
La resonancia puede alterar su morfología, por ello, conocer sus partes nos permitirá identificar rápidamente artefactos.
¿QUIERES SABER MÁS SOBRE LA ONDA DE PRESIÓN ARTERIAL?
No te pierdas este artículo
¿Qué es la resonancia?
Cuando observamos resonancia encontramos oscilaciones demasiado pronunciadas que pueden dar lugar a una falsa presión sistólica alta o a una falsa presión diastólica baja. Por su parte, la muesca dicroica será fácilmente visible y, probablemente, de tamaño exagerado cuando la onda sea resonante.
¿Es resonante mi onda de presión arterial?
Existen una serie de maniobras que podemos llevar a cabo para determinar si la onda de presión arterial invasiva (OPAI) es fiable:
- Si dP/dt> 1,6 – 1,7 (>2 en pacientes sépticos), nos invita a sospechar que la señal presenta underdamping o fenómenos de resonancia.
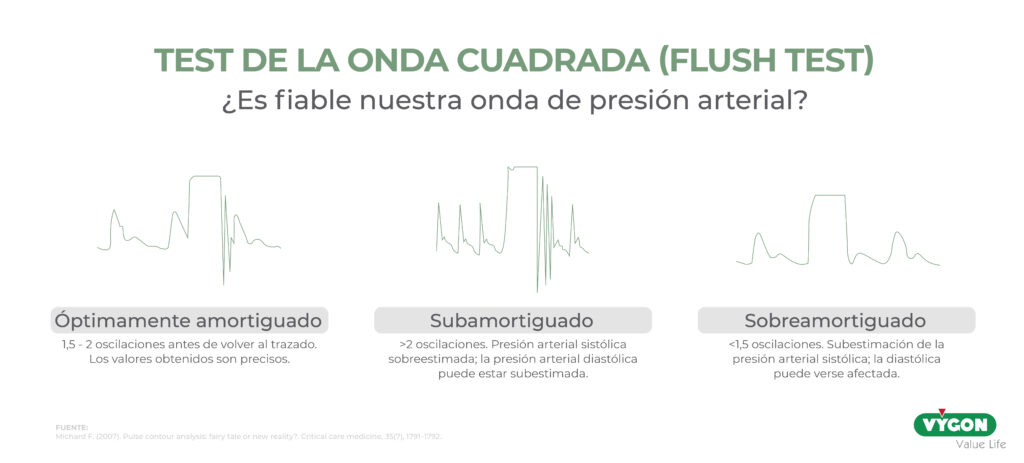
- Test de la onda cuadrada (Flush test): según el número de oscilaciones se pueden sospechar fenómenos de resonancia o amortiguación. De esta forma:
- Entre 1.5 y 2 oscilaciones antes de llegar al trazado normal los valores obtenidos son precisos y se considera que la OPAI es fiable.
- >2 oscilaciones podría existir resonancia, obteniendo valores de presión sistólica sobrestimada y presión diastólica subestimada.
- <1.5 oscilaciones, en este caso la onda podría estar amortiguada con subestimación de la presión sistólica y donde la presión diastólica puede no verse afectada.
También se puede verificar la OPAI de una manera artesanal comparando con TA cruenta viendo como:
- Normal: diferencias menores de 10-20mmHg (menor con manguito).
- Underdamping o resonancia: valores sistólicos mayores y diastólicos menores de TA cruenta comparados con incruenta.
- Sospechar overdamping o amortiguación: valores de presión cruenta menores para sistólica y mayores para diastólica.
¿Quieres saber cómo evitar la amortiguación?
No te pierdas este artículo
4 Claves para evitar fenómenos de resonancia
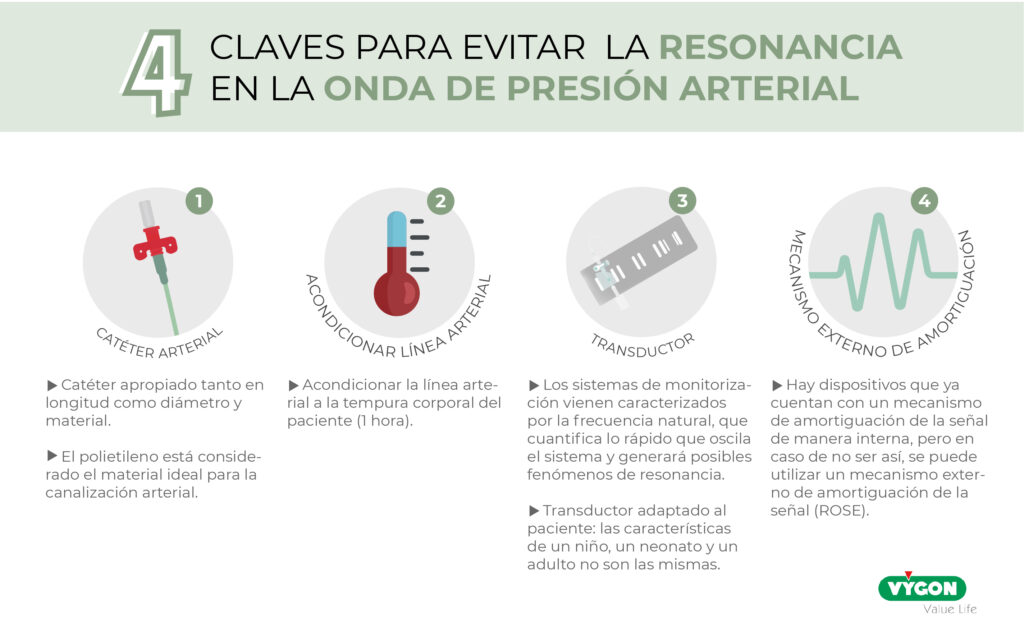
Para evitar fenómenos de resonancia deberemos tener en cuenta diferentes dispositivos que forman parte del sistema de presión arterial.
1. Catéter arterial apropiado
Se debe utilizar un catéter apropiado tanto en longitud como diámetro y material.
El polietileno es un material intermedio en términos de dureza y memoria, por lo que, al ser relativamente rígido y poco termosensible, permite mantener en el tiempo una buena transmisión de la onda de presión arterial, convirtiéndose en el material ideal para la canalización arterial.
2. Acondicionar la línea arterial a la temperatura corporal
Acondicionar la línea arterial a la tempura corporal del paciente una hora antes nos permitirá evitar posibles artefactos en la señal de presión arterial.
3. Transductor de buena calidad adaptado al paciente
Los sistemas de monitorización vienen caracterizados por la frecuencia natural, que cuantifica lo rápido que oscila el sistema y generará posibles fenómenos de resonancia; y el coeficiente de atenuación que cuantifica las fuerzas de fricción que actúan sobre el sistema y determina la rapidez con la que vuelve al reposo generando posibles fenómenos de amortiguación.
Por otra parte, las características de un niño, un neonato y un adulto no son las mismas, por lo que es necesario contar con un transductor adaptado a las necesidades del paciente. Por ejemplo, un neonato puede tener unas frecuencias en torno a 170-180 que pueden no estar contempladas en la frecuencia de trabajo de un transductor destinado a pacientes adultos.
4. Mecanismo externo de amortiguación de la señal (ROSE)
Actualmente hay dispositivos que ya cuentan con un mecanismo de amortiguación de la señal de manera interna, pero en caso de no ser así, se puede utilizar un mecanismo de amortiguación de la señal (ROSE) externo.
No obstante, existen patologías que pueden provocar fenómenos de resonancia de una manera fisiológica como son hipertensión, aterosclerosis, vasoconstricción, regurgitación aórtica, estados hiperdinámicos o FC elevada (>150 lat/min).
Es posible corregir la resonancia empleando un filtro electrónico entre el catéter arterial y el transducto de presión. En concreto, el método P.R.A.M. dispone un filtro electrónico dinámico validado, cuyo software analiza las características específicas de la forma de la onda y corrige de forma automática en caso de existir resonancia.
Por otra parte, no podemos olvidarnos de la amortiguación, otro artefacto que altera nuestra señal de onda de presión arterial, ya que, si esta no es fiable, nuestra lectura de la misma no será precisa ni exacta.

Para conocer más sobre monitorización hemodinámica con el método P.R.A.M., matricúlate en el curso impartido por el Dr. José Miguel Alonso Iñigo, médico especialista en Anestesiología-Reanimación y Tratamiento del dolor. Para ello, solo tienes que hacer clic aquí o en el banner anterior.





0 comentarios
Trackbacks/Pingbacks