En esta mesa redonda, Maite Parejo, Vicky Armenteros y Vicky Solaz expertas en acceso vascular y enfermeras referentes de EAV (o ETI: Equipo de Terapia Intravenosa), comparten con nosotros su experiencia: cómo empezaron para crear el EAV en sus respectivos centros, qué bases, recursos han necesitado para ello y de qué manera han podido integrar en el hospital.
Si solo puedes dedicarle algunos minutos, te proponemos este resumen en 5 puntos:
ORIGEN DE LA CREACIÓN DE UN EAV: la preocupación por el capital venoso de los pacientes y la voluntad de mejora en la elección del acceso vascular son en general los motores que activan la creación de un EAV.
FUNCIONAMIENTO DE UN EAV: consiste en un equipo de profesionales sanitarios formados en general enfermeros/enfermeras, dedicados al 100% a la colocación de dispositivos de acceso vascular y que en general disponen de una consulta. Otro modelo, aunque no sea muy común, es un equipo virtual compuesto por profesionales de distintos servicios, formados también y organizados para poder cubrir las demandas en acceso venoso. Son también responsables del mantenimiento de las vías, en primera persona o formando a los servicios correspondientes.
APOYOS FUNDAMENTALES: la dirección de enfermería es un apoyo clave en la creación de un EAV, el equipo médico y recursos materiales pueden ser también de mucha ayuda. No hay que olvidar que la industria tiene un papel fundamental a nivel de material y de formación. Es importante poder contar con una persona de contacto en los servicios que van a manipular los accesos venosos colocados por el EAV, para, de esta manera, tener a alguien que coordine y releve los beneficios del EAV.
PASOS CLAVES PARA EL ÉXITO: es primordial definir con exactitud el tipo de demanda que va a ser (patología, tipo de catéter), a qué unidades se va a poder dar servicio (incluido la extrahospitalaria), usar canales adecuados de comunicación para ello. Una vez recogida toda la información, determinar cual sería el beneficio tanto para el paciente como para el hospital con la puesta en marcha de un EAV.
NO TE OLVIDES: de que es fundamental considerar que el mantenimiento es igual de importante que la colocación de las vías. La formación tiene un papel fundamental en el éxito y la continuidad de un EAV.
Si quieres saber más sobre este tema, sigue leyendo y descubre como lo han hecho nuestras ponentes a través de testimonios e infografías que te pueden ser útiles.
SOBRE QUÉ BASES SE CONSTRUYE UN EAV
¿Qué modelo de EAV tenéis?
Maite P.: Hoy en día tenemos un EAV que funciona en una consulta propia, donde nos llegan pacientes de los distintos servicios del hospital a través de una interconsulta. Nos encargamos principalmente de la inserción de los catéteres y de una parte de las curas ya que el volumen actual no nos permite abarcar todo (formamos y delegamos). Cuando es necesario nos desplazamos a las habitaciones para colocar el catéter requerido.
Vicky A.: tenemos un modelo similar al de Maite con una consulta en la cual atendemos únicamente a pacientes de extrahospitalaria. Para los pacientes intrahospitalarios vamos siempre a pie de cama. Dependemos directamente de dirección de enfermería.
Vicky S.: actualmente tenemos una consulta que depende de la UCI pero cuando arrancamos creamos lo que llamamos un EAV virtual. No éramos un EAV como tal, es decir, miembros todos ubicados en esta unidad sino un grupo de enfermeros formados que seguían perteneciendo y trabajando en su servicio de origen. Nos organizamos por turnos en función de la demanda, programando a los pacientes.
¿Cómo habéis empezado para crear un EAV?
Maite P.:
Todo empezó con los problemas de acceso vascular que teníamos dentro de nuestro servicio de oncología en la época, en particular en pacientes con cáncer de mama. Buscando soluciones, nuestra investigación nos hizo descubrir los catéteres PICC que empezamos entonces a colocar.
Los demás servicios del hospital vieron que estos dispositivos funcionaban bien, así como el equipo que éramos. Todo ello nos permitió seguir y crear una consulta en la cual nos llevaban a los pacientes necesitados o si era requerido, íbamos también a proceder a la colocación a pie de cama.
Al principio nos encargábamos de todas las curas ya que el volumen era asumible, lo cual cambió con la evolución del EAV como dicho anteriormente.
Vicky A.: tuvimos un arranque muy parecido, nuestra problemática era la misma en el servicio de onco-hematología. Fue gracias a la industria que pudimos empezar a colocar catéteres PICC.
El salto a EAV como tal, fue a través de una beca que solicitamos al gobierno vasco para llevar a cabo un ensayo clínico sobre la efectividad y el impacto que tiene un EAV en el hospital en cuanto al acceso vascular, la satisfacción del paciente y la estancia hospitalaria. Durante este ensayo creamos tal necesidad de cara a otros servicios que el equipo ya tenía razón de ser, no se podía dar marcha atrás.
Vicky S.: nuestros principios fueron cómo indican aquí mis compañeras, todo empieza por una necesidad y gracias a la investigación de enfermeros preocupados por el tema. Los tratamientos evolucionan, el perfil de los pacientes también y hay que adaptarse ofreciendo un cuidado adecuado. Hay que tener en cuenta el tamaño del hospital (necesidad en función del número de camas) porque determinará cuanto personal se tendrá que dedicar al acceso vascular.
¿Sobre qué y/o quién os habéis apoyado (otros EAVs)?
Vicky S.: La industria es fundamental para poder acceder a los dispositivos y evolucionar al mismo tiempo que la tecnología. El apoyo de dirección de enfermería es muy importante en este proyecto.
Maite P.: en mi caso fue clave el apoyo del equipo de médicos oncólogos que eran muy conscientes del capital venoso y del dolor de los pacientes de esta especialidad. La industria ha tenido un papel muy importante dejándonos material para poder posteriormente demostrar que el proyecto funciona. Y como no, el respaldo de dirección de enfermería es también muy importante.
Vicky A.: coincido con lo que comentan mis compañeras,
el apoyo de dirección de enfermería es fundamental y nosotros tuvimos la suerte que siempre nos ha respaldado. En este sentido para mantener este apoyo es importante dar feedback a dirección de enfermería, a recursos materiales que siempre te pueden ayudar.
La industria es también clave porque te permite abrir puertas y cuando no sabes, ellos te enseñan.
En mi opinión es muy importante contar con una persona en cada servicio que entienda y apoya el proyecto ya que este profesional va a actuar como relevo y difundir la información y los beneficios del EAV.
No hay que olvidar que apoyarse en la literatura es también algo muy valioso, permite tener conocimiento, una “expertise” y así credibilidad frente a interlocutores que pueden poner en duda el proyecto.
¿Qué pasos claves hay que dar para que sea un proyecto exitoso?
Vicky A.: Uno de los pilares es establecer estrategias. Para ello es necesario tener claro en qué tipo de hospital estás: la demanda será muy distinta entre un centro de 300 camas y uno de 1500.
Define muy bien qué tipo de demanda va a ser: qué patologías (crónicos agudos) qué tipo de catéteres (midlines, PICCs). Analiza qué servicios serían susceptibles de pedir servicio y cuantifícalos. Selecciona luego uno o 2 y determina cual hubiera sido el impacto si estos servicios se hubieran beneficiado de un EAV.
Los canales de comunicación son también un aspecto relevante especialmente al principio, el éxito dependerá de como habrás informado a los distintos profesionales sobre tu proyecto (¿dirección general, de enfermería, por videoconferencia, por sesión presencial?).
Maite P.: estoy muy de acuerdo con lo que comenta Vicky, en nuestro caso hay que tener en cuenta el factor extrahospitalario. Nuestro hospital tiene un poco más de 300 camas, pero cubrimos un área muy grande y nos llegan muchos pacientes en ambulatorio (1700 cada año).
Tener muy presente que el mantenimiento es igual de importante que la colocación. Sin una manipulación adecuada, no sirve colocar catéteres porque fracasarán. En cuanto hay una persona con formación insuficiente, enseguida se nota en la incidencia de complicaciones.
Vicky S.: el apoyo de dirección fue en nuestro caso clave para desarrollar el proyecto.
Dar la posibilidad a enfermería de pedir midlines desde su servicio permite una mejor gestión y una mayor coordinación (para los PICCs está consensuado).
Quiero reforzar el mensaje sobre la formación: es imprescindible que las enfermeras que vayan a manipular el catéter sepan cómo hacerlo.
RECURSOS MATERIALES Y HUMANOS NECESARIOS PARA SU FUNCIONAMIENTO
¿Qué formación se requiere para colocar vías y hacer parte de este equipo?
Una cosa fundamental a tener en cuenta desde el principio es que hacer parte de un EAV no es solo ser implantador, es mucho más que eso. Hay que tener un conocimiento global y completo del acceso vascular en general para poder elegir adecuadamente las vías, aplicar una técnica correcta y asegurar un buen mantenimiento.
De hecho, el acceso vascular concierne a todas las enfermeras porque la inmensa de los pacientes son portadores de una vía. Y es algo que echo de menos en la carrera universitaria, necesitaríamos una formación sobre los cuidados de la vía que fuera más reglada, oficializada e integrada al mismo nivel que otros cuidados de enfermería (formación sobre capital venoso y dispositivos de acceso vascular).
En lo que se refiere a miembros de EAV, esta formación debería ser mucho más estructurada, no solo a nivel de tiempos (cuantas horas requeridas para controlar la técnica de inserción). No tendría que ser centrada únicamente en alcanzar un nivel de tecnicidad respecto a la colocación, pero
tendría que ser algo dinámico en el tiempo que permitiese una evaluación continua sobre toda la gestión del acceso vascular. A través de exámenes de capacitación, se podría evaluar cada profesional en relación con los avances tecnológicos, la evolución de las técnicas.
¿De cuántas personas se debería componer el equipo y de qué material hay que disponer para trabajar en condiciones?
Estar mínimo 2 personas para formar el equipo es el primer requisito más importante. Llevar un proyecto de esta envergadura solo es imposible. No significa que tienen que ser las 2 personas insertadores, pero quiere decir que alguien en el equipo, tiene que hacer de gestor ya que son muchos los factores a tener en cuenta.
Respecto al material, el ecógrafo es lo más importante. Hoy en día no se puede hacer punciones a ciegas.
Supone demasiados riesgos durante el gesto y muchas complicaciones posteriores que pueden llegar a ser graves.
Tener unos catéteres de buena calidad, material estéril para respetar las condiciones de asepsia que requiere la técnica. Poder trabajar en una sala, un habitáculo también tiene mucha importancia tanto para hacer el procedimiento como para existir físicamente para los demás servicios.
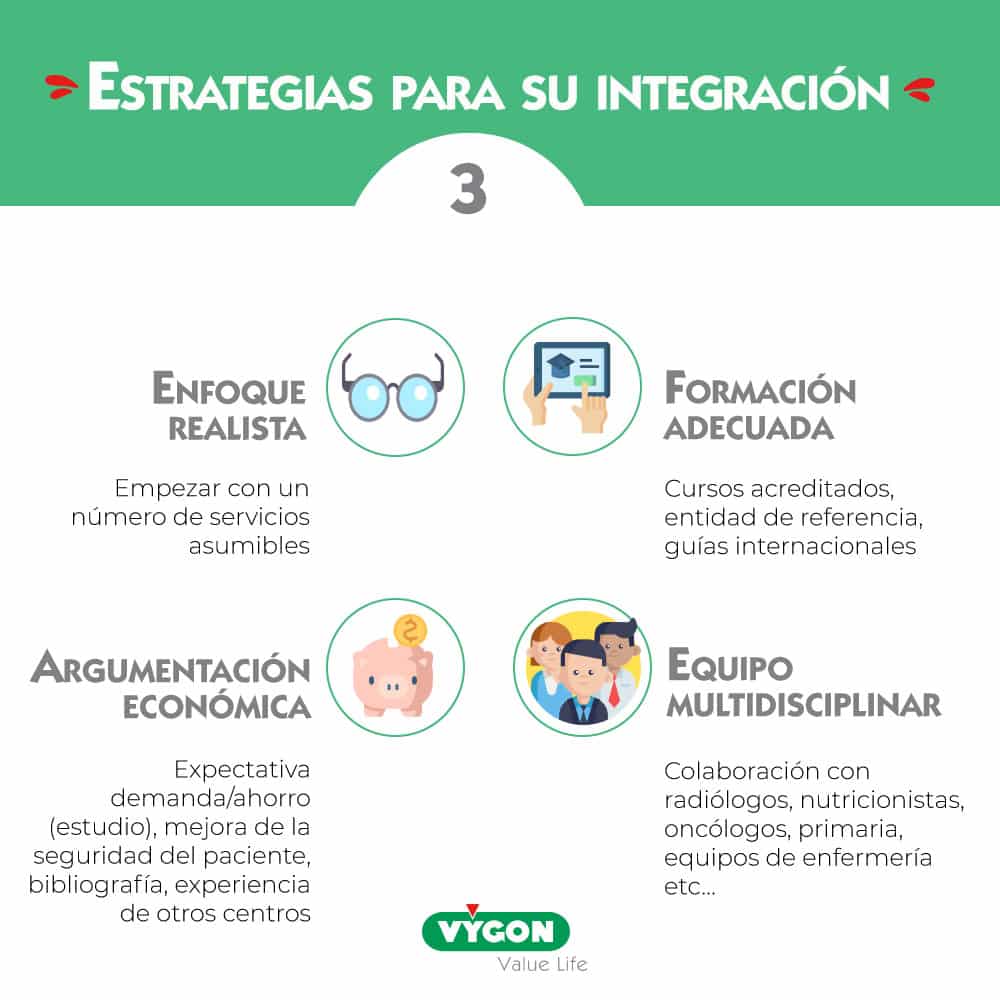
ESTRATEGIAS PARA LA INTEGRACIÓN DEL ETI EN EL HOSPITAL
¿A cuántas unidades es recomendable dar servicio para empezar?
Dependerá del tipo de hospital: el numero de camas y qué tipos de especialidad hay, qué tipo de patologías atiende. Puede ser un error creer que se puede abarcar todas las demandas desde un principio. En el caso de que los recursos previstos no sean los adecuados para una demanda tan grande, el EAV puede no dar abasto. Además, puede dar el caso que el grupo se dedica entonces solo a la inserción y no tenga tiempo de cumplir con la labor de mantenimiento y de formación sobre el mismo.
Es mejor empezar con 2 o 3 servicios y ver como el equipo se va desenvolviendo.
¿Cómo se hace la coordinación con estos servicios y con otros profesionales implicados?
Es primordial poder tener un canal de comunicación adecuado con los compañeros, en este caso un programa informático a través del cual se puede consultar la historia del paciente y hacer una interconsulta para que pongan la petición y expliquen el motivo. Obviamente indispensable tener un teléfono para que los servicios nos puedan contactar.
Es importante que las unidades conozcan bien nuestra cartera de servicios: qué tipos de patologías abarca el EAV y qué tipos de dispositivos puede colocar. Tener perfilado el paciente ayuda mucho a las enfermeras de las unidades par saber cuándo se requiere un DAV especifico que implica llamar al EAV.
Un punto destacable que aparece cuando el EAV ya lleva un cierto recorrido es el trabajo multidisciplinar al que se tiene que llegar. Al principio está centrado en enfermería al arrancar el proyecto, pero poco a poco los distintos profesionales involucrados se pueden coordinar con el EAV para la gestión del acceso vascular en el paciente. Se trata de tener un enlace con radiología intervencionista, médicos de infecciosas para prevenir las infecciones relacionadas con cateterismo, primaria para asegurar la continuidad de los cuidados de los pacientes extrahospitalarios, entre otros.
¿Cómo se consigue el apoyo de la dirección?
La dirección del hospital tiene que ver que el EAV es necesario, que es un recurso genera un beneficio tanto para el centro como para los pacientes y que sin su existencia no se puede alcanzar. Gracias al grupo se va a evitar una serie complicaciones que suponen un gasto para el hospital. Por ejemplo, en el caso de terapias cortas, con solo demostrar que se usan 3 dispositivos en lugar de 1, y/o que se provoca una flebitis evitable, se puede hacer ver de forma concreta las ventajas de este proyecto (gasto).
Si se plantea la presentación con este enfoque, dirección entenderá la eficacia del EAV, cómo se reducen los costos, cómo se reduce la estancia hospitalaria, a veces evitando ingresos derivando a los pacientes a domiciliaria, por ejemplo. Sin olvidar que la buena gestión de los catéteres reduce el tiempo de trabajo de los equipos de enfermería en los servicios de cara a la gestión de las vías.
PREGUNTAS DE LA AUDIENCIA
¿Qué opinión tienen en relación con incluir personal de farmacia al EAV?
Es fundamental. Farmacia tiene un papel clave para ayudar al ETI sobre la compatibilidad o incompatibilidad de los fármacos a infundir y también en lo que se refiere a las nutriciones parenterales.
¿Es indispensable que el EAV se encargue de todas las curas de los accesos vasculares?
No, es fundamental formar para poder delegar a enfermería de los servicios las curas y más cuando la distancia es grande por ejemplo en el caso de extrahospitalaria (domicilio, primaria).
Al principio sí se puede asumir las curas porque el volumen es poco, y conforme va evolucionando el EAV se forma a la gente que manipula. El EAV es accesible en cualquier momento para las dudas de las enfermeras que manipulan los dispositivos.
¿La interconsulta la realizan las propias enfermeras de los servicios o el médico?
Los 2 pueden realizarla. Lo ideal es cuando se consensua. Desde el EAV a veces decidimos nosotras también de qué dispositivo tiene que llevar el paciente en función de su historia clínica, patología y tratamiento, y a veces cambiando la decisión anterior de los compañeros explicándoles el por qué. Por ello es importante haber establecido unas bases anteriormente, con unos canales de comunicación adecuados para que la decisión se haga de la mejor forma posible (rapidez y adecuación).
Si quieres saber más sobre este tema, no dudes en hacer un comentario abajo e intentaremos ayudarte.
Tranquil@, esto NO es una lista de SPAM.







Llevo bastante tiempo tratando de implementar un equipo de terapia en donde trabajo, pero no se ha logrado por varios factores, primero la inestabilidad laboral por los contratos por prestación de servicios, segundo las enfermeras de planta no les interesa consideran mas trabajo, la parte medica esta interesada y solicitan cada vez mas los dispositivos ya que logre introducir cambios en la inserción de técnica a ciegas a guiados por eco lo que les produce miedo y refieren mas trabajo y demora, el personal a contrato que se ha entrenado una vez logrado la meta de numero de catéteres insertados se van de la institución a otra, el personal de enfermería de pediatría es reacio al cambio a pesar de las capacitaciones que se les brinda y el apoyo no lo aceptan y no se logra cambio, la dirección de enfermería actual impone a quien entrenar pero como es personal de planta no convencido no se logra la curva de aprendizaje rápida y continua y pues estoy sola me da pesar los médicos si están de acuerdo y piden cada día mas los catéteres pero el hospital es grande y no doy abasto junto con una enfermera auxiliar que me colabora y ha sido un apoyo grande, tengo paciente ambulatorios a los cuales les realizo la curación del dispositivo cada 7 días, otros pacientes que no aceptan, que otro enfermera que no sea yo le realice la cura, llevamos 10 meses con un cateter yugular tunelizado, que me aconsejan como incentivar a las enfermeras ahora no quieren dar mas de su tiempo tanto para aprender como para entrenarse.
Hola Martha,
Los principios son siempre difíciles: como lo comentaron en la mesa redonda, hay que insistir mucho y continuamente.
Lo que sí le sería de ayuda es lo que recomendó Vicky Armenteros: hacer un estudio de cuántos catéteres periféricos se ponen en el hospital, cuántos casos de fracasos y costes asociados. A todo esto compararlo con lo que hubiera supuesto poner catéteres de tipo midline o PICC.
De esta manera, dirección verá que es un proyecto rentable pero el objetivo principal que es fundamental no perder de vista, es la mejora de la atención al paciente. Y es cierto, que esto pasa por un cambio de cultura que no siempre es fácil pero es posible. Las enfermeras que dieron su testimonio en esta charla pasaron por las mismas dificultades y a pesar de que les costaron tiempo, lo consiguieron.
Usted sí ha logrado algo muy importante: ha creado la necesidad y el apoyo por parte de los médicos y es un punto muy importante. Ahora habría que ver con ellos aunque suponemos que ya lo ha hecho, a qué servicios da soporte para no verse desbordada.
Mucho ánimo.
Un saludo.