La cateterización venosa actualmente es casi un acto reflejo en los Servicios de Urgencias (SU). La mayoría de los pacientes que acuden a un Servicio de Urgencias no se libran, como mínimo, de una venopunción o en la mayoría de los casos de la colocación de una vía periférica, aunque ésta sea transitoria.
Sin embargo, el catéter corto periférico por sus características y su gestión, no permite obtener buenos resultados, tanto para el paciente como para el profesional sanitario. Gracias a la tecnología y los materiales existentes, es necesario buscar otras alternativas para conseguir una mejora notable del cuidado en la terapia intravascular.
En este artículo, proponemos explicarte cuál es el contexto actual de los servicios de urgencias respecto al acceso vascular y cómo el catéter midline se posiciona como una opción necesaria dentro del algoritmo de decisión de catéteres venosos en este ámbito.
Resumen del artículo:
- en urgencias hay un sobreúso del catéter corto periférico. Este dispositivo es el acceso vascular más usado en el mundo y se ha demostrado que en realidad, más de un tercio es inecesario
- sus características limitadas y un uso inadecuado conllevan a complicaciones, la más frecuente, la flebitis
- la gestión creciente de pacientes DIVA hace inadecuado el uso de este acceso vascular en el servicio de urgencias: provoca multiples retrasos, dolor, daña al capital venoso y supone una estancia prolongada del paciente
- el catéter midline es una alternativa fiable y duradera que mediante ecografía y una técnica de inserción poco invasiva (Seldinger) ofrece una vía más adecuada y evita el agotamiento venoso.
Limitaciones del catéter corto periférico en urgencias
Uso y abuso de la vía periférica
Diversos estudios de prevalencia cifran alrededor de un 70%, los pacientes ingresados que son portadores de algún tipo de catéter venoso(1). Dentro del abanico de catéteres existentes, el catéter corto periférico es el dispositivo de acceso vascular más utilizado en los hospitales. El servicio de urgencias es, de hecho, conocido por ser un gran usuario de esta vía.
No es necesario enumerar las ventajas que supone disponer de un acceso vascular. Sin embargo, se nos antoja exagerado en algunas ocasiones cuando la vía se utiliza:
sólo para administrar antitérmicos u otros medicamentos de similar eficacia tomados por vía oral
cuando el catéter se inserta únicamente por una falsa sensación de seguridad, teniendo en cuenta los no despreciables efectos secundarios del abuso de las vías incluidas las periféricas.
“En estudios de prevalencia, se ha observado que hasta un 38% de las vías periféricas no son necesarias(2).”
Características limitantes del catéter periférico
Las características del catéter venoso periférico corto son las siguientes:
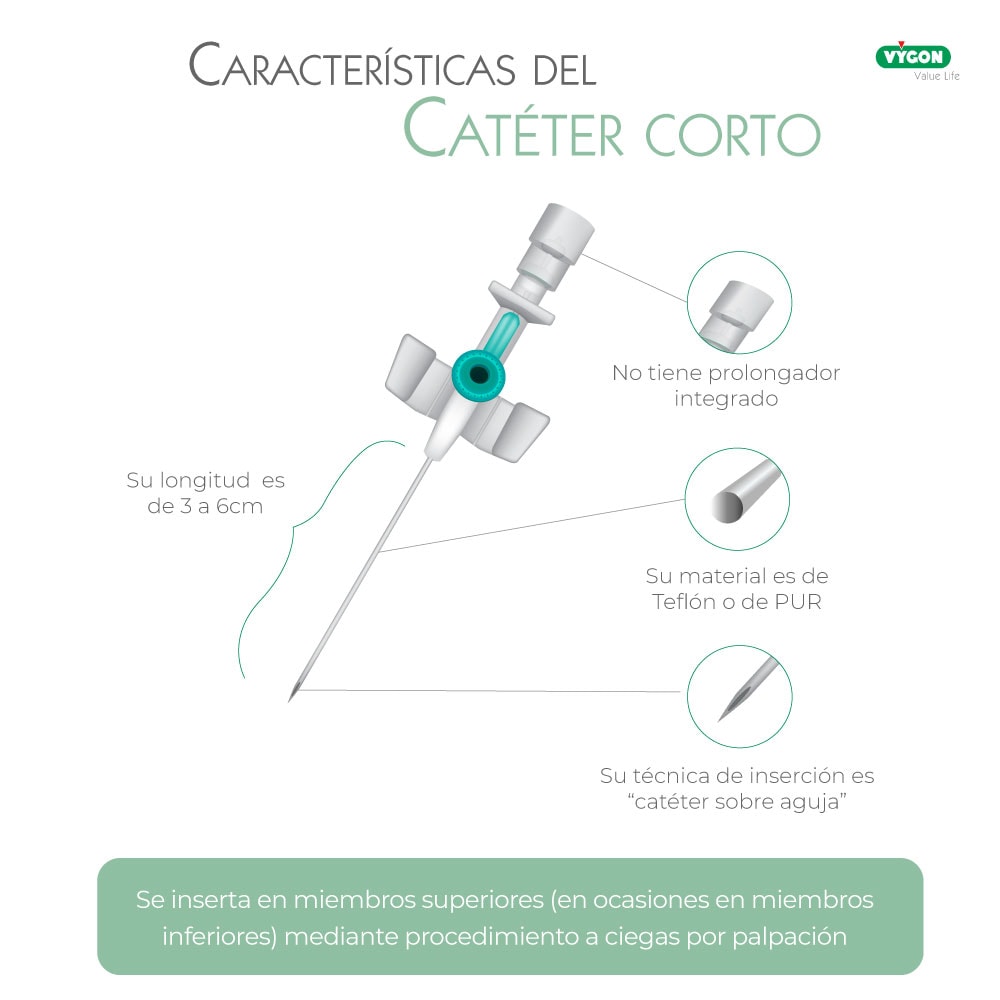
Si bien los CVPC pueden colocarse en la mayoría de los pacientes, en la práctica tienen una vida útil limitada, habitualmente menor a 48 h(3,4). Aunque esto es conocido y asumido por enfermeros y médicos, no por ello es aceptable, dado que se producen interrupciones de los tratamientos, morbilidad (dolor, infecciones, etc…), múltiples canalizaciones, uso de catéteres venosos centrales (CVC) y aumento de costos(3).
“Sabemos ya que hasta el 90 % de los pacientes hospitalizados necesitan tratamiento intravenoso periférico, pero el 35-50% de los catéteres intravenosos no cumplen el tiempo de permanencia previsto, principalmente debido a las complicaciones(3).”
“Perfil venoso” de los pacientes
Otro factor a tener en cuenta es el siguiente: alrededor del 26% de los pacientes presentan accesos venosos periféricos difíciles (DIVA), como los obesos, grandes quemados, adictos a drogas de uso intravenoso, pacientes oncológicos o edematizados, en quienes la canalización por la técnica habitual (venas que se ven y/o palpan) no es posible(5,6). Aunque la guía ecográfica facilita la canalización en los pacientes DIVA, la pérdida prematura de los CVPC no es infrecuente y esto se debe fundamentalmente a una longitud insuficiente de los mismos, en relación a la profundidad del vaso canalizado, lo que resulta en una salida del catéter de la vena(6).
En el estudio Davis et al. llevado a cabo en urgencias, un total de 147.260 pacientes fueron evaluados durante el período de estudio. De estos, 13.192 (8,9%) cumplían los criterios de DIVA. Los pacientes con DIVA encontraron retrasos estadísticamente significativos de la manera siguiente (todos con una p < 0,001)(7):

Complicaciones derivadas del uso inapropiado de la vía periférica
Datos generales sobre las complicaciones relacionadas con el cateterismo
En 2017, el estudio de Prevalencia de las Infecciones Nosocomiales en España (EPINE) puso de manifiesto que el 72,83% (44.915) de los pacientes hospitalizados tuvieron insertados dispositivos venosos periféricos, y el 10,41% (6422) centrales (8).
Las infecciones asociadas a un catéter representan hasta el 20 % de las infecciones relacionadas con la asistencia sanitaria (IRAS), una complicación potencialmente mortal derivada de un procedimiento ordinario(9). Las IRAS son la causa más frecuente de daños evitables en el hospital y afectan a uno de cada veinte pacientes europeos (3,2 millones de pacientes), lo que se traduce en hospitalizaciones tres veces más prolongadas y prácticamente duplica las tasas de reingresos de pacientes(10).
¿QUIERES SABER MÁS SOBRE INFECCIONES RELACIONADAS CON EL CATETERISMO?
¡No te pierdas este artículo!
Consecuencias del manejo inadecuado del catéter
Tenemos que saber que la canalización vascular es el procedimiento invasivo más frecuentemente utilizado en los hospitales, y a pesar de esto no deja de ser un procedimiento invasivo y por tanto, estos dispositivos no están exentos de riesgos. Ya en 2001 la “Food and Drug Administration” de USA informó de la aparición de 250 tipos de complicaciones diferentes, relacionadas con la administración de terapia intravenosa(11).
Las complicaciones descritas fueron principalmente mecánicas e infecciosas. Entre ellas, según su localización, pueden ser local-proximal (infección del sitio de punción, tromboflebitis), a distancia (artritis, endocarditis, etc.) o generales (bacteriemia).
En lo que se refiere a los catéteres venosos periféricos (CVP), la flebitis es la complicación más importante, observándose variaciones en su aparición entre el 2,3 y 6%(12).
La presencia de dichas complicaciones fue debida, fundamentalmente, a la variabilidad en los criterios de indicación, de mantenimiento y sustitución de catéter, de medidas de higiene o preparación de la zona de punción, entre otras. Respecto a las vías periféricas usadas en los servicios en general, es algo común constatar que los protocolos de colocación, pero en particular de mantenimiento, no se cumplen.
Esta variabilidad en la práctica clínica supone, además:
- sufrimiento del paciente,
- deterioro de su sistema venoso,
- riesgo de sufrir infecciones locales y sistémicas,
- la inadecuada utilización de los recursos existentes(13).
DESCUBRE LOS 4 PROBLEMAS PRINCIPALES QUE PUEDE DAR EL CATÉTER CORTO Y SUS CAUSAS
¡Echa un vistazo a este artículo!
Cómo conseguir una terapia intravenosa (TIV) más eficaz y segura en urgencias
La variabilidad y trascendencia de las complicaciones mencionadas anteriormente, ha reunido esfuerzos para su prevención por parte de distintas organizaciones y agencias internacionales, como la Agency for Healthcare Research and Quality (AHRQ), el National Quality Forum (NQF), la Joint Comission (JC) y la propia Organización Mundial de la Salud (OMS). De hecho, es continua la publicación de información sobre un uso poco adecuado de la terapia intravenosa y la repercusión de las complicaciones en la supervivencia, el incremento en el número de días de hospitalización y el aumento de costes que tales circunstancias producen en el Sistema Sanitario(14).
“Para mejorar la práctica clínica sobre TIV, es conveniente que los profesionales involucrados realicen una valoración proactiva del bucle asistencial completo que conlleva en cada paciente la TIV, previamente a la implantación del dispositivo y de acuerdo a las necesidades del paciente.”
Uso de la ecografía
La utilización de nuevas tecnologías como el uso de la ecografía en la canalización de vías supone un cambio de estrategia de trabajo, tanto de médicos como de enfermeros, y un avance en seguridad tanto para los pacientes como para los profesionales disminuyendo los eventos adversos relacionados con la practica asistencial.
De hecho, en el estudio Davis et al. citado previamente, los pacientes DIVA a los que se les canalizó la vía venosa periférica de forma ecoguiada, tuvieron mejoras estadísticamente significativas en el tiempo de canalización, el tiempo hasta obtener los resultados de laboratorio, el tiempo hasta la administración de la analgesia intravenosa y la duración de su estancia en el Servicio de Urgencias (todos también con una p < 0,001)(7).
Es importante considerar una de las grandes ventajas de la inserción guiada con imagen ecográfica: permite acceder a venas profundas que con el método de palpación no se lograrían abordar. Esta alternativa de abordaje permite tener un acceso venoso seguro, duradero y cómodo para el paciente a través del cual administrar TIV y extraer muestras sanguíneas para determinaciones analíticas y/o microbiológicas. (Guías CDC y AHCQ).
¿NECESITAS APRENDER LA TÉCNICA ECOGUIADA?
¡Empieza por las bases aquí!
Uso del catéter midline
Centrándonos específicamente en nuestro medio, en los SU, los pacientes a los que atendemos requieren de forma habitual un acceso venoso rápido, fiable y duradero. Los CVP constituyen la vía de elección en la gran mayoría de los pacientes por su fácil y rápida colocación, y asociar un bajo riesgo de complicaciones(15). Pero muchos de estos pacientes son pacientes DIVA y suelen tener problemas para la identificación de las venas superficiales, ya sea en su palpación o visualización, debido principalmente a edema, hipovolemia, obesidad, bajo peso, enfermedades crónicas, abuso de drogas por vía, etc…, por lo que suelen requerir numerosos intentos para lograr la canalización de una vía periférica útil.
Además, en pacientes que requieran TIV a medio o largo plazo, pueden ser necesarias igualmente múltiples inserciones de catéteres venosos periféricos para completar la terapia, ya que estos se deben cambiar a las 48 h, lo que hace de nuevo que los pacientes DIVA vuelvan a sufrir múltiples intentos de canalización.
Todo ello suele repercutir en un mayor dolor para el paciente, una mayor incomodidad, deterioro de la humanización, un aumento del gasto sanitario y del tiempo necesario para la realización de la técnica.
No tenemos que olvidarnos de que el capital venoso que conocemos como el conjunto de vasos pertenecientes al sistema circulatorio del paciente, es único, para toda la vida, fácilmente deteriorable y con muy escasa probabilidad de recuperación. Por tanto, su correcta preservación es de vital importancia para su utilización en el futuro.
Por todo ello es necesario considerar el catéter de línea media dentro de los dispositivos de acceso vascular prioritarios en urgencias.
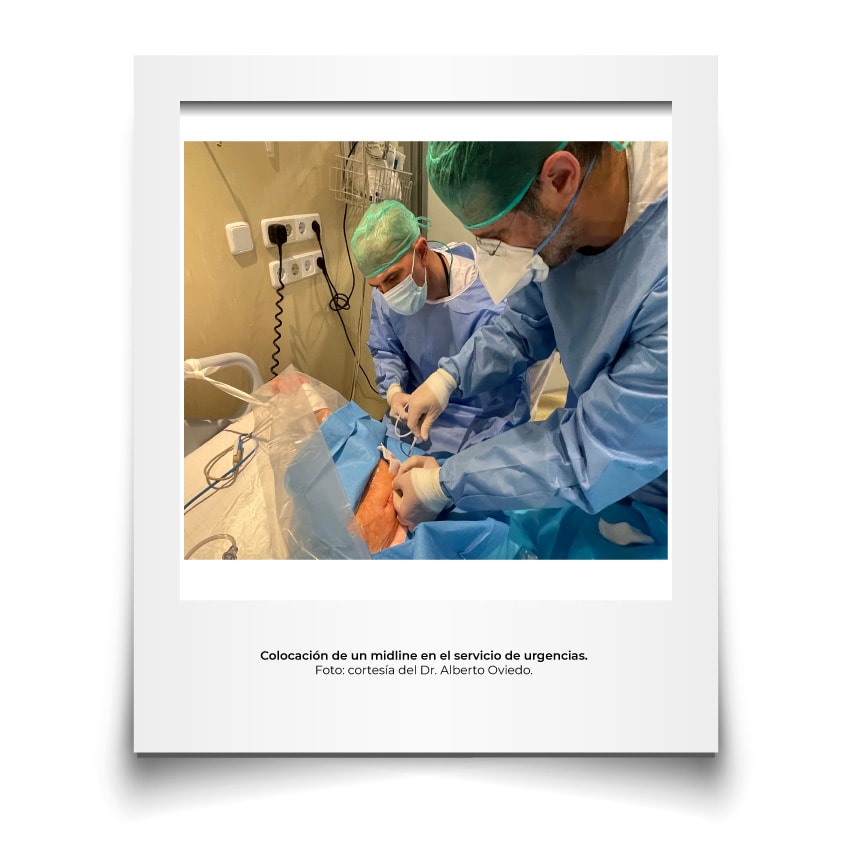
Definición
Los catéteres de líneas medias (LM) o midlines:
- miden entre 8-25 cm de longitud, los calibres pueden ser variables (3-4 Fr)
- están compuestos por poliuretano o silicona
- se insertan habitualmente con guía ecográfica en las venas más profundas del brazo (basílica, cefálica o braquial), utilizando la técnica de Seldinger o Seldinger modificada (catéter sobre guía de alambre).
La punta de la LM queda alojada en la axila (vena axilar). Como la punta de estos catéteres no se extiende más allá de la línea axilar, existen limitaciones en cuanto al tipo de infusión que se pueden utilizar, así como del flujo a administrar.
Indicaciones
En general, las infusiones con un pH entre 5 y 9 y/o con una osmolaridad inferior a 500 mOsm son apropiadas para la infusión a través de una línea media (O´Grady, 2002), aunque ya se admiten infusiones de < 600 mOsm.
En los hospitales se producen tasas de complicaciones de hasta el 62 % a consecuencia de una selección y cuidado inadecuados del acceso vascular(16). Debemos también saber que los costos de una LM son 26 veces mayor que los de un catéter venoso periférico(17), pero tienen la grandísima ventaja de que pueden usarse hasta 6 semanas(17), por tal motivo se indican en los pacientes en quienes se prevé una terapia intravenosa de duración prolongada(18), o al menos de más de 7-8 días, reduciendo en gran medida molestias, dolores y complicaciones a los pacientes al evitarles múltiples cambios de CVPC cada 48 h.
Este hecho puede originar un cambio de paradigma en la canalización de accesos vasculares en los pacientes de los SU, bien porque sean DIVA o en aquellos que preveamos una estancia hospitalaria de más de 7 días, en los que no sea necesaria administrar medicación con pH extremos o con alta osmolaridad.

Contraindicaciones
Son escasas las contraindicaciones para la inserción de las LM, entre ellas se encuentran:
- la necesidad de administrar nutrición parenteral total y/o citostáticos,
- infección de partes blandas,
- linfedema o la presencia de fístula arteriovenosa (hemodiálisis) en el miembro superior(19),
- ausencia de capital venoso apto para su canalización (venas pequeñas y/o no permeables).
La práctica clínica actual presta especial importancia a la seguridad clínica, a la calidad de vida del paciente, a la vez que a una optimización de los costes de la asistencia y del tratamiento. Al hablar de dispositivos de acceso vascular nos lleva obligatoriamente a hablar de preservar el capital venoso de los pacientes.
Debemos tener en cuenta que la nueva política de gestión de este capital venoso, implica una actitud proactiva que evite a los pacientes las múltiples punciones, el uso inadecuado, hematomas y flebitis. Para ello, además de la elección del catéter adecuado para cada paciente, se hará hincapié en el manejo y cuidados necesarios para evitar complicaciones como la infección, la obstrucción entre otras.
Según nuestra experiencia, las Líneas Medias pueden ofrecer un acceso venoso periférico rápido, fiable y duradero en los SU, si se colocan guiados por ecografía, mediante la técnica de Seldinger y por personal entrenado, en aquellos pacientes DIVA o que precisen una estancia hospitalaria de más de 7 días, redundando en un beneficio para el paciente y en una reducción de costes para el sistema sanitario al evitar reiterados cambios de CVPC y sus múltiples complicaciones.
BIBLIOGRAFÍA:
- Vaqué J, Roselló J. Prevalencia de infecciones nosocomiales en hospitales españoles: estudio EPINE. Acceso el 31/03/2011.
- Parenti CM, Lederle FA. Impola CL, Peterson LR. Reduction of unnecesary intravenous catheter use: internal medicine house staff participate in a successful quality improvement project. Arch Intern Med 1994; 154:1829-32.- McHugh SM, Corrigan MA, Dimitrov BD, Morris-Downes M, FitzpatricK F, Cowman S, et al. Role of patient awareness in prevention of peripheral vascular catheter-related bloodstream infection. Infect Control Hosp Epidemiol 2011; 32:95-6.
- Helm RE, Klausner JD, Klemperer JD, Flint LM, Huang E. Accepted but unacceptable: peripheral IV catheter failure. J Infus Nurs. 2015;38(3):189-203.
- Spiegel RJ, Eraso D, Leibner E, Thode H, Morley EJ, Weingart S. The Utility of Midline Intravenous Catheters in Critically Ill Emergency Department Patients. Ann Emerg Med. 2020;75(4):538-545.
- Adams DZ, Little A, Vinsant C, Khandelwal S. The Midline Catheter: A Clinical Review. J Emerg Med. 2016;51(3):252-8.
- Blanco P. Ultrasound-guided peripheral venous cannulation in critically ill patients: a practical guideline. Ultrasound J. 2019;11(1):27.
- Davis EM, Feinsmith S, Amick AE, Sell J, McDonald V, Trinquero P, Moore A, Gappmaier V, Colton K, Cunningham A, Ford W, Feinglass J, Barsuk JH. Difficult intravenous access in the emergency department: Performance and impact of ultrasound-guided IV insertion performed by nurses. Am J Emerg Med. 2021 Aug;46:539-544. doi: 10.1016/j.ajem.2020.11.013. Epub 2020 Nov 7. PMID: 33191044.
- Estudio EPINE-EPPS 2017. Estudio EPINE nº 28: 1990-2017. Informe global de España resumen. Sociedad Española de Medicina Preventiva Salud Pública e Higiene. Noviembre 2017.
- Gahlot R, et al. Catheter-related bloodstream infections. Int J Crit Illn Inj Sci 2014; 4(2):162-7.
- Cassini A, et al. Burden of Six Healthcare-Associated Infections on European Population Health: Estimating Incidence-Based Disability- Adjusted Life Years through a Population Prevalence-Based Modelling Study PLoS Med 2016;13(10):e1002150.
- Leonard A. Mermel, Barry M. Farr, Robert J. Sherertz, Issam I. Raad, Naomi O’Grady, JoAnn S. Harris, Donald E. Craven, Guidelines for the Management of Intravascular Catheter-Related Infections, Clinical Infectious Diseases, Volume 32, Issue 9, 1 May 2001, Pages 1249-1272).
- Cheung E, Baerlocher MO, Asch M, Myers A. Venous access: a practical review for 2009. Can Fam Physician. 2009;55:494-496.
- Grupo de trabajo de la Guía de Práctica Clínica sobre Terapia Intravenosa con Dispositivos no permanentes en Adultos. Guía de Práctica Clínica sobre Terapia Intravenosa con Dispositivos no permanentes en Adultos. Ministerio de Sanidad, Servicios Sociales e Igualdad. Agencia de Evaluación de Tecnologías Sanitarias de Andalucía (AETSA); 2014. Guías de Práctica Clínica en el SNS. Disponible en
- Mestre Roca, G., Berbel Bertolo, C., Tortajada López, P., Gallemi Samaranch, G., Aguilar Ramirez, M. C., Caylá Buqueras, J., Rodríguez-Baño, J., et al. (2012). Assessing the influence of risk factors on rates and dynamics of peripheral vein phlebitis: An observational cohort study. Medicina Clínica, 139(5), 185-91.
- Scoppettuolo G, Pittiruti M, Pitoni S, Dolcetti L, Emoli A, Mitidieri A, et al. Ultrasound-guided “short” midline catheters for difficult venous access in the emergency department: a retrospective analysis. Int J Emerg Med. 2016;9:1-7.
- Oyler V, Nagar T, Nedbalek C, et al. Improving Vascular Access Outcomes for Patients, Healthcare Workers, and the Institution. Poster published by: University of Kansas Health System Health; 2017; Kansas City, KS.
- Qin KR, Nataraja RM, Pacilli M. Long peripheral catheters: Is it time to address the confusion? J Vasc Access. 2019;20(5):457-460.
- Qin KR, Pittiruti M, Nataraja RM, Pacilli M. Long peripheral catheters and midline catheters: Insights from a survey of vascular access specialists [publicado online ahead of print en octubre 20, 2020]. J Vasc Access. doi: 10.1177/1129729820966226.
- Alexandrou E, Ramjan LM, Spencer T, et al. The Use of Midline Catheters in the Adult Acute Care Setting – Clinical Implications and Recommendations for Practice. J Vasc Access. 2011;16(1):35-38,40-41.
te puede interesar
FÁRMACOS IRRITANTES A TRAVÉS DE UNA LÍNEA MEDIA
MINI-MIDLINE Y LÍNEA MEDIA: QUÉ SON
CATÉTERES DE LÍNEA MEDIA: CUIDADOS Y MANTENIMIENTO
TÉCNICAS SELDINGER CLÁSICA Y MODIFICADA: ¿QUÉ DIFERENCIAS EXISTEN?
contenidos utilizados
Iconos: gota, reloj, pluma, hospital, perfusión en Flaticon.com



0 comentarios