La fluidoterapia es fundamental para la supervivencia de muchos pacientes críticos, pero sin una cuidada evaluación y seguimiento, puede resultar en graves consecuencias. Por ello, es importante preguntarse porqué la administración de líquidos puede influir en los resultados quirúrgicos.
En este caso, tanto la hipovolemia como la hipervolemia pueden aumentar la morbilidad, por lo que el principal objetivo durante la cirugía debe ser mantener la normovolemia y garantizar un aporte adecuado de oxígeno, evitando así complicaciones.
Es en este punto donde surgen dos cuestiones importantes:
¿Cómo pueden los médicos controlar la cantidad de fluidos durante la hemorragia?
¿Hay un lugar para la monitorización hemodinámica avanzada como rutina durante el sangrado?
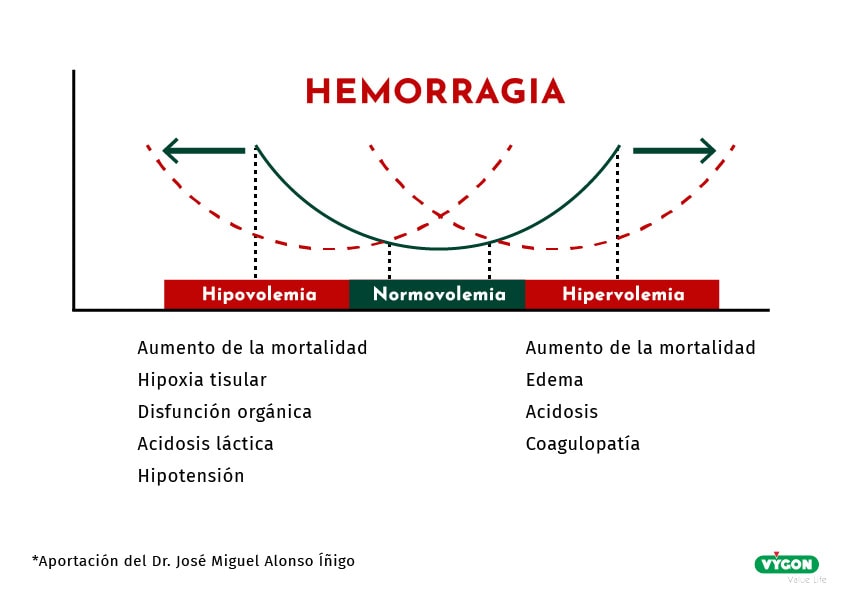
¿Cuáles son los objetivos actuales de resucitación en sangrado masivo?
En el artículo “The European guideline on management of major bleeding bleeding and coagulopathy following trauma: fifth edition” se describen una serie de recomendaciones a la hora de llevar a cabo en caso de sangrado masivo:
- Oxigenación tisular: hipotensión permisiva con objetivo de presión sistólica sanguínea de 80-90mmHd (PA 50-60mmHg), hasta que sangrado masivo haya parado en la fase inicial tras trauma sin daño cerebral severo
- Estrategia de reemplazo estricto de volumen hasta controlar sangrado
En ningún punto existen recomendaciones de monitorización hemodinámica al respecto. Sin embargo, una monitorización del gasto cardiaco, de la precarga y de la poscarga puede ayudarnos a evaluar la respuesta de fluidos y orientar el tratamiento. ¿Qué parámetros debemos conocer la precarga y poscarga?
Parámetros de precarga dinámica
Durante la cirugía, es necesario evaluar los cambios clínicos lo más rápidamente posible, para así prevenir o tratar las diferentes situaciones. Es aquí donde entra en juego la evaluación de la precarga.
Dado que los parámetros de precarga estática no siempre son válidos, muchos estudios ponen el foco en la evaluación de los parámetros dinámicos de precarga. Se demuestra así que la variación de la presión del pulso (VPP) derivada del análisis de la forma de la onda arterial y la variación del volumen sistólico (VVS) derivada del análisis del contorno del pulso, son altamente predictivas de la capacidad de respuesta a los fluidos.
- VPP: representa cambios dinámicos en presión con ciclo respiratorio
- VVS: representa cambios dinámicos en volumen con ciclo espiratorio
Debemos tener en cuenta que estos parámetros representan diferentes umbrales óptimos para la estimación de fluidos. Asimismo, el VPP se mide, el VVS se estima.
Limitaciones del VPP y VVS
Aunque tanto la VPP como VSS son buenos parámetros para la respuesta a fluidos, sus limitaciones se relacionan principalmente con el ritmo cardiaco y el volumen corriente.
Tampoco nos informa si el paciente tiene una precarga baja, únicamente predice si es o no respondedor a volumen, aumentando el gasto cardiaco. Por supuesto, en la gran mayoría de casos, se correlacionan bien con situaciones de precarga baja.
6 indicadores de respuesta a fluidos
Entonces… ¿cómo detectar si un paciente responde o no?
Varios estudios en pacientes críticos han demostrado con una alta especificidad y sensibilidad que un VPP superior al 13% y un VVS superior al 10% predicen la capacidad de respuesta a los fluidos, por lo que un VPP y un VVS elevados podrían alertar a los clínicos de cambios agudos en la precarga durante la cirugía.
Sin embargo, el problema reside en algunas situaciones clínicas con un VPP o un VVS elevados no relacionados con pérdidas de líquidos o déficit de líquidos durante la cirugía.
La siguiente pregunta debe ser… ¿qué hacer para guiar la administración de fluidos durante la cirugía?
La zona gris
Ante la variabilidad en pacientes quirúrgicos de los umbrales de VPP y VSS, un metaanálisis concluyó que tanto la sensibilidad como especificidad eran limitadas, sugiriendo precaución al emplear estos índices de respuesta a fluidos en quirófano.
Es en la zona gris donde nos preguntamos… ¿Cuándo administrar o no fluidos en la cirugía?
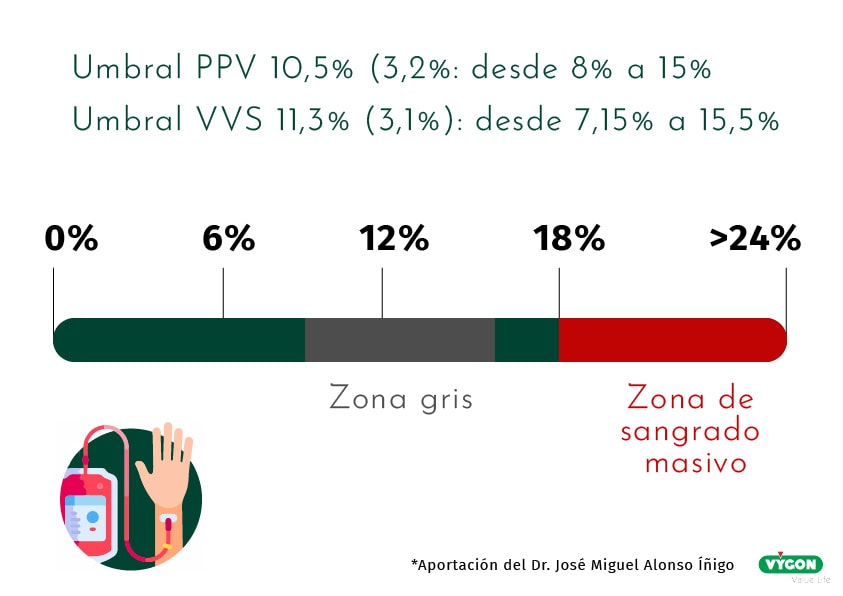
¿Cómo completar el cuadro hemodinámico del paciente?
Ante las limitaciones de los mencionados parámetros, es menester contar con más variables hemodinámicas para conocer el estado hemodinámico del paciente. Para ello, debemos apoyarnos la información acerca del tono vascular en combinación con marcadores de precarga. Nos referimos a la elastancia arterial y elastancia dinámica.
- Elastancia arterial (Ea): es la relación enter los cambios de presión y los cambios de volumen. Puede considerarse un parámetro integrador del comportamiento global del sistema arterial, relacionado con la potscarga pulsátil del sistema cardiovascular.
- Elastancia dinámica (Eadyn): es la relación de la PPV y la SVV durante una respiración única con presión positiva.
¿Cuáles son los parámetros hemodinámicos avanzados y qué información nos aportan?
¿Cómo emplear la Ea y Eadyn en la práctica clínica?
A través de dos estudios de Monge[1] evaluando la Eadyn como predictor de respuesta de presión arterial tras carga de volumen en pacientes hipotensos dependientes de precarga en UCI, se comprobó lo siguiente:
- Con un valor VPP/VSS superior a 0,73% predecía un aumento superior al 10% de la PAM tras provocación de volumen
- La elastancia dinámica puede orientar sobre uso precoz de vasopresores en lugar de fluidos o conjuntamente con estos.
- La elastancia dinámica es un parámetro útil para evaluar la respuesta de la presión después de un desafío de fluidos en pacientes dependientes de la precarga
- Debe validarse en pacientes quirúrgicos y en situaciones de hemorragia
- La elastancia dinámica puede ser útil para evaluar el tono vascular en pacientes con alta VPP
Si bien es cierto que estos resultados son parte de un estudio en pacientes críticos y debe tomárselos con precaución para otras situaciones clínicas, sí es un buen comienzo.
monitorización Más allá del VPP y VSS
Es recomendable emplear más parámetros que el PPV o SVV para la optimización hemodinámica y de fluidos durante la cirugía. Tal y como se ha expuesto, la integración de parámetros unida a la evaluación crítica y analítica permite obtener una valiosa información a pie de cama para mejorar la atención a los pacientes.
El futuro es validar un modelo de respuesta a los fluidos integrando diferentes parámetros hemodinámicos.
Puntos clave
- La valoración de fluidos durante una hemorragia masiva es más que una simple evaluación de la APA
- La monitorización hemodinámica avanzada debe incluirse en los algoritmos de tratamiento de las hemorragias
- La VVS y la VPP no son el mismo parámetro, pero son útiles como guía de fluidos
- El algoritmo de estimación del GC es importante para la evaluación dinámica
- Eadyn y Ea son parámetros prometedores para incluir en la práctica clínica
- El modelo multiparamétrico podría ser el futuro de la monitorización de la respuesta a fluidos
También te puede interesar…
Monitorización hemodinámica: alta precisión y mínima invasividad, ¿es posible?
Monitorización hemodinámica en el shock cardiogénico
Curso online: Monitorización hemodinámica con método PRAM
Bibliografía
García, M. I., Romero, M. G., Cano, A. G., Aya, H. D., Rhodes, A., Grounds, R. M., & Cecconi, M. (2014). Dynamic arterial elastance as a predictor of arterial pressure response to fluid administration: a validation study. Critical care (London, England), 18(6), 626. https://doi.org/10.1186/s13054-014-0626-6
Spahn, D. R., Bouillon, B., Cerny, V., Duranteau, J., Filipescu, D., Hunt, B. J., Komadina, R., Maegele, M., Nardi, G., Riddez, L., Samama, C. M., Vincent, J. L., & Rossaint, R. (2019). The European guideline on management of major bleeding and coagulopathy following trauma: fifth edition. Critical care (London, England), 23(1), 98. https://doi.org/10.1186/s13054-019-2347-3
[1] Fue preciso repetir el primer estudio, dado que al emplear un monitor como Vigileo, donde PPV y VVS son prácticamente el mismo parámetro con el resultado de acoplamiento matemático. Para el segundo se uso un monitor Doppler esofágico y PPV obtenida del monitor estándar.





0 comentarios
Trackbacks/Pingbacks