Tal y como explican los doctores López y Ortigosa en la Revista Arydol[1], el abordaje interescalénico del plexo braquial es la técnica más proximal de anestesia del plexo braquial. Está principalmente indicado para la cirugía de hombro y de la parte proximal de la extremidad superior. Para cirugías en territorios por debajo del codo, será más eficaz realizar bloqueos a niveles más dístales del plexo braquial, ya que siguiendo este abordaje resulta difícil bloquear las raíces de C8-T1.
Además, explican que la utilización de la neuroestimulación y, posteriormente, de la ecografía, facilitó que su empleo se haya generalizado. Es una técnica de dificultad media, con referencias anatómicas sencillas. Supone un gran interés clínico para anestesia quirúrgica y para proporcionar analgesia postoperatoria a través de bloqueos continuos con catéter[1].
Hoy vamos a repasar las claves de este bloqueo de la mano del doctor Victorino Leal Caramazana, Médico Adjunto del Servicio de Anestesiología, Reanimación y Tratamiento del dolor del Hospital Universitario Quirónsalud- Fundación Jiménez Díaz.
Anatomía del bloqueo interescalénico del plexo braquial
El plexo braquial se forma a partir de la unión de las raíces espinales anteriores de C5, C6, C7, C8 y T1. Existen frecuentes variantes anatómicas en algunos pacientes con contribuciones de C4 que se denomina plexo prefijado (60%) y otras con contribuciones de T2 denominándose plexo postfijado (15%).
Las raíces de C5 y C6 se van a unir dando lugar al tronco primario superior; la raíz espinal de C7 va a dar lugar al tronco primario medio y la unión de C8 y T1 va a dar lugar al tronco primario inferior.
Desde su nacimiento se dirige lateralmente, hacia delante y caudalmente introduciéndose en el espacio o surco interescalénico. Este espacio está delimitado por los músculos escaleno anterior medialmente y el músculo escaleno medio lateralmente. A este nivel se realizará el bloqueo en la parte baja de las raíces o de los troncos primarios.
El bloqueo interescalénico presenta la peculiaridad de que no bloquea por completo el miembro superior, a pesar de que es el lugar más proximal de bloqueo del plexo braquial, debido a que las raíces más inferiores no resultan bloqueadas por su profundidad.
Indicaciones y contraindicaciones del bloqueo
Indicaciones del bloqueo interescalénico del plexo braquial
Las indicaciones más comunes van a ser:
- Cirugía articular del hombro, tanto abierta como artroscópica.
- Movilizaciones articulares del hombro en casos de rigideces, ya sea en dosis única o colocando catéteres para movilizaciones continuadas.
- Fracturas del tercio proximal del húmero.
- Fracturas del tercio externo de la clavícula
- Tratamiento de dolor neuropático del plexo braquial.
Contraindicaciones del bloqueo interescalénico del plexo braquial
Las contraindicaciones más frecuentes son
- Pacientes con enfermedad pulmonar obstructiva crónica. Se recomienda no realizarlo en aquellos pacientes con una disminución de un 30-35% respecto a los valores basales de funcionalidad respiratoria o en pacientes con una CV menor de 1 litro.
- Pacientes anticoagulados.
- Parálisis de la cuerda vocal contralateral, debido a que una parálisis de la cuerda ipsilateral puede producir obstrucción de la vía aérea.
Técnica del bloqueo interescalénico del plexo braquial
Las raíces más importantes para la cirugía del hombro son C5, C6 y C7, que son las raíces que forman, como ya hemos visto anteriormente, los troncos primarios superior y medio. Cada raíz puede aparecer a este nivel como un único círculo o como varios círculos hipoecoicos.
Es frecuente que en profesionales con escasa experiencia piensen que cada círculo corresponde a una única raíz, pero lo más frecuente es la aparición de varios componentes en cada raíz, siendo C7 la que más divisiones suele presentar.
Los elementos fundamentales para llevar a cabo la técnica son:
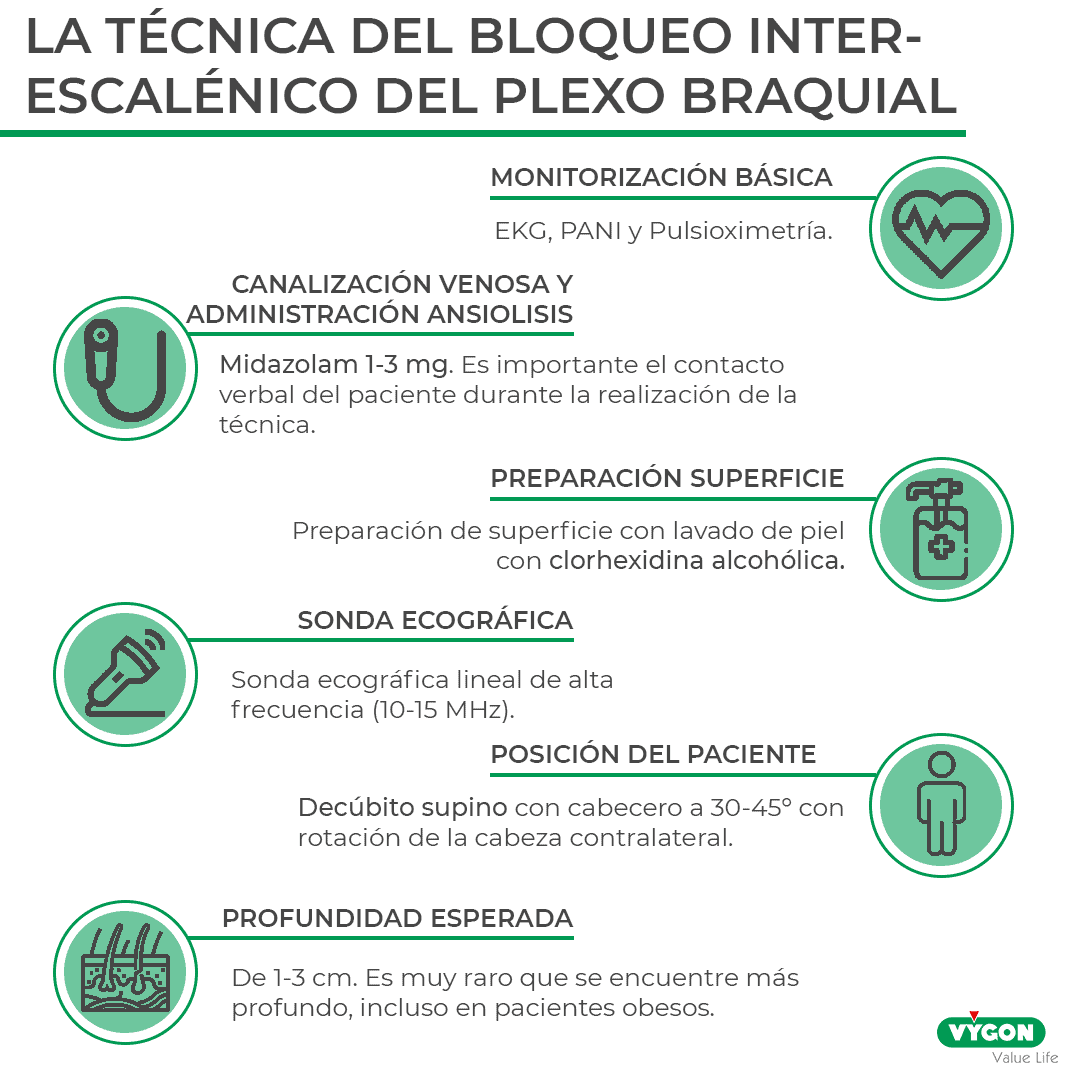
- Monitorización básica: EKG, PANI y Pulsioximetría
- Canalización de vía venosa y administración de ansiolisis: Midazolam 1-3 mg. Es importante el contacto verbal del paciente durante la realización de la técnica.
- Preparación de superficie con lavado de piel con clorhexidina alcohólica.
- Sonda ecográfica lineal de alta frecuencia (10-15 MHz)
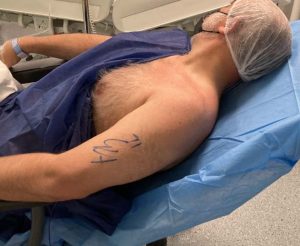
- Posición del paciente: decúbito supino con cabecero a 30-45º con rotación de la cabeza contralateral.
- Profundidad esperada de 1-3 cm. Es extremadamente raro que se encuentre más profundo, incluso en pacientes diagnosticados de obesidad mórbida.
Qué material y drogas utilizamos en el bloqueo
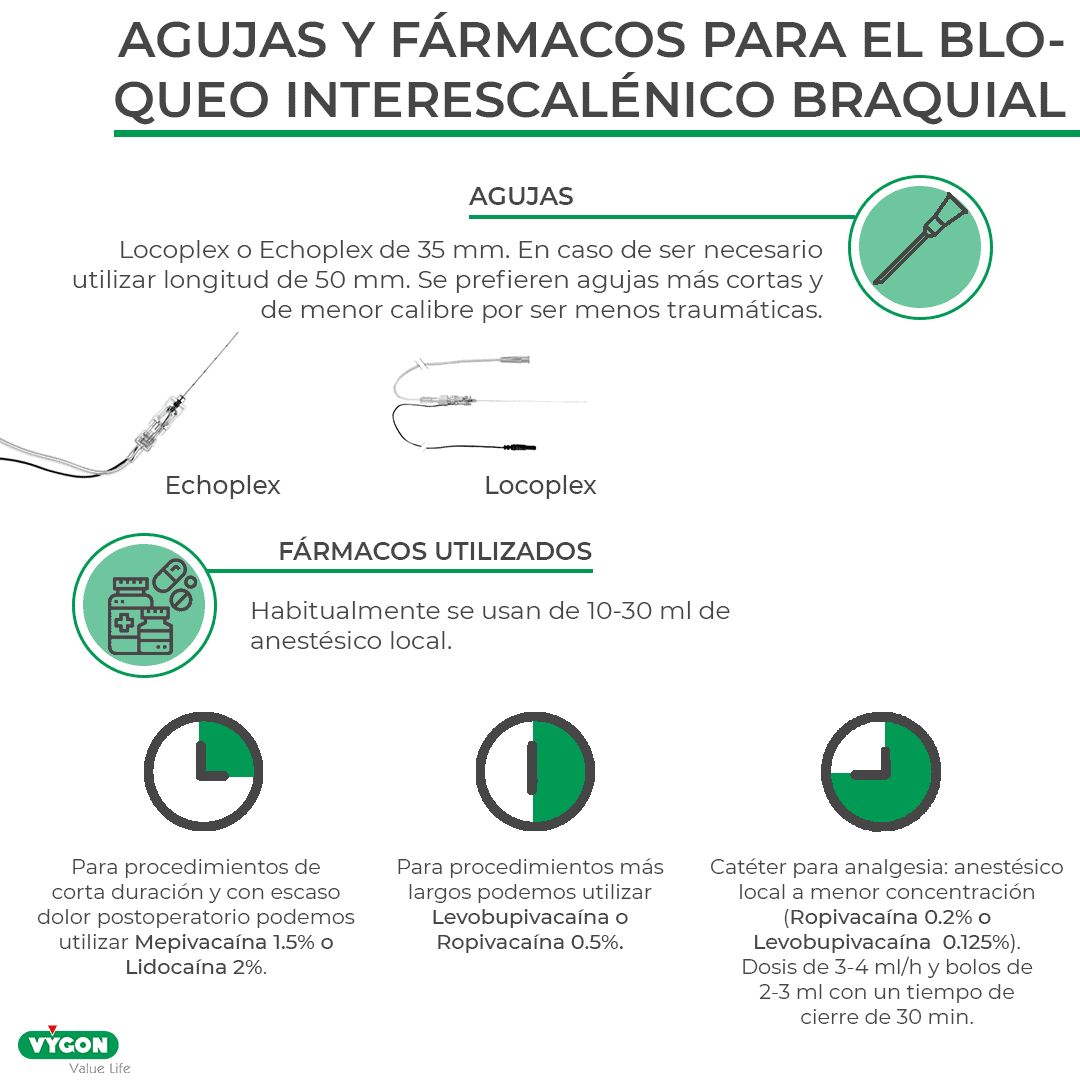
- Agujas: Locoplex o Echoplex de 35 mm. En caso de ser necesario utilizar longitud de 50 mm. Se prefieren agujas más cortas y de menor calibre por ser menos traumáticas.
- Fármacos utilizados. Habitualmente se usan de 10-30 ml de anestésico local. Para procedimientos de corta duración y con escaso dolor postoperatorio podemos utilizar Mepivacaína 1.5% o Lidocaína 2%. Para procedimientos más largos podemos utilizar Levobupivacaína o Ropivacaína 0.5%. Para uso a través de catéteres para analgesia (Silverstim o Multiplex) podremos utilizar anestésico local a más baja concentración (Ropivacaína 0.2% o Levobupivacaína 125%) a unas dosis de 3-4 ml por hora y bolos de 2-3 ml con un tiempo de cierre de 30 minutos.
El procedimiento paso a paso
- La posición del anestesiólogo es por detrás del paciente en el lado a bloquear, con el ecógrafo en el lado contralateral. Se agarra la sonda con la mano no dominante y la aguja con la mano dominante. (Fig.4)
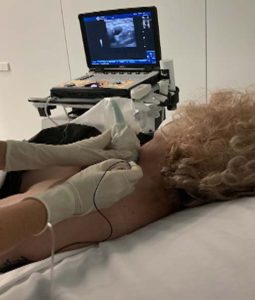
- Colocamos la sonda en línea media del cuello, a la altura del cartílago cricoides, nos deslizaremos lateralmente hasta que veamos el surco interescalénico con las raíces del plexo; otra forma es colocarla en región media supraclavicular viendo la disposición del plexo a este nivel alrededor de la arteria subclavia, luego ascendemos cranealmente 3-4 cm hasta la visualización del surco interescalénico con las raíces en su espesor.
- La forma más fácil de insertar la aguja es “en plano”, avanzando desde lateral hacia medial.
- Cuando veamos que la punta de la aguja está adyacente a la vaina que rodea las raíces u obtengamos respuesta motora si usamos además neuroestimulación (Plexygon) procederemos a inyectar el anestésico local rodeando las raíces (nunca perforando la vaina que las rodea).
- En caso de que la migración del fármaco no sea adecuada alrededor del plexo, procederemos a recolocar la aguja con el fin de rodear por completo el plexo.
- Es importante el realizar aspiraciones frecuentes a la hora de infiltrar el anestésico con el fin de evitar la inyección intravascular.
- En ocasiones es difícil visualizar el plexo (2-3%), en estos casos sospechar que puede estar en el espesor del músculo escaleno anterior.
Complicaciones y efectos secundarios
Debido a la proximidad de estructuras en el cuello, el bloqueo a nivel interescalénico presenta complicaciones en ocasiones muy graves.
- Neumotórax por perforación pleural. Menos frecuente con uso de ecografía que con otras técnicas de abordaje (Neuroestimulación)
- Parálisis de la cuerda vocal ipsilateral por bloqueo del nervio recurrente laríngeo.
- Síndrome de Horner, por bloqueo del sistema simpático a nivel del ganglio estrellado, con aparición de la triada de ptosis, miosis y enoftalmos.
- Punción intravascular, que puede resultar de extrema gravedad si hay paso importante de anestésico local al torrente sanguíneo. Suele debutar con disminución de nivel de conciencia seguido de convulsiones y, en caso de seguir evolucionando, aparecerá toxicidad cardiológica, con bradicardia, ensanchamiento del QRS y en estadios finales asistolia. En caso de sospecha tratar de forma precoz y enérgica, yugulando las convulsiones con benzodiacepinas y administrando una emulsión lipídica al 20 % (Lipoplus) que actúa emulsionando las moléculas de anestésico, para tratar de minimizar esta toxicidad cardiológica lo máximo posible.
- Hematoma cervical.
- Infección de la zona de punción.
- Lesión neurológica por punción radicular directa, o por inyección intraneural del anestésico local.
- Difusión hacia el SNC del anestésico, produciendo bloqueo de ambas extremidades por difusión epidural o bloqueo espinal total en caso de paso intradural.
- Parálisis diafragmática. Por bloqueo del nervio frénico por la migración del anestésico local cranealmente.
[1] López, S. y Ortigosa, E. Abordaje interescalénico del plexo braquial. Arydol.
Colabora:
[authors users=»asanchez»]
Si tienes alguna consulta relacionada con nuestro blog, ¡no dudes en dejarnos tu comentario!




0 comentarios
Trackbacks/Pingbacks