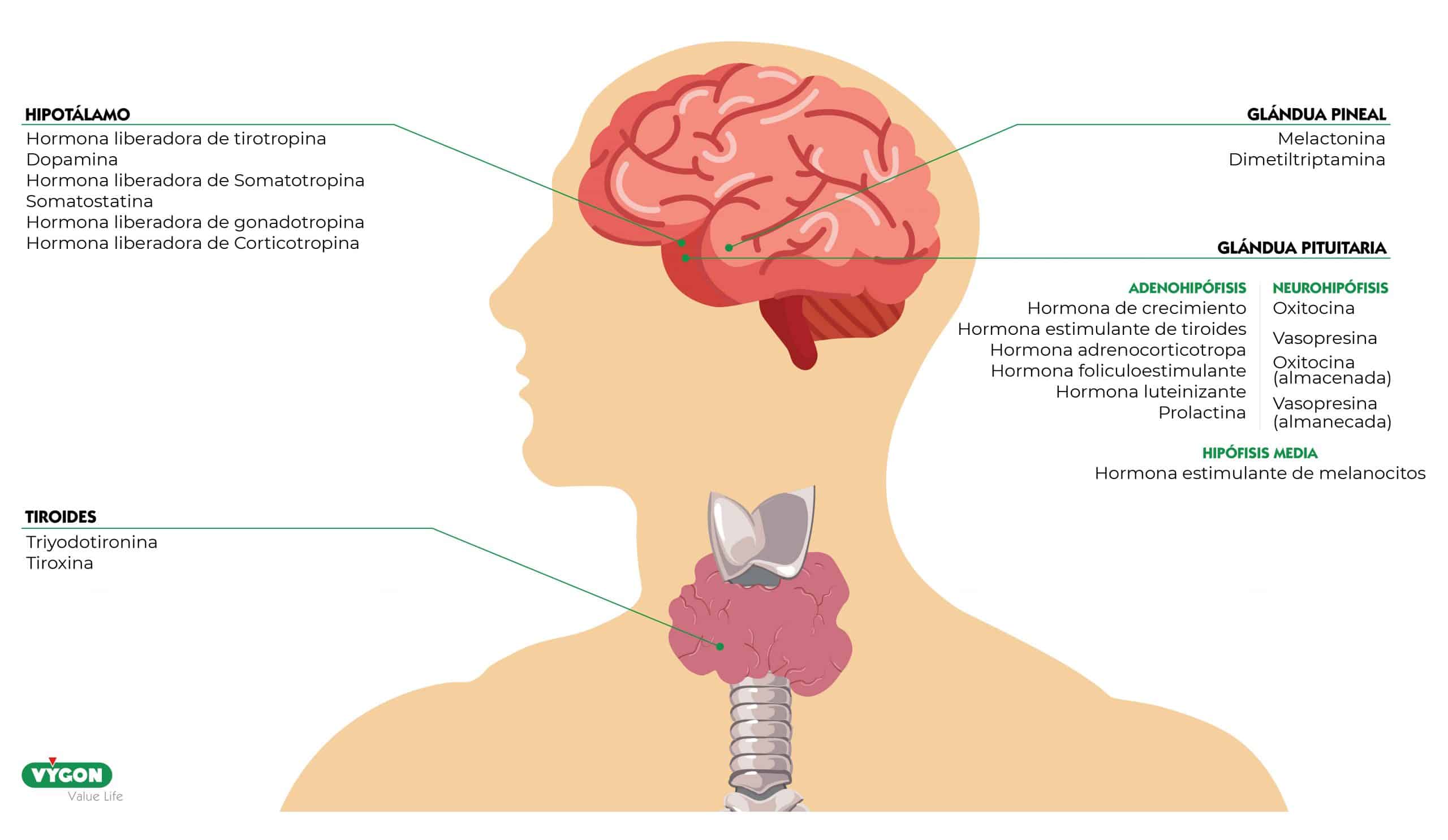
En las unidades de cuidados intensivos es muy habitual encontrar pacientes con sepsis o shock séptico. Dentro de los agentes terapéuticos que pueden resultar útiles en estos casos se encuentra la vasopresina. [4]
La vasopresina es secretada por la neurohipófisis, estructura que constituye el lóbulo posterior de la hipófisis, como respuesta a cambios en la concentración osmótica o del volumen sanguíneo. La mayor parte de la vasopresina que producimos es liberada en el torrente circulatorio, no obstante, también tiene importantes efectos en el cerebro. [5]
Indicaciones
La vasopresina también es conocida como la “hormona antidiurética (ADH)” por su potente efecto en regular la osmolalidad y el volumen plasmáticos. [4]
Debido a su acción, la vasopresina se utiliza en los siguientes casos:
- Diabetes insípida central. [6]
- Hipotensión en pacientes con shock post cardiotomía o shock séptico que permanecen hipotensos a pesar de los líquidos y las catecolaminas. [6]
- Distensión abdominal posoperatoria. [6]
- Radiografía gastrointestinal. [6]
- Hemorragia por varices o hemorragia digestiva alta no varicosa. [6]
- Paro cardíaco, incluida la asistolia ventricular y la actividad eléctrica sin pulso durante la reanimación cardiopulmonar. [6]
Mecanismo de acción
La vasopresina tiene una semivida plasmática corta de 5 a 15 min, y su eliminación depende principalmente de las vasopresinasas renales y hepáticas. [2]
Se une a 3 subtipos de receptores, todos pertenecientes a la familia de receptores acoplados a la proteína G [2]:
- Receptores V1a: se encuentran en las células del músculo liso vascular, provocan la contracción de las células lisas vasculares. [2]
- Receptores V2: se encuentran en la superficie basolateral de las células tubulares renales, principalmente en los conductos colectores. Al infundir la vasopresina se produce un reclutamiento de acuaporina 2, lo que permite un aumento de la permeabilidad de la membrana epitelial al agua, lo que produce una reabsorción de agua. [2]
- Receptores V1b: se encuentran en la hipófisis anterior y en el páncreas. La vasopresina induce la estimulación del eje corticotrópico, aumentando el cortisol, y la secreción de insulina. [2]
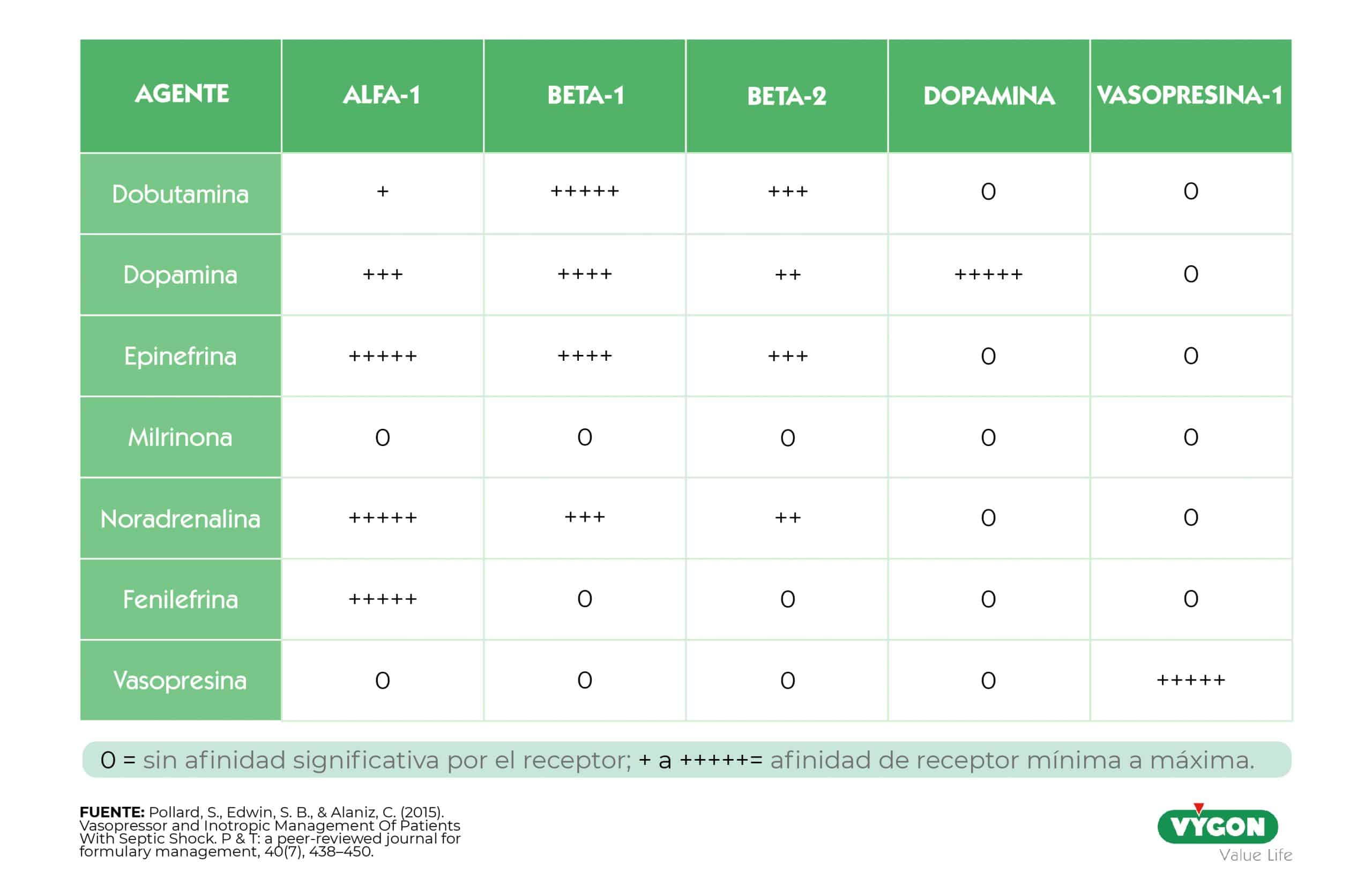
Comparando la vasopresina con las catecolaminas vemos que actúa en receptores específicos que son de dos tipos fundamentalmente:
- Receptores V1a: conduce a la agregación plaquetaria. [2]
- Receptores V2 extrarrenales: induce la liberación de factores de coagulación. [2]
Efectos adversos
A continuación, se muestran los efectos adversos más importantes relacionadas con la infusión de vasopresina:
- Trastornos de la hemorragia/sistema linfático: Shock hemorrágico, disminución de plaquetas, hemorragia intratable. [7]
- Complicaciones cardíacas: Insuficiencia cardíaca derecha, fibrilación auricular, bradicardia, isquemia miocárdica. [7]
- Trastornos gastrointestinales: Isquemia mesentérica. [7]
- Hepatobiliar: Aumento de los niveles de bilirrubina. [7]
- Trastornos renales/urinarios: Insuficiencia renal aguda. [7]
- Trastornos vasculares: Isquemia de las extremidades distales. [7]
- Metabólico: Hiponatremia. [7]
- Piel: Lesiones isquémicas. [7]
Siempre se deberá realizar una valoración riesgo/beneficio antes de proceder en la infusión de vasopresina, principalmente en casos de pacientes con epilepsia, migraña, asma, insuficiencia cardíaca o cualquier otra condición en la que la rápida retención de agua extracelular pueda ocasionar efectos negativos, como la nefritis crónica. [8]
Contraindicaciones
- La vasopresina está contraindicada en personas alérgicas a la hormona. [8]
- No debe utilizarse en pacientes con enfermedades vasculares especialmente ante enfermedades coronarias. [8]
- La infusión de vasopresina debe suspenderse si hay una disminución en el índice cardíaco y / o el volumen sistólico. [10]
- Usar con extrema precaución en caso de evidencia de disminución del gasto cardíaco a pesar de un volumen intravascular correcto o evidencia de shock cardiogénico. [10]
- La vasopresina debe usarse con precaución en el tratamiento de un paciente con una sobredosis de un agente que tenga efectos depresores del miocardio. [10]
Debido a sus efectos vasoconstrictores, dosis pequeñas de vasopresina pueden ocasionar dolor anginoso y dosis más altas pueden desencadenar un infarto de miocardio. [8] Por ello, debe ajustarse al máximo la dosis y monitorizar en todo momento la respuesta del paciente.
Práctica clínica
La vasopresina posee dos efectos principales que dependerán de los niveles plasmáticos circulantes [14]:
- Efecto antidiurético: se obtiene a niveles plasmáticos bajos, 5 pg/mL. [14]
- Efecto vasopresor: al exceder las concentraciones plasmáticas de 30 pg/mL. [14]
Como es lógico, la dosis de vasopresina variará dependiendo de la patología del paciente. En este artículo expondremos la dosis habitual en pacientes en shock.
Dosis habitual pacientes adultos en Shock
Shock cardiogénico postcardiotomía
- Dosis inicial: 0.03 unidades/min infusión IV. [9]
- Si no se logra la presión arterial objetivo: se aumentará la dosis en 0.005 unidades/min a intervalos de 10 a 15 minutos. [9]
- Dosis máxima: 0.1 unidades/min. [9]
Shock séptico
- Dosis inicial: infusión intravenosa de 0,01 unidades/min. [9]
- Si no se logra la presión arterial objetivo: se aumentará la dosis en 0,005 unidades/min a intervalos de 10 a 15 minutos. [9]
- Dosis máxima: 0,07 unidades/min. [9]
Tras mantener la presión arterial objetivo durante 8 horas sin el uso de catecolaminas, se debe disminuir gradualmente a 0,005 unidades/min cada hora según se tolere para mantener la presión arterial objetivo. [9]
La dosis debe ser la más baja posible que permita una respuesta adecuada. El objetivo es optimizar la perfusión a órganos críticos, no obstante, un tratamiento agresivo puede comprometer la perfusión de órganos. [9]
Claves para un mayor control en la infusión de vasopresina

SOBREDOSIS
La vasopresina puede producir una intoxicación por agua, que se manifiesta por mareos, apatía y cefaleas que pueden degenerar en convulsiones y coma terminal. [10]
Por ello, es necesario tener un control estricto en la dosis administrada. Para un mayor control sobre el flujo que recibe el paciente y el tiempo que tarda el fármaco en llegar al torrente sanguíneo y, de esta forma evitar una sobredosis, se recomienda utilizar válvulas antirretorno, las cuales pueden equiparse en dispositivos de prolongación, reduciendo a su vez la incidencia de flebitis mecánica.
Interacción entre fármacos
Algunos fármacos pueden potenciar los efectos antidiuréticos de la vasopresina, incrementando la retención de agua, con el riesgo que ello conlleva, entre ellos encontramos: carbamazepina, la clorpropamida, el clofibrato, la urea, la fludrocortisona y los antidepresivos tricíclicos. [8]
Además, los bloqueantes gangliónicos también pueden aumentar los efectos presores de la vasopresina. [8]
También debemos prestar atención a aquellas soluciones que, por el contrario, reducen la eficacia de la vasopresina cuando se administran conjuntamente son la demeclociclina, la norepinefrina, el litio, la heparina y el alcohol. [8]
No deben de emplearse de manera simultánea dosis elevadas de norepinefrina y vasopresina, ya que podríamos encontrarnos con efectos colaterales graves manifestados como isquemia e hipoperfusión, principalmente a nivel esplácnico y hepático. Por ello, se recomienda que, una vez iniciada la infusión de vasopresina y en cuanto se logre la estabilidad hemodinámica, disminuir lo antes posible la dosis de norepinefrina, e incluso llegar a suspenderla. [11]
Es importante tener en cuenta todos los fármacos y soluciones que pueden interaccionar con la vasopresina, con el fin de evitar efectos no deseados.
No obstante, existen maniobras que pueden aportarnos una mayor seguridad en nuestra infusión:
- Reservar un lumen en exclusiva cuando las infusiones puedan presentar alguna interacción.
- En caso de precisar dispositivos que permitan la infusión de diferentes soluciones al mismo tiempo, optar por prolongadores bifurcados o trifurcados, ya que las rampas o llaves de tres pasos presentan un alto volumen muerto y espacio común entre líneas, aumentando la probabilidad de contacto entre las diferentes soluciones administradas.
Monitorización
Los vasopresores, entre los que se encuentra la vasopresina, aumentan la vasoconstricción, lo que conduce a un aumento de las resistencias vasculares sistémicas (RVS). A su vez, un aumento de las RVS provoca un aumento de la presión arterial media (PAM) y una mayor perfusión a los órganos. [12]
Como hemos visto en puntos anteriores, la infusión de vasopresina debe suspenderse si hay una disminución del índice cardíaco (IC) y / o del volumen sistólico (VS).[10]
Por tanto, los parámetros anteriores deben ser monitorizados durante la infusión del fármaco, con el fin de poder individualizar y ajustar el tratamiento en cualquier momento.
Tener en cuenta los dos puntos anteriores nos ayudará a tener un mayor control en la infusión de la vasopresina. En la infusión de cualquier fármaco, es muy importante conocer todos los efectos adversos y realizar un seguimiento estricto durante su infusión para poder actuar de forma precoz en caso de una respuesta inesperada.
Para conocer más sobre monitorización hemodinámica, matricúlate en el curso impartido por el Dr. José Miguel Alonso Iñigo, médico especialista en Anestesiología-Reanimación y Tratamiento del dolor. Para ello, solo tienes que hacer clic aquí o en el siguiente banner.

Te puede interesar
- LEVOSIMENDÁN, INTRODUCCIÓN PARA UNA PRÁCTICA SEGURA Y BENEFICIOSA EN NUESTROS PACIENTES
- 4 CLAVES PARA UN MAYOR CONTROL EN LA INFUSIÓN DE NORADRENALINA
- 6 CLAVES PARA LA INFUSIÓN DE INSULINA INTRAVENOSA
- 4 CLAVES PARA LA INFUSIÓN DE DOBUTAMINA
- CRISTALOIDES Y COLOIDES EN LA REANIMACIÓN DEL PACIENTE CRÍTICO
- CRISTALOIDES Y COLOIDES EN LA REANIMACIÓN DEL PACIENTE QUEMADO
- CATECOLAMINAS DISPONIBLES PARA EL PACIENTE CRÍTICO
- SISTEMAS CERRADOS. LA ALTERNATIVA A LAS LLAVES DE TRES PASOS.
Bibliografía
[1] https://www.uofmhealth.org/health-library/d00398a1#:~:text=What%20is%20vasopressin%3F,or%20during%20abdominal%20x%2Drays.
[2] Demiselle, J., Fage, N., Radermacher, P., & Asfar, P. (2020). Vasopressin and its analogues in shock states: a review. Annals of intensive care, 10(1), 9. https://doi.org/10.1186/s13613-020-0628-2
[3] Pollard, S., Edwin, S. B., & Alaniz, C. (2015). Vasopressor and Inotropic Management Of Patients With Septic Shock. P & T: a peer-reviewed journal for formulary management, 40(7), 438–450.
[4] Mitra, J. K., Roy, J., & Sengupta, S. (2011). Vasopressin: Its current role in anesthetic practice. Indian journal of critical care medicine: peer-reviewed, official publication of Indian Society of Critical Care Medicine, 15(2), 71–77. https://doi.org/10.4103/0972-5229.83006
[5] Figueroba, Alex. Vasopresina (hormona antidiurética): estas son sus funciones. Blog psicología y mente.
[6] Vasopressin – Drug Summary. Prescriber’s Digital Reference (PDR)
[7] Prospecto Vasostrict (inyección de vasopresina, USP) para infusión intravenosa.
[8] Equipo de redacción de IQB. (2013). Vademecum. Vasopresina.
[9] Drugs.com. (2020). Vasopressin Dosage. Medically reviewed.
[10] Olson, K. R. (2011). Poisoning and Drug Overdose: Vol. Capítulo 237. Vasopressin (6.a ed.). McGraw-Hill Education / Medical.
[11] Carrillo Esper, Raúl. Carvajal Ramos, Roberto. Hernández Aguilar, César. (2003). Vasopresina: una nueva alternativa terapéutica en el enfermo grave. Revista de la Asociación Mexicana de Medicina Crítica y Terapia Intensiva. Vol.17. nº5.
[12] VanValkinburgh D, Kerndt CC, Hashmi MF. Inotropes And Vasopressors. [Updated 2021 Feb 11]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK482411/
[13] Muñoz Bonet, Juan Ignacio. Roselló Millet, Patricia. (2013). Protocolo fármacos vasoactivos: dosis, indicaciones y efectos adversos.
[14] González Chon, Octavio, & García López, Sandra María del Carmen. (2002). Vasopresina: usos en la práctica cardiovascular. Archivos de cardiología de México, 72(3), 249-260. Recuperado en 03 de mayo de 2021, de http://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S1405-99402002000300009&lng=es&tlng=es.
HAN COLABORADO
Soy Business Unit Manager de Cuidados Intensivos y Gestión del Dolor y la Vía Aérea.
- EXPERIENCIA
Llevo más de 20 años trabajando en Vygon, en los que he desempeñado diversas funciones, siempre relacionadas con las ventas y el marketing.
- PUEDO AYUDARTE EN…
Siempre me ha apasionado el campo de la anestesia y los cuidados críticos, con lo que si necesitas información sobre nuestros productos para este área, estaré encantado de ayudarte.
Delegado de ventas – Córdoba, Málaga y Melilla en Vygon España
- EXPERIENCIA
Llevo 32 años en la venta hospitalaria donde he desempeñado varios puestos, responsable de zona de Andalucía, Extremadura y Canarias, responsable de formación y selección de personal. Hace 10 años que soy delegado de ventas de Vygon
- PUEDO AYUDARTE EN…
Mi trabajo se basa en asesoramiento de nuestros productos y técnicas de procedimientos, no dudes en contactar conmigo.







0 comentarios