En la práctica clínica, una parte significativa de las complicaciones asociadas a los reservorios no se debe al dispositivo en sí, sino a un manejo subóptimo durante su uso y mantenimiento. Oclusiones parciales o completas, aumento de la resistencia al lavado, trombosis relacionadas con el catéter o incluso fallos prematuros del reservorio siguen siendo situaciones frecuentes en los servicios. En muchos casos, estos eventos están directamente relacionados con aspectos clave del manejo diario —como la técnica de lavado, el uso de presión positiva, la retirada de la aguja Huber o la selección de los dispositivos asociados— y podrían prevenirse con una práctica adecuada y estandarizada.
En este contexto, el uso de bioconectores de presión neutra se ha generalizado como una medida de seguridad frente al reflujo sanguíneo. Sin embargo, existe la percepción errónea de que su utilización es suficiente para prevenir el reflujo y las oclusiones asociadas durante la retirada de la aguja Huber. La evidencia clínica y la física del sistema demuestran que esta creencia puede conducir a una falsa sensación de seguridad y a la persistencia de micro-reflujos repetidos con impacto directo en la permeabilidad del DAV.
Este artículo analiza en profundidad por qué el uso del bioconector no es suficiente durante la retirada de la aguja Huber, explica el fenómeno de presión negativa que se genera en el reservorio implantado y pone en valor la necesidad de aplicar presión positiva efectiva en el momento crítico de la extracción, ya sea mediante técnica manual correcta o mediante el uso de agujas diseñadas específicamente para este fin.

LAS AGUJAS HUBER Y LOS DAV
La retirada de la aguja Huber es un procedimiento que influye directamente en la permeabilidad del DAV, la prevención de oclusiones, la seguridad del paciente y la preservación del septum del reservorio. Una técnica incorrecta en esta fase, especialmente en lo relativo al lavado y al mantenimiento de la presión positiva durante la retirada, puede comprometer la funcionalidad del dispositivo y favorecer complicaciones evitables.
RETIRADA DEL APÓSITO: GUÍAS Y MÉTODOS SEGÚN EL TIPO DE AGUJA
La retirada del apósito y la posterior extracción de la aguja Huber deben realizarse mediante una técnica aséptica estricta, minimizando las molestias para el paciente y evitando cualquier tracción o desplazamiento brusco de la aguja que pueda dañar el septum del reservorio o comprometer la permeabilidad del DAV.
Las principales guías internacionales en acceso vascular (INS, CDC, EONS, ONS, GAVeCeLT) coinciden en una serie de recomendaciones clave para una retirada segura y eficaz:

TIPOLOGÍAS DE RETIRADA SEGÚN EL TIPO DE AGUJA
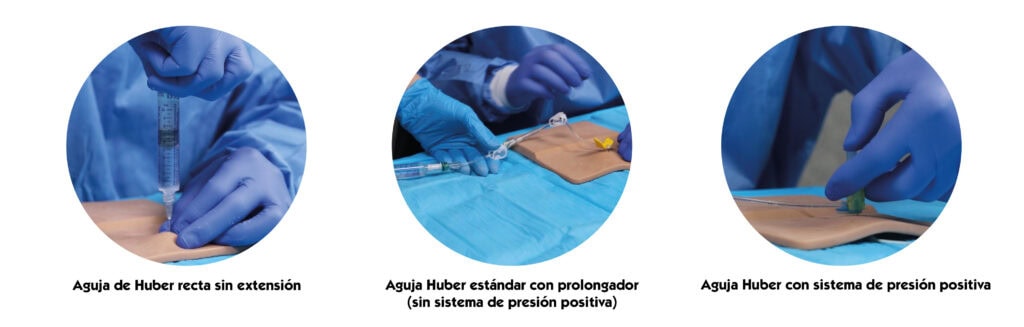
1. Retirada de aguja Huber recta sin extensión:
Cuando se retira una aguja de Huber recta, sin extensión, conectada con una jeringa mediante un conector luer lock, la retirada puede ser realizada por un solo operador. En este caso, el operador retira la aguja mientras se continúa con la infusión.
Son agujas sin sistema se seguridad, por lo que existe un riesgo alto de punción accidental y, por ese motivo, su uso suele reservarse, exclusivamente para la comprobación inmediata del funcionamiento correcto del reservorio tras su inserción.
2. Aguja Huber estándar con prolongador (sin sistema de presión positiva)
Características:
- No incluye mecanismo automático de presión positiva.
- Requieren técnica manual adecuada del profesional.
Implicaciones:
- Mayor riesgo de reflujo sanguíneo al retirar.
- Necesidad del protocolo manual de presión positiva por parte del profesional.
- Necesidad de implicar dos operadores. Un operador retira el Huber con ambas manos mientras el otro mantiene la infusión continua a través de la jeringa.
3. Aguja Huber con sistema de presión positiva
Características:
- Incorporan un mecanismo interno que permite genera presión positiva manual o automáticamente al retirar la aguja.
- Diseñadas para evitar la entrada de sangre al catéter.
Implicaciones:
- Procedimiento más seguro
- Permite la retirada por un solo profesional.
- Reduce la incidencia de oclusión y la necesidad de fibrinolíticos.
- Beneficia a pacientes con accesos de uso frecuente o alto riesgo de trombosis.
¿Por qué generar presión positiva al extraer la aguja Huber?
La extracción de la aguja Huber del reservorio no es un gesto neutro desde el punto de vista físico. Cuando el profesional retira la aguja del septum:
- Se produce un aumento repentino del volumen interno del reservorio, lo que genera un vacío parcial en su interior.
- Este cambio provoca una presión negativa significativa dentro de la cámara del puerto.
- Dado que la presión venosa del paciente es superior, se crea un gradiente de presión, haciendo que la sangre fluya desde el sistema venoso hacia el interior del catéter.
- Este reflujo sanguíneo residual, especialmente a nivel de la punta distal del catéter, favorece la formación de un tapón fibrinoso, principal causa de oclusión en los DAV totalmente implantables.
Este fenómeno es característico de los reservorios implantados, debido al volumen de su cámara interna, y no puede ser compensado por conectores de presión neutra, ya que estos sólo actúan sobre el prolongador, no sobre el espacio interno del reservorio.
¿Por qué el bioconector no es suficiente?
1. El bioconector actúa solo sobre el prolongador, no sobre el reservorio
Los bioconectores de presión neutra equilibran la presión en el prolongador al desconectar la infusión, evitando reflujo desde la vía periférica hacia el prolongador.
No afectan al volumen interno de la cámara del reservorio, que es donde se genera el vacío parcial al retirar la aguja Huber.
2. El reservorio es un espacio cerrado con volumen fijo
Cuando se extrae la aguja, el reservorio “se expande” momentáneamente, creando una presión negativa dentro de su cámara interna.
Este fenómeno provoca que la sangre del paciente fluya hacia el catéter, independientemente del tipo de conector que se use en el prolongador.
3. El bioconector no puede generar presión positiva dentro del reservorio
Solo una manipulación manual mediante la jeringa de sellado (lock) puede introducir suficiente fluido para contrarrestar la presión negativa y prevenir el reflujo sanguíneo.
Efecto de presión positiva durante la retirada
Cuando la retirada de la aguja se realiza manteniendo presión positiva, el comportamiento del sistema cambia de forma determinante:
- El profesional mantiene un flujo salino hacia el interiormientras la aguja sale.
- Este flujo genera una columna de presión hidráulica positiva que neutraliza el vacío generado en la cámara.
- Evita la entrada de sangre al catéter y disminuye de forma significativa el riesgo de oclusión intraluminal y trombosis asociada.
¿POR QUÉ EL LAVADO ES NECESARIO, PERO NO ES SUFICIENTE?
El lavado del DAV con suero fisiológico, con o sin heparina, y la aplicación correcta de la técnica push–stop–push son fundamentales para:
- Limpiar el lumen del catéter.
- Eliminar restos de medicación o sangre residual previa.
- Preparar el sistema antes del sellado final.
Sin embargo, el evento crítico de presión negativa se produce después del lavado, en el momento exacto en que se retira la aguja del septum. Por este motivo:
- El lavado no impide por sí solo el retorno de sangre si la retirada se realiza sin presión positiva.
- La oclusión más frecuente del DAV (tapón fibrinoso en la punta) está relacionada con micro-reflujos repetidos, no con una limpieza insuficiente del lumen.
PROTOCOLO ADECUADO DE PRESIÓN POSITIVA PASO A PASO

¿QUÉ VENTAJAS NOS OFRECEN LAS AGUJAS ESPECIALES CON PRESIÓN POSITIVA?
Optimización del procedimiento: un solo operador
- No se requiere coordinación entre dos profesionales (uno manteniendo presión y otro retirando).
- Eliminan errores humanos de sincronización y la variabilidad técnica.
Reducción de las obstrucciones
- Reducción significativa de oclusiones parciales y totales (estudios reportan 20–40 % menos).
- Menor formación de fibrina en la punta del catéter.
Menor uso de fibrinolíticos
- Disminuye el uso de fibrinolíticos como la uroquinasa.
- Menor exposición del paciente a procedimientos adicionales y reducción directa de costes clínicos y farmacológicos.
- Impacto clínico y económico directo.
Mayor seguridad para profesionales
- En modelos con retracción automática: menos pinchazos accidentales.
- Menor manipulación del dispositivo durante la retirada.
- Mayor control del gesto técnico y mejora de la seguridad laboral, alineada con las recomendaciones internacionales.
Mayor durabilidad del DAV
- Menos estrés mecánico sobre el septum.
- Disminución de extravasaciones y desplazamientos.
- Vida útil prolongada del reservorio.
Estandarización de la práctica clínica
- Facilitan la adopción de protocolos homogéneos de retirada segura.
- Reducen la dependencia de la habilidad individual del profesional.
- Mejoran la reproducibilidad del procedimiento entre unidades y turnos.

Conclusiones
La retirada de la aguja Huber es un procedimiento clave en la preservación de la permeabilidad y la funcionalidad de los dispositivos de acceso venoso totalmente implantables. Aunque el lavado adecuado del sistema y el uso de bioconectores de presión neutra son medidas necesarias, por sí solas no previenen el reflujo sanguíneo que se produce debido a la presión negativa generada en la cámara interna del reservorio al retirar la aguja.
El bioconector actúa únicamente sobre el prolongador y no puede compensar el vacío parcial que se crea dentro del reservorio, origen principal del reflujo sanguíneo responsable de la formación de tapones fibrinosos y de la oclusión del catéter. Por ello, la aplicación de presión positiva efectiva durante la retirada de la aguja es indispensable para neutralizar este fenómeno físico y reducir de forma significativa las complicaciones asociadas.
La correcta técnica manual de presión positiva o el uso de agujas Huber con sistemas integrados de presión positiva representan estrategias eficaces para mejorar la seguridad del procedimiento, disminuir la incidencia de oclusiones, reducir el uso de fibrinolíticos y prolongar la vida útil del DAV. Además, estas soluciones favorecen la estandarización de la práctica clínica, reducen la variabilidad dependiente del profesional y mejoran la seguridad tanto del paciente como del personal sanitario.
En definitiva, integrar el conocimiento fisiopatológico del sistema y adoptar dispositivos y técnicas adecuadas en la retirada de la aguja Huber no es una opción, sino una necesidad para garantizar una práctica clínica segura, eficiente y basada en la evidencia.




0 comentarios