La infiltración y la extravasación son complicaciones que frecuentemente se confunden y cuyos nombres vienen usados indiferentemente. Sin embargo, estos términos no se refieren al mismo evento.
Es importante poder diferenciar los 2 para poder aplicar los cuidados adecuados a cada uno. Veremos a continuación por qué es fundamental en la gestión de los reservorios.
DEFINICIÓN
Según las definiciones de la INS de 2021, decimos que la infiltración es la administración accidental de una solución o medicación NO vesicante en el tejido circunstante a la zona de punción (del catéter o de la aguja del reservorio). Por otro lado, la extravasación viene definida como la infiltración accidental de una solución o medicación vesicante en el tejido circunstante a la zona de punción del catéter o de la aguja.
Por tanto, no todas las infiltraciones son extravasaciones, pero todas las extravasaciones suponen una infiltración.
Puede existir una infiltración sin extravasación, pero siempre que haya una extravasación es porque también ha habido una infiltración de líquido vesicante o irritante. Esta es la diferencia principal entre la infiltración y la extravasación.
Aclarado este punto en pro del uso de un lenguaje común y estandarizado para definir estas complicaciones, veamos ahora cómo podemos evitarlas en el caso particular de los reservorios.
¿POR QUÉ ES CLAVE DETECTAR Y MANEJAR ESAS COMPLICACIONES EN RESERVORIOS?
Por varios motivos. Es necesario vigilar, conocer, evitar y saber manejar la infiltración, pero sobretodo la extravasación, en los catéteres totalmente implantados porque:
- Los reservorios se usan por lo general para la administración de quimioterapia, por lo que, los pacientes dependen del buen funcionamiento del mismo para poder llevar a cabo el tratamiento para su tipología de cáncer;
- La infiltración de un agente quimioterápico es una extravasación en la mayoría de los casos. Por ello, es necesario evitarlo a toda costa;
- Cualquier complicación supone un retraso en la administración de su tratamiento, con las consecuencias que ello puede provocar (pérdida del catéter, necesidad de otro catéter, dolor, preocupación, estrés, etc.)
- Los reservorios son catéteres implantados en el tejido subcutáneo, con otro tramo de recorrido intravenoso. La extravasación de gran cantidad de quimioterapia, no reconocida o no tratada a tiempo puede implicar procesos de curación extremos, incluida la cirugía, ya que puede llegar a afectar al músculo (pectoral o bíceps).
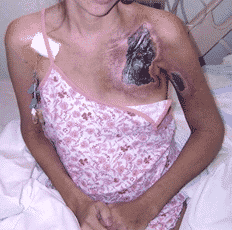
¿CÓMO PODEMOS EVITAR LA EXTRAVASACIÓN EN LOS CATÉTERES RESERVORIO?
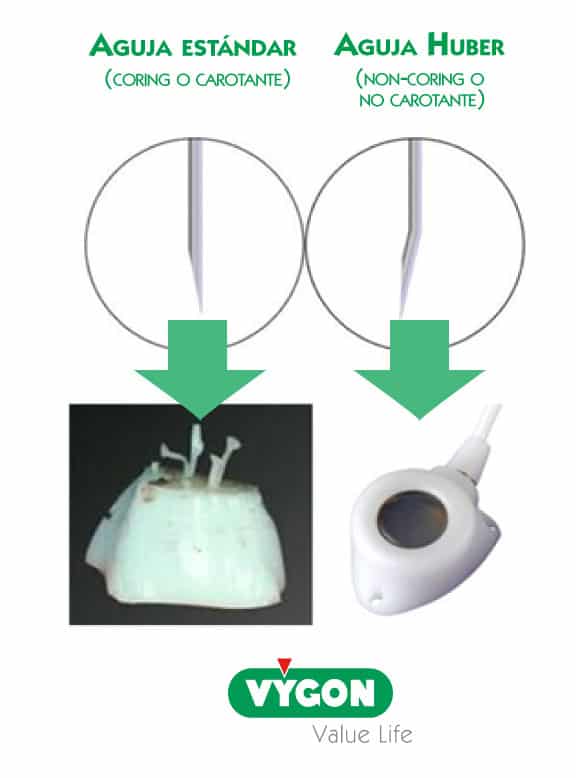
1. Uso de agujas no carotantes (o non-coring):
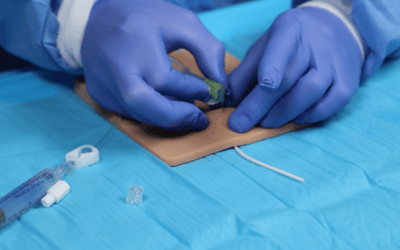
La punción de la cámara del reservorio debe realizarse siempre en condiciones estériles para evitar la infección de la misma, y siempre con aguja no carotante, es decir, con aguja con bisel ligeramente angulado. Este tipo de aguja permiten la punción de la silicona de la cámara del reservorio en ocasiones repetidas sin acusar pérdida alguna del material que la compone.
Imaginemos por un momento que tenemos una pequeña tubería rígida y un cubo de arena húmeda. Si insertamos la tubería en el cubo y la extraemos, podremos observar que la arena ha quedado en el interior de la tubería. Algo similar ocurre con la silicona de la cámara de los reservorios cuando no se usan aguja con bisel angulado: poco a poco, la silicona se va retirando en porciones diminutas que, a la larga, pueden suponer una vía de escape para el fármaco desde la cámara hasta el tejido.
Por eso, cualquier aguja no es válida para el acceso al reservorio. Las agujas no carotantes aportan seguridad y garantizan la integridad de la cámara del catéter.
Importante también es asegurarse de que la punción de la cámara se ha realizado correctamente en la parte siliconada y no en el tejido del paciente.
2. Correcta técnica de punción de la cámara:
Cuando se habla de este punto, normalmente se asocia a la comprobación del reflujo sanguíneo. Sin embargo, bien sabemos que los reservorios no siempre refluyen (bien por obstrucción, por vaina fibroblástica o por síndrome de pinch-off).
Es importante identificar reflujo sanguíneo desde el mismo una vez se pincha la cámara, ya que esto nos dará información sobre el estado de permeabilidad del catéter y la correcta punción de la aguja en la cámara.
Cuando no obtenemos reflujo de la cámara del reservorio tras la punción, es recomendable hacer un lavado con jeringa de 10ml con solución salina estéril y volver a intentar la aspiración de sangre.
Si se continúa sin obtener reflujo, se debe comprobar que la punción es correcta, que el catéter tenga la punta en posición central y que no existe síndrome de pinch-off. Cuando un catéter no refluye, está indicado que se comunique esta eventualidad para poder solucionarla. El trabajo conjunto con la unidad de radiología intervencionista puede ser de gran utilidad.
3. Vigilancia de la zona:
Una vez puncionada la aguja a la cámara y obtenido correcto reflujo, es necesaria la fijación de la misma para evitar desplazamientos involuntarios que lleven a complicaciones. Se recomienda el uso de membranas semipermeables transparentes que permitan hacer una observación directa de la zona. De no contar con este tipo de apósitos y de usar uno opaco, la vigilancia debe hacerse por observación levantando dicho apósito y/o palpación de la zona, haciendo caso a los signos y síntomas.
De especial importancia es este punto cuando el paciente se lleva a casa la aguja colocada con una infusión continua en infusor elastomérico. Por ello, la educación al paciente y/o a su familiar es esencial para evitar complicaciones de este tipo en el domicilio.
Se deben vigilar signos de rubor o palidez de la zona (las infiltraciones/extravasaciones profundas no causan cambio de color de la piel) , calor, dolor, presión, hinchazón, salida de líquido por el punto de punción, entumecimiento u hormigueo de la zona. El paciente o familiar deben estar al corriente sobre cómo proceder en caso de complicación en domicilio. Una buena recomendación es que vigilen la zona comparándola con la zona simétrica del cuerpo, es decir, el otro hemitórax (en caso de reservorio torácico) o el otro brazo (en caso de PICC-port)
Durante la administración del tratamiento con bombas de infusión, la vigilancia debe seguir haciéndose ya que las bombas pueden detectar cierta presión, pero no están programadas para alertar sobre extravasación y puede que el problema se detecte demasiado tarde si se confía simplemente en un aviso visual o auditivo del aparato.
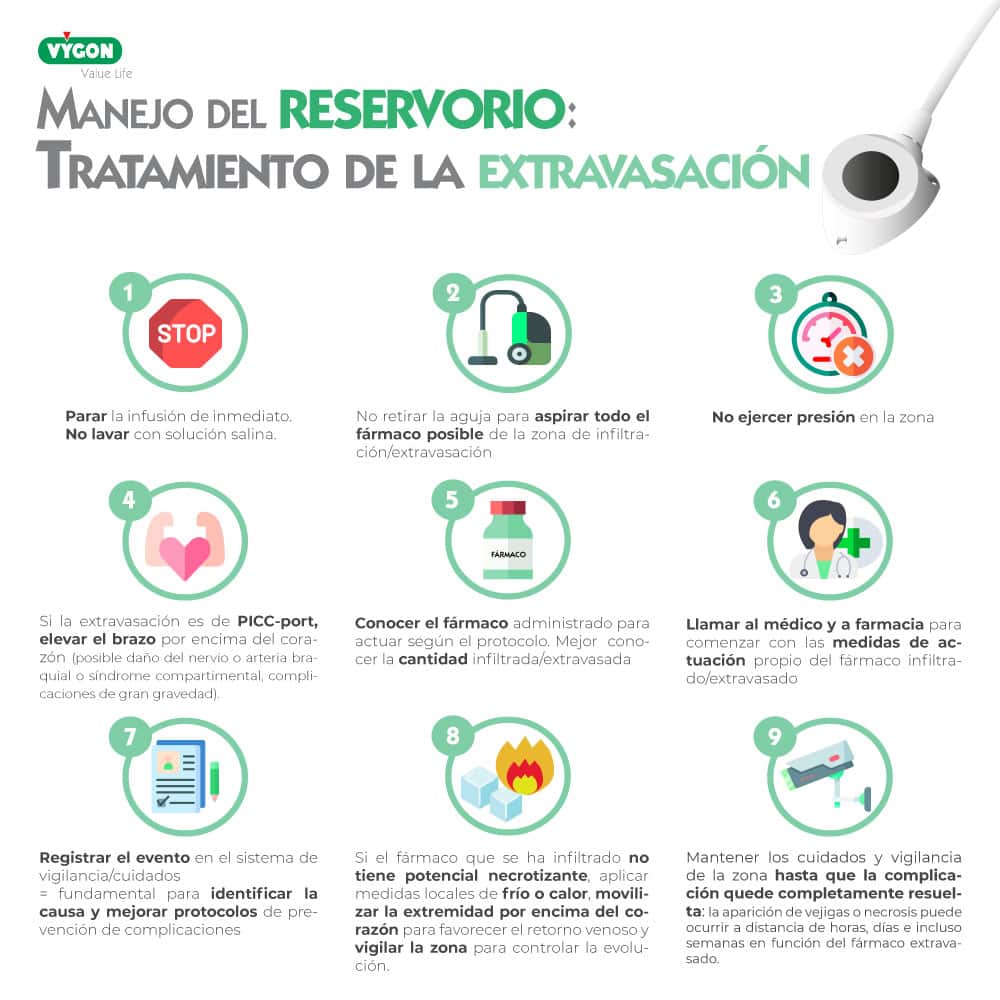
¿CÓMO TRATAR LA EXTRAVASACIÓN EN LOS CATÉTERES RESERVORIOS?
Aunque cada hospital cuenta con un protocolo para cada tipo de fármacos, estas son las normas generales a seguir cuando se identifica una extravasación o infiltración:
Las guías recomiendan el registro a través del uso de escalas validadas:
El uso de fotos con el consentimiento del paciente puede ser de gran ayuda a la hora de realizar una identificación de la zona y posterior seguimiento. Se puede limitar la zona de la extravasación con un rotulador permanente que permite controlar la evolución del daño.
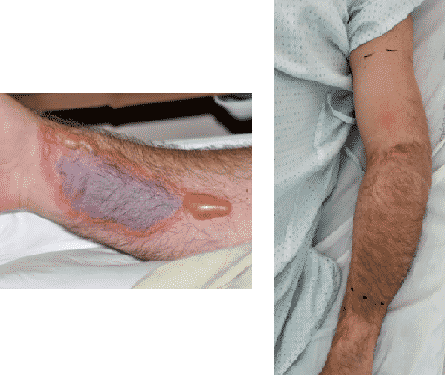
El trabajo con el equipo de farmacia es la clave y el conocimiento y actualización de los protocolos de actuación deben ser accesibles a todos los profesionales sanitarios. En el reconocimiento temprano y el tratamiento precoz de la extravasación reside el éxito de las medidas que se tomen a evento ocurrido.
La infiltración y extravasación son complicaciones prevenibles y por ello es necesario conocerlas para poner en práctica todas las medidas de prevención posibles de cara a evitar su aparición. Aún así, en caso de verificarse, no debemos dejar de comunicarlas para poder cuantificarlas, analizarlas y de este modo poder alcanzar mejores niveles de cuidados ante la prevención y tratamiento de las mismas.
Si quieres saber más sobre este tema, no dudes en hacer un comentario abajo e intentaremos ayudarte.
Tranquil@, esto NO es una lista de SPAM.
Bibliografía
- INS 2021.
- Hadaway, L. Infiltration and Extravasation. 2007. 107(8):64-72
- Sibylle, Machat, S.; Eisenhuber, E.; Pfarl , G.; Stübler, J.; Koelblinger, C.; Zacherl, J.; Schima, W. Complications of central venous port systems: a pictorial review. 2019. Insights into Imaging. 10:86
- Richa, F.C.; Chalhoub, V.R.; El-Hage, C.F.; Yazbeck, P.H. Severe skin extravasation injury following intravenous injection of potassium chloride. 2019. Saudi J Anaesth. 13(4):397-398
- Murayama, R.; Oya, M.; abe-Doi, M.; Oe, M.; Komiyama, C.; Sanada, H. Characteristics of subcutaneous tissues at the site of insertion of peripheral infusion in patients undergoing paclitaxel and carboplatin chemotherapy. 2019. Drug Discov Ther. 13(5):288-293
- Sun Moon, K.; Aikat, M.; Bailey, A. Well recognised but still overlooked: norepinephrine extravasation. 2012. BMJ Case Reports; doi:10.1136/bcr-2012-006836
- Barber, C.M.; Fahrenkopf, M.P.; Adams, N.S.; Kelpin, J.P.; Krebiehl, J.R. Compartment Syndrome of the Hand Secondary to Intravenous Extravasation. 2018. Eplasty. 18: ic17.
- Okuda, H.; Masatsugu, A.; Sijimaya, T.; Arai, R. Skin Necrosis Due to the Extravasation of Irritant Anticancer agents. 2018. Intern Med. 57(5):757-760.
- Schulmeister, L. Management of non-infectious central venous access device complications. 2010. Seminars in Oncology Nursing. 26(2):132-141.
- Casanova, D.; Bardot, J.; Legré, R.; Magalon, G. Tratamiento de las extravasaciones iatrogénicas por soluciones citotóxicas o hiperosmolares.2008. EMC- Cirugía Plástica Reparadora y Estética. 16(1):1-13.
- Galindo-Reyes, N.; Patricio-Trilla, C.; Domínguez-Aliphat, A.;, Aguilar-González, ; Panchi-Sánchez, L. Pevención y protocolo de Urgencia ante la Extravasación de Quimioterapia Antineoplásica por Vías Periféricas. 2010. Cancerología.5:7-16.
Te puede interesar
- 5 TENDENCIAS EN LA COLOCACIÓN DE RESERVORIOS
- MANTENIMIENTO Y CUIDADO DEL RESERVORIO
- PREVENCIÓN DE LAS COMPLICACIONES EN RESERVORIOS. ENTREVISTA A GLORIA ORTIZ.
- ¿ES CORRECTO USAR EL CLAMP PARA HACER PRESIÓN POSITIVA AL RETIRAR UNA AGUJA HUBER?
- COMPLICACIONES EN RESERVORIOS: SÍNDROME DE PINCH OFF
Contenidos utilizados
- Foto 1: cortesía del Dr. Pittiruti
- Foto 2: Estudio Sun Moon, K.; Aikat, M.; Bailey, A. Well recognised but still overlooked: norepinephrine extravasation. 2012. BMJ Case Reports; doi:10.1136/bcr-2012-006836
- Foto 3: cortesía de Gloria Ortiz Miluy
Iconos en freepik.com:
- Infografía: enfermera, cámara de vigilancia
- Infografía 2: stop, aspiradora, manómetro, corazón con brazos, frasco de medicación, doctora, símbolo de farmacia, registro, cubitos de hielo, cámara de vigilancia.






¡Gran artículo, como todos los que publica este campus!.
Como enfermera, agradezco enormemente sus publicaciones puesto que el permanecer permanentemente actualizados debería ser imperativo en nuestra profesión.
A propósito de los dispositivos reservorio, cada vez más utilizados, me gustaría mucho poder realizar un curso específico de estos, ya que en los servicios donde no se manejan habitualmente estos dispositivos se entra poco menos que en pánico cuando ingresa un paciente portador de uno de ellos.
Gracias!
Hola María,
muchas gracias por sus palabras, nos alegra saber que nuestros contenidos son de utilidad.
Efectivamente tenemos previsto un curso sobre reservorio este año, más bien a finales de año.
Cuando esté en una fase más avanzada comunicaremos sobre ello.
Mientras seguiremos añadiendo algunos contenidos sobre reservorios a nuestro blog.
Esperamos que sea de ayuda.
Soy estudiante ,sgradesco su información ,muy específica
Se utiliza Heparina para un catéter puerto y con cuánto de Heparinana se realiza el sellado del catéter .
Hola Minerva,
Según las guías de referencias, el uso de la Heparina está totalmente desaconsejado por los efectos adversos que supone.
Para sellar un acceso vascular se recomienda usar suero fisiológico o citrato.
Para saber más, le aconsejamos leer este artículo, que aunque que hable de PICCs y midlines es valido para los reservorios:
https://campusvygon.com/es/cual-es-la-mejor-solucion-de-sellado-para-piccs-y-midlines/
Es muy importante la técnica de lavado que tiene que ser con push-pause, con 10ml de suero o 20ml cuando se trata de sangre o hemoderivados.
El sellado tiene que ser el 120% del volumen muerto del catéter.
Podrá ver más en este artículo también de interés :
https://campusvygon.com/es/prevencion-de-las-complicaciones-en-picc-como-evitar-la-obstruccion%e2%80%af/
Esperamos que sea de ayuda.
Hola, como puedo descargar este documento?
Hola Marlene,
Este artículo no está en formato descargable.
Se sigue usando heparina para el sellado de los catéteres Porth?
Hola Roberto,
anto todo queremos pedirte disculpas por la tardanza.
Es un tema todavía controvertido ya que no existe unas recomendaciones claras al respecto desde las guías de referencia.
Sin embargo, como lo demuestra el estudio Pittiruti et.al sobre el sellado en acceso vascular, el reservorio como otros dispositivos no se tendría que sellar con heparina por carecer de evidencia cientifica, el suero fisiologico siendo igual de eficaz cuando la técnica es la correcta y sin tener efectos adversos. El citrato o la taurolidina se tienen que tener en cuenta en ciertas poblaciones de pacientes.
Le dejamos aquí el enlace al estudio:
https://journals.sagepub.com/doi/abs/10.5301/jva.5000576
Esperamos que sea de ayuda.
Cómo tratar la extravasación por carboplatino en el inmediato.
Hola, cómo saber si el No reflujo es por vaina fibroblástica ?
Hola,
efectivamente es difícil saberlo apriori, lo único que puede ayudar en este caso es la ecografía en la cuál se puede ver si el no reflujo es por trombosis o por vaina fibroblástica aunque esa no es siempre visible.
Un saludo.
Me colocaron Amikacina endovenoso al retirar el catéter se notó inflamación y abultamiento en la zona con un poco de molestia y cambio de color en la Zona
Inflamación con dolor en zona donde estaba colocada la aguja tengo 2 días que me retiraron el catéter .
Hola, hoy he sufrido una extravasación en el port-a-cath. Es la 3 vez q lo utilizo para administrar quimioterapia. En este caso, no había reflujo y lo q se ha intentado es poner siero pero se ha expandido por la zona del rededor . Que debo hacer y que soluciones hay?
Mi hija no es oncologica pero si tiene un agotamiento vascular y recibe medicamento biológico continuamente por su colitis ulcerosa pero el catéter no refluye sangre lo arreglaron en pabellón refluía pero al llegar a sala ya no sale sangre cuál será el problema en esto me podría ayudar a solucionarlo