En la última década, debido a las recomendaciones internacionales, la placa como método de comprobación de la punta de un PICC ha sido poco a poco descartada. La lentitud del procedimiento, la irradiación de los pacientes y su poca fiabilidad son desventajas que la han convertido en un modo no válido.
Mientras, el ECG intracavitario se ha posicionado como el método con mejor relación coste/eficacia. Su uso se ha extendido mucho en el ámbito del acceso vascular a nivel internacional por tener varias ventajas:
- técnica intraprocedimental
- se realiza mediante un sistema al alcance de la gran mayoría de los profesionales
- evita recurrir a una sala de fluoroscopia.
Su aplicación es sencilla, pero para poder llegar a hacer una utilización correcta del método es imprescindible saber hacer una interpretación adecuada del trazado en función del progreso del catéter dentro de la vena.
Resumen de los pasos a seguir:
- Colocar correctamente los electrodos, en este caso solo necesitarás 3 de los 4 eléctrodos periféricos. Dejar libre el cable amarillo del sistema ECG para conectarlo al catéter
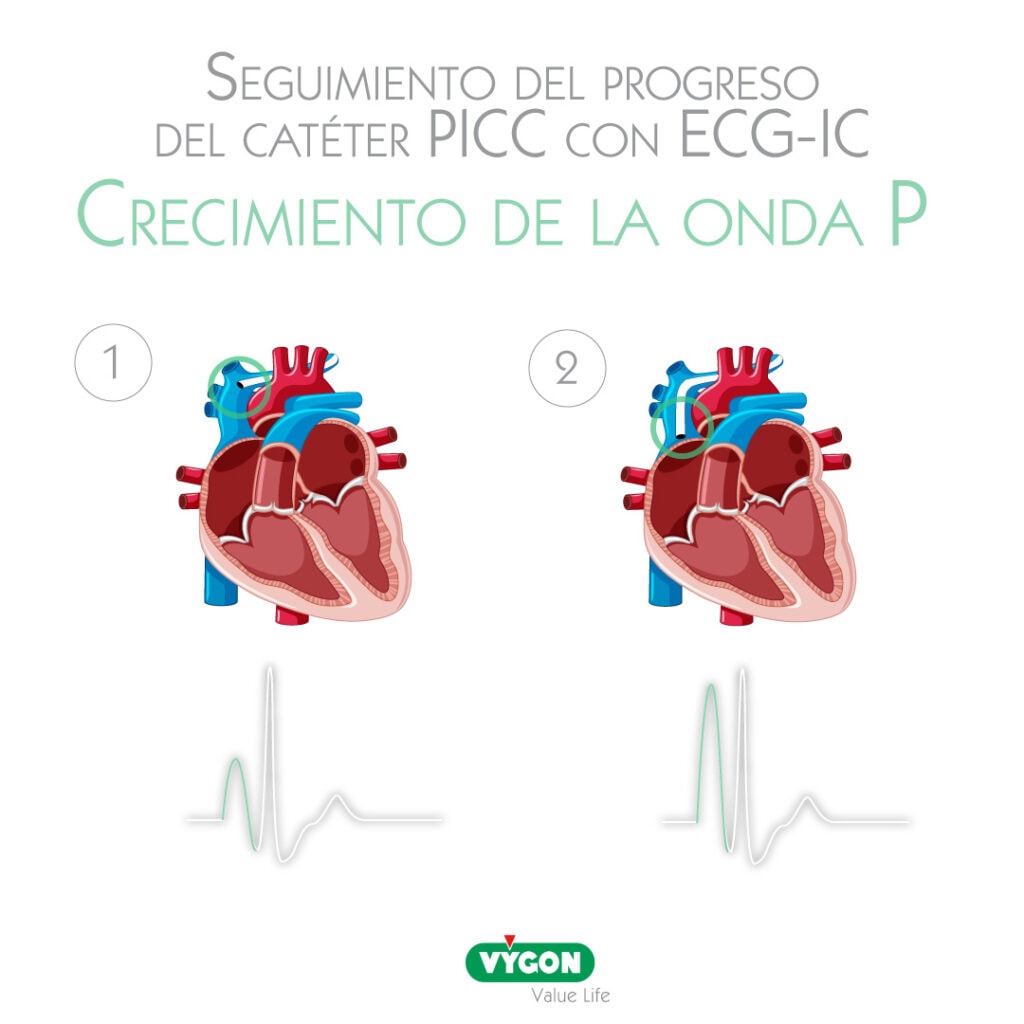
- La onda P es la onda de referencia para poder seguir el progeso del catéter dentro de la vena. A medida que se va a acercando al nodulo sinusal, la onda P va creciendo
- La posición correcta de la punta del catéter es cuándo la onda P ha alcanzado su máxima amplitud, corresponde a una posición en unión cavo-auricular
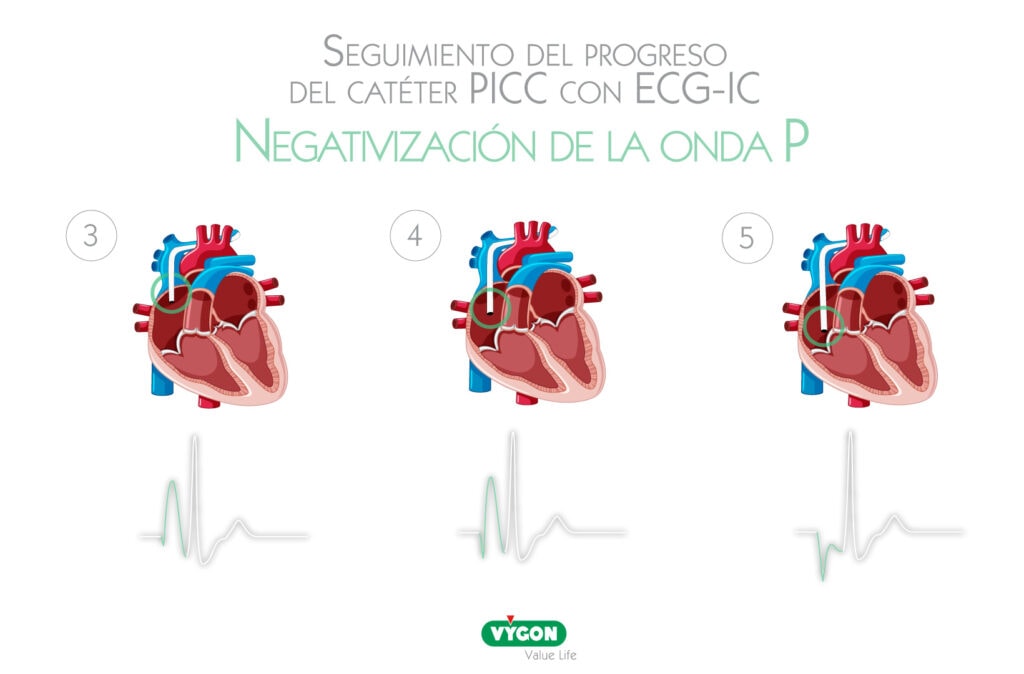
- La única manera de saber cuándo la onda P alcanza este máximo, es buscar el momento en el cual empieza a negativizarse . En este momento, retirar un poco el catéter para que no queda ninguna parte negativa y dejarlo en la onda P más amplia.
Colocación correcta de los electrodos:
Para poder seguir correctamente el avance del catéter, el primer paso es colocar adecuadamente los electrodos en el cuerpo del paciente al que vamos a insertar el catéter PICC.
Para ello se requiere únicamente 3 de los 4 electrodos periféricos que se suelen usar para un examen ECG estándar. Se colocan de la siguiente manera:
- Un electrodo en la parte baja del flanco izquierdo (o fosa inguinal izquierda) para conectar el cable verde
- Un electrodo en la parte baja del flanco derecho (o fosa inguinal derecha) para conectar el cable negro
- Un electrodo en el pecho derecho muy cerca del hombro para conectar el cable rojo.
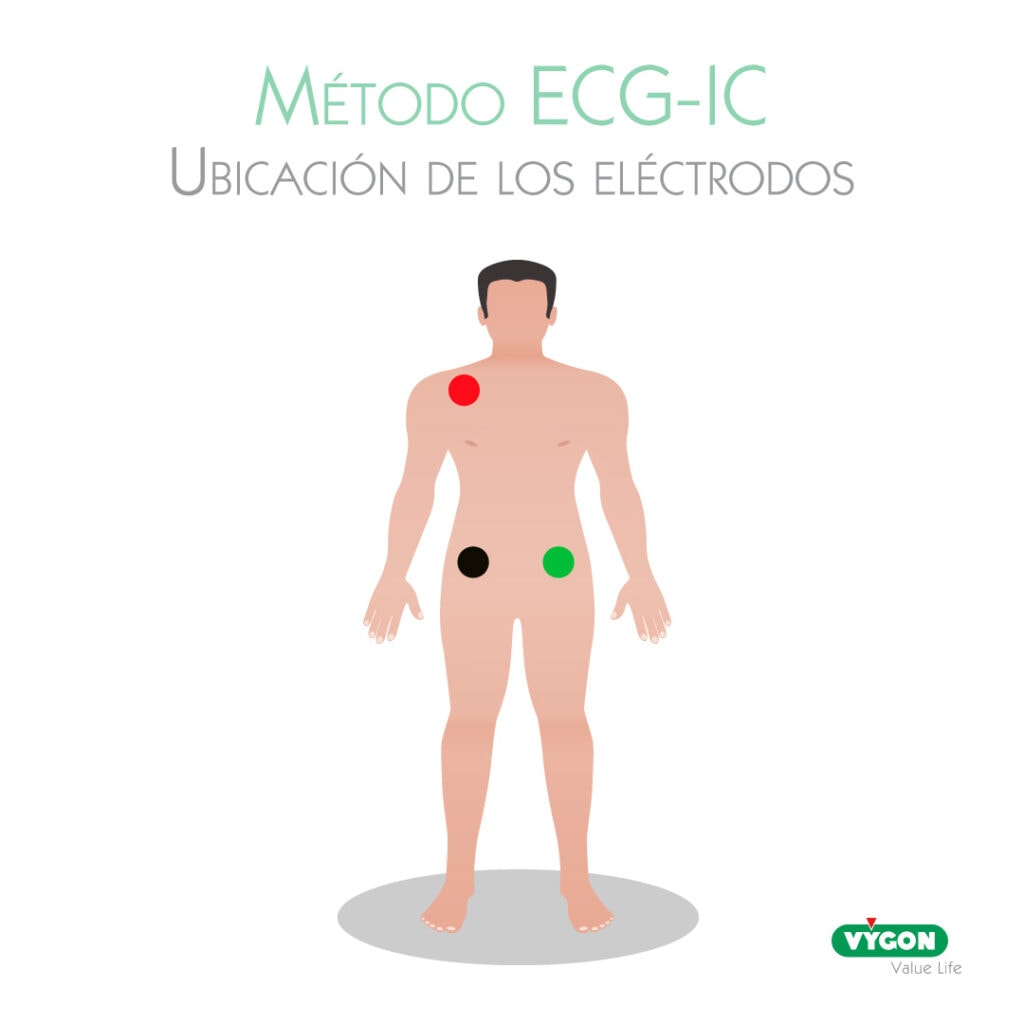
No se requiere electrodos precordiales para un ECG-IC (intracavitario).
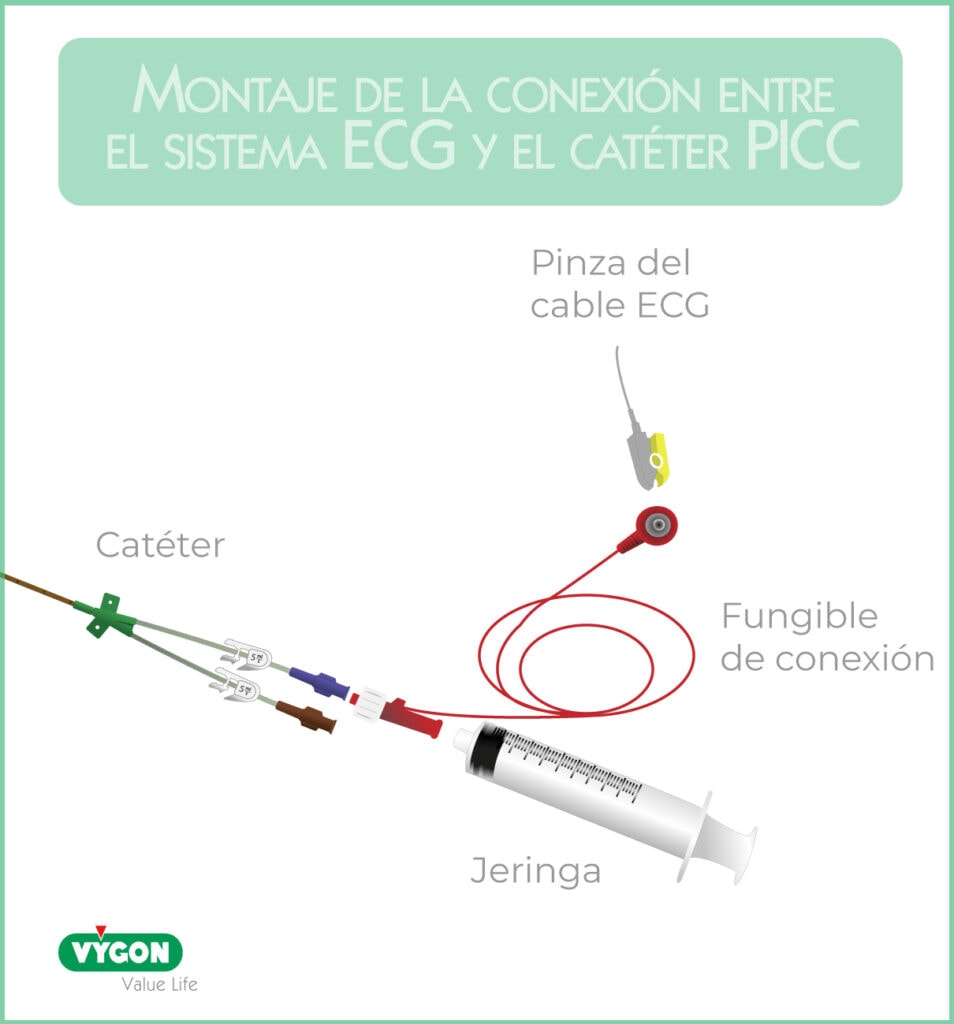
El cable amarillo del sistema ECG, se conectará con el catéter mediante un fungible provisto de:
- un botón similar a un electrodo en una extremidad
- una conexión Luer-lock en otra extremidad.
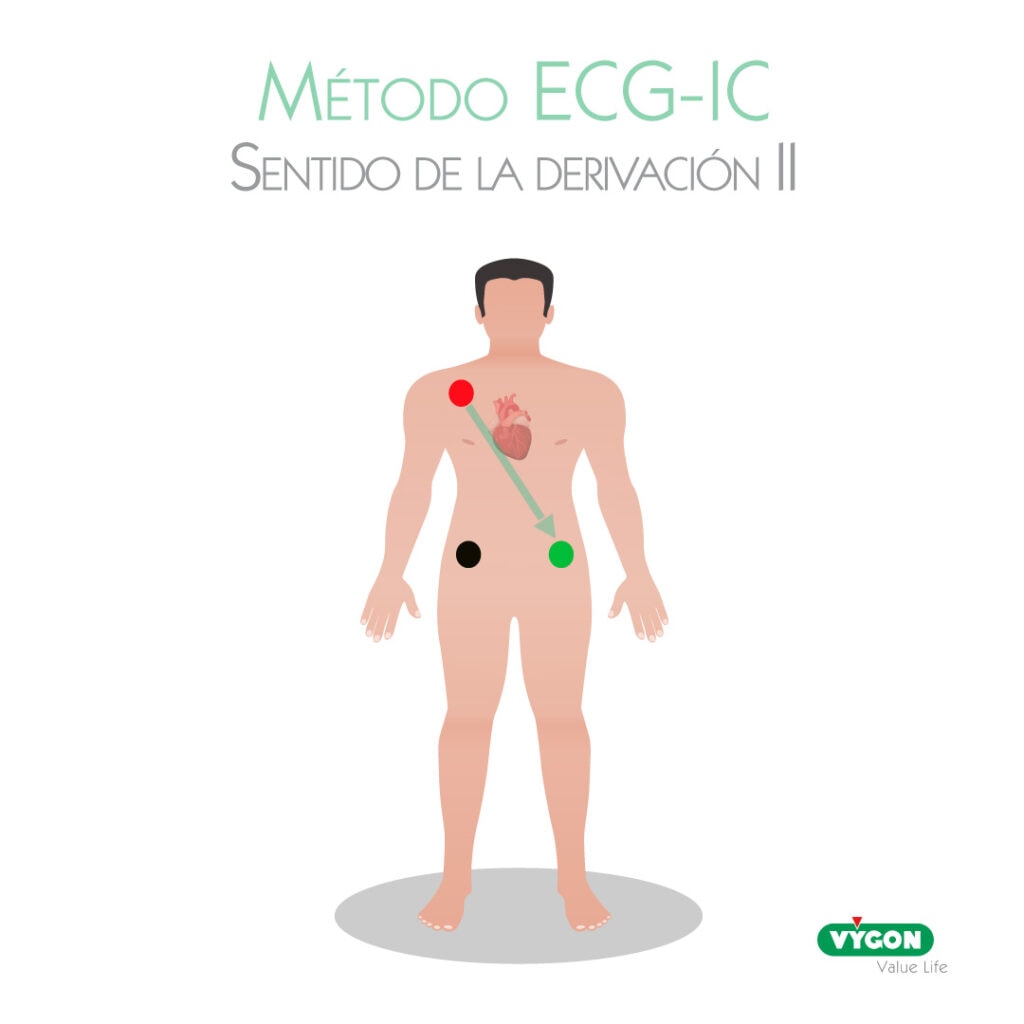
Se usa la derivación II en los sistemas ECG estándares no dedicados al acceso vascular para poder seguir el trazado correcto. Esta derivación representa la actividad eléctrica desde el eléctrodo del hombro derecho hacia la pierna izquierda. Es la más relevante para el procedimiento ya que sigue el sentido de despolarización de corazón.
Los sistemas ECG dedicados al acceso vascular están preconfigurados de esta manera.
Onda P del trazado ECG: la onda de referencia
¿A qué corresponde cada segmento del ECG?
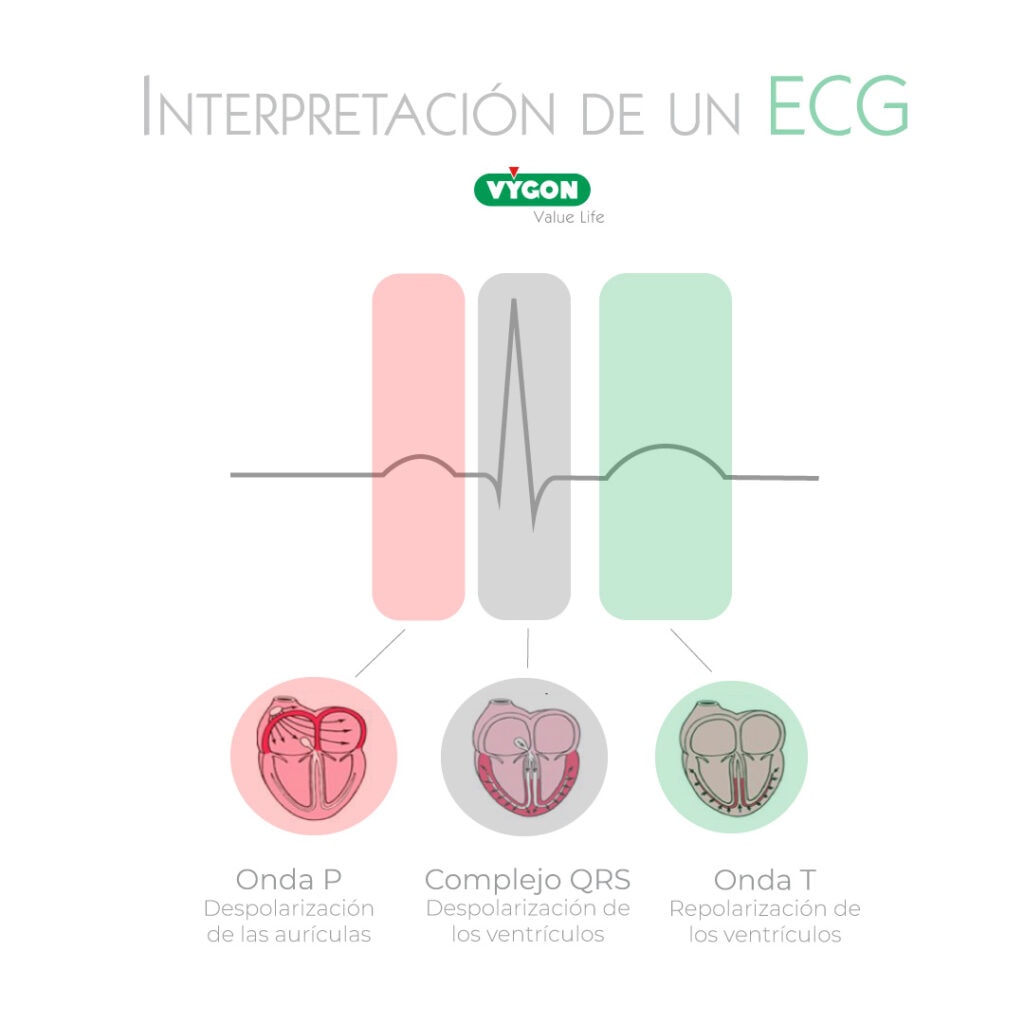
En un trazado ECG se puede distinguir varias fases de la actividad eléctrica del corazón (1):
- La onda P: despolarización de las aurículas
- El complejo QRS: despolarización de los ventrículos
- La onda T: repolarización de los ventrículos
¿Cómo se sigue el progreso del catéter?
Durante el recorrido del PICC hasta Vena Cava Superior, la onda P sirve de guía. A medida que el catéter se acerca al nódulo sinusal (situado en la aurícula derecha), la amplitud de la onda P aumenta.
Alcanza su máxima amplitud cuando la punta del catéter se encuentra en la unión cavo-auricular. Este es el punto de ubicación correcto del dispositivo de acceso venoso central (no incluimos aquí los catéteres de hemodiálisis).
La única forma de saber cuándo la onda P ha alcanzado su máxima amplitud, es buscando el momento en el que se va a volver negativa. En efecto si sIgue avanzado la punta del catéter pasando la unión cavo-auricular, al entrar en aurícula derecha, la onda P empezará a ser bifásica: una parte es negativa y la otra positiva. Si se sigue avanzando el acceso vascular, la onda P llega a invertirse del todo: es totalmente negativa.
Es importante saber que la columna de suero es la que transmite la señal eléctrica desde la punta del catéter hasta el fungible que conecta el catéter con el ECG. Por ello, es clave purgar adecuadamente el catéter antes de su inserción e igualmente infundir suero salino durante el procedimiento de colocación con ECG si la señal no es lo suficiente limpia.
Hoy en día se pueden usar varios métodos de comprobación de posición de la punta de un catéter PICC: la fluoroscopia, la ecografía y el ECG-IC.
La fluoroscopia se considera como un método preciso, pero supone irradiar al paciente y movilizar a un equipo de sala quirofanizada (coste y posible espera). La ecografía se posiciona como el método más preciso de todos, pero tiene una curva de aprendizaje larga.
El ECG como hemos dicho al principio, se considera el método más coste/eficaz. Su aplicación es factible en cualquier entorno ya que su manejo es muy sencillo. La interpretación del trazado está al alcance de todos al necesitar únicamente unos conocimientos básicos de electrocardiografía. De momento las limitaciones que tiene son en el ámbito neonatal al no poder aplicado en catéteres <3Fr y en pacientes con fibrilación auricular al no poder leer la onda P (al no ser que se use el sistema ECG-IC compatible con esta patología).

¿Quieres conocer el único sistema ECG compatible con la Fibrilación Auricular?
Haz clic aquí
Es un método avalado por muchos estudios clínicos (2, 3, 4, 5, 6, 7, 8) que han demostrado que:
- tiene una tasa de éxito cerca del 100% respecto a la ubicación de la punta
- es seguro y se puede hacer en con la gran mayoría de los pacientes
- es rápido al ser una técnica intraprocedimental (el paciente no espera la confirmación de la posición como en el caso de la placa)
- tiene un coste muy asequible.
BILBIOGRAFÍA
- Cascino y Shea, Electrocardiografía, Manual MSD- 2019 (consulta en marzo de 2022)
- Moureau et.al, Electrocardiogram (EKG) Guided Peripherally Inserted Central Catheter Placement and Tip Position: Results of a Trial to Replace Radiological Confirmation, Journal of the Association for Vascular Access 15(1):8–14 – 2010
- Pittiruti et.al, The electrocardiographic method for positioning the tip of central venous catheters 2011, J Vasc Access, 12(4):280-91 – Oct-Dec 2011
- Pittiruti et.al, The intracavitary ECG method for positioning the tip of central venous catheters: results of an Italian multicenter study, J Vasc Access. ;13(3):357-65 – Jul-Sep 2012
- Ortiz y Sánchez, Electrocardiograma intracavitario durante el implante de catéteres centrales de inserción periférica, Enfermería Clínica, Vol. 23. Núm. 4, páginas 148-153 – Julio – Agosto 2013
- Yin et.al, Insertion of peripherally inserted central catheters with intracavitary electrocardiogram guidance: A randomized multicenter study in China, Jounral of Vascular Access – Diciembre 2018
- Revilla et.al, Electrocardiograma intracavitario: localización del catéter central de inserción periférica (PICC), Equipo de Terapia Intravenosa Fundación Jiménez Diaz – 2019
- Pittiruti et.al, Intracavitary electrocardiography for tip location during central venous catheterization: A narrative review of 70 years of clinical studies, J Vasc Access. ;22(5):778-785 – Septiembre 2021
Delegado de ventas de Vygon España en País Vasco, Cantabria , Rioja, Navarra, Burgos y Soria.
- EXPERIENCIA
De formación, soy Licenciado en Ciencias de la Comunicación, rama Periodismo, pero llevo desarrollando toda mi carrera profesional en el sector comercial , ámbito sanitario y biotecnológico
- PUEDO AYUDARTE EN…
Puedo ofrecerte ayuda a la hora de elegir el material médico-quirúrgico que precises para tu labor asistencial.
Delegada especialista en Cuidados Intensivos.
- EXPERIENCIA
Farmacéutica de formación en la mención Clínica y Asistencial, con un Máster en Industria Farmacéutica, tengo tanto experiencia en Oficina de Farmacia, concretamente 7 años, como en la Industria Farmacéutica, 6 años hasta la fecha.
- PUEDO AYUDARTE EN…
Como especialista en cuidados intensivos, puedo ayudarte a darle un cuidado integral, óptimo y de calidad a tus pacientes críticos, sin perder de vista la humanidad que hay en ello. Además, me apasionan la seguridad de paciente y la prevención de las infecciones.
Soy responsable de contenidos de las unidades de negocio de Terapias Intravasculares y Obstetricia-Neonatología-Nutrición enteral en Vygon España
- EXPERIENCIA
He podido ejercer como enfermera durante varios años al principio de mi carrera, en múltiples ámbitos, entre otros como la neonatología, la pediatría, la medicina interna y la cirugía.
Desde mi llegada en Vygon en el año 2010, he podido desarrollar competencias en el terreno y adquirir conocimiento sobre productos, desarrollando una labor marketing y comercial.
- PUEDO AYUDARTE EN…
Resolver dudas sobre productos y sus aplicaciones ya que mi perfil combina a la vez marketing, comunicación y práctica clínica
Encontrar material digital sobre protocolos y técnicas así como literatura existentes en terapia intravascular, también en neonatología, obstetricia y nutrición enteral.
Te puede interesar
CÓMO LOCALIZAR LA PUNTA DE UN PICC
COMPARATIVA DE DOS SISTEMAS ECG PARA LA COLOCACIÓN DE CATÉTERES PICC: PILOT TLS Y SHERLOCK 3CG
COLOCACIÓN DE PICC EN PACIENTES CON FIBRILACIÓN AURICULAR
Contenidos utilizados
Foto de portada de Sherry Young en Adobe Stock






gracias por la información concisa y muy relevante para mejorar el codto beneficio del uso de nuevas tecnologías