Les sondes de nutrition entérale sont utilisées dans les établissements de santé pour administrer une alimentation, des liquides et des médicaments aux patients qui ne peuvent pas être nourris par voie orale.
Pendant des années, ces patients ont été soumis aux risques d’erreurs de connexion, définies comme une administration incorrecte d’une formule entérale ou d’un médicament.
En juillet 2016, l’Organisation internationale de normalisation (ISO) a publié la norme technique ISO 80369-3 définissant un raccord de sécurité normalisé pour la nutrition entérale. Cette nouvelle connexion, appelée ENFit™, grâce à un design spécifique, prévient le risque de connexion accidentelle entre différentes voies d’accès (par exemple, perfusion de lait par voie intraveineuse).
Si la connexion ENFit™ a permis de résoudre le problème principal de la sécurité des patients, un autre problème est apparu :
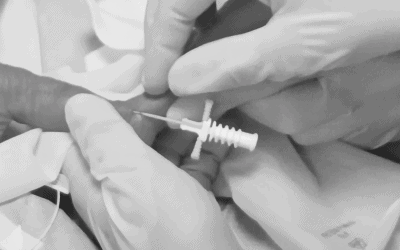
Comment nettoyer l’extrémité distale de la sonde d’alimentation qui contient un grand sillon (figure 1), où se déposent les résidus des solutions administrées ?


Figure 1. Solutions nutritives résiduelles dans la connexion ENFit™.
Dans ces conditions, la formation de biofilms, potentiellement responsables de l’apparition d’infections, est favorisée.
Bien que cela ne représente pas un risque majeur dans le traitement des patients pédiatriques et adultes, quel est l’impact dans une population plus vulnérable telle que les prématurés ? quel est l’impact sur une population plus vulnérable telle que les enfants prématurés ?
La nutrition entérale chez les prématurés
Les nourrissons hospitalisés dans les unités de soins intensifs néonatals ont souvent besoin d’être nourris au moyen d’une sonde d’alimentation.
Ces tubes sont en contact quasi permanent avec le lait maternisé ou le lait maternel, tous deux riches en sucres qui favorisent le développement et la croissance des bactéries.
On estime qu’un biofilm peut se former à la surface des sondes d’alimentation dans les 24 premières heures et, selon la littérature, le temps de séjour de la sonde n’est pas en corrélation avec la densité bactérienne qui s’y trouve.
Un autre aspect susceptible de favoriser la formation de biofilms est la manipulation continue des tubes par le personnel soignant, qui a lieu en moyenne toutes les 2 ou 3 heures.
La contamination bactérienne des sondes d’alimentation entérale est un sujet discuté depuis des années dans la littérature et a été lentement oublié.
Cela se justifie par le fait que, chez les patients pédiatriques et adultes, les conséquences d’une telle contamination ne sont pas cliniquement pertinentes.
Cependant, la population des prématurés est plus vulnérable au problème car, en raison de leur système immunitaire encore immature et de l’absence de microbiote intestinal, des complications importantes peuvent survenir.

Protocoles de nettoyage des connexions entérales
Il n’existe actuellement aucun protocole standard pour le nettoyage des connexions entérales.
La seule recommandation dans la littérature suggère au moins un nettoyage par jour.
Bien qu’il n’existe pas d’approche universellement reconnue pour le nettoyage des connexions entérales, les règles de bonne pratique prévoient l’élimination des résidus visibles jusqu’à ce que le dispositif soit considéré comme sûr pour l’utilisation.
Il faut également tenir compte de l’impossibilité d’utiliser des détergents et des produits chimiques, qui pourraient être accidentellement administrés au patient.
Cela rend la manœuvre de nettoyage des connecteurs de nutrition entérale encore plus compliquée.
Améliorer les protocoles de nettoyage : une vraie solution ?
À la lumière de ce qui précède, il est évident que, dans la population néonatale, la propreté des connexions entérales n’est pas un problème négligeable.
La mise en place de protocoles de nettoyage plus méticuleux peut-elle alors être une solution ?
Cette question est abordée dans une étude publiée en 20205.
En particulier, deux protocoles de nettoyage ont été analysés : un protocole « plus diligent » comprenant 17 étapes et un protocole « moins diligent » comprenant 8 étapes.
Deux solutions ont été utilisées pour évaluer l’efficacité des protocoles de nettoyage, l’une visible à l’œil nu et l’autre visible uniquement à la lumière UV.
Vous trouverez ci-dessous les deux protocoles à l’étude.


Les résultats ont montré que même dans le protocole « plus diligent », bien qu’il garantisse une plus grande propreté que le protocole « moins diligent », des résidus ont été trouvés dans environ 70 % des raccordements.
Il a également été démontré que la visualisation de la solution dans le connecteur assure un meilleur nettoyage de ce dernier ; il est donc recommandé d’effectuer un lavage même en l’absence de résidus visibles.
Bien que les résultats de l’étude n’aient pas identifié de protocole permettant d’éliminer les résidus dans les connecteurs, un protocole plus élaboré pourrait augmenter les niveaux de propreté, réduisant ainsi l’occurrence d’infections et de complications dans la population néonatale.
D’autre part, il faut tenir compte du fait que la complexité accrue des procédures a un impact important sur la charge de travail des infirmières, en particulier dans les services de néonatalogie où la manipulation des sondes entérales est fréquente.
Une fois de plus, la connexion ENFit™ ne semble donc pas être la meilleure option pour la population néonatale, et plus encore pour les prématurés.
Pour cette population de patients, il existe des connexions de sécurité dont la conception offre plus d’avantages que celle d’ENFit™, comme la taille plus petite du connecteur, l’absence de filetage et la lumière mâle externe plus proéminente.
Ces caractéristiques assurent le traitement des nouveau-nés dans des conditions plus sûres, d’une part en termes de précision de la dose administrée et d’autre part en termes de réduction des risques de contamination bactérienne.
Bibliographie
- Mehall, J. R., Kite, C. A., Saltzman, D. A., Wallett, T., Jackson, R. J., & Smith, S. D. (2002). Étude prospective de l’incidence et des complications de la contamination bactérienne de l’alimentation entérale chez les nouveau-nés. Journal of Pediatric Surgery, 37(8), 1177-1182.
- Mehall, J. R., Kite, C. A., Gilliam, C. H., Jackson, R. J. et Smith, S. D. (2002). Les sondes d’alimentation entérale constituent un réservoir de pathogènes nosocomiaux résistants aux antibiotiques. Journal of Pediatric Surgery, 37(7), 1011-1012.
- Parker, L. A., Magalhães, M., Desorcy-Scherer, K., Torrez Lamberti, M., Lorca, G. L. et Neu, J. (2022). Colonisation de la sonde d’alimentation néonatale et effet potentiel sur la santé du nourrisson : une revue. Frontiers in Nutrition, 9, 775014.
- Guenter, P. et Lyman, B. (2016). Connecteurs de nutrition entérale ENFit™ : avantages et défis. Nutrition in Clinical Practice, 31(6), 769-772.
- Lyman, B. (2020). Essai contrôlé randomisé évaluant l’efficacité de deux régimes de nettoyage des connecteurs ENFit™®. MedSurg Nursing, 29(6).
- Administration américaine des denrées alimentaires et des médicaments (FDA). (2017). Retraitement des dispositifs médicaux dans les établissements de santé : Méthodes de validation et étiquetage. Guide pour l’industrie et le personnel de la Food and Drug Administration. https://www.fda.gov/media/80265/download